Тема весьма актуальная… Не было и недели, чтобы ко мне не приходили на тренировки люди с таким диагнозом. Приходится консультировать… Мои рекомендации сводились: к позитивному настрою на ситуацию, к спокойным моционам с палками после ужина (в начале — через день, а через месяц тренировок — ежедневная ходьба и, конечно, консультации у специалиста.
Вот с «консультацией» все оказывается не так просто… Пациенты хотят от доктора «чуда», желательно в виде таблетки, ну на худой конец — укола или малоинвазивной эндоскопической операции… Печалятся когда их ставят в очередь на эндопротезирование. Возмущаются рекомендациям «про физкультуру», не терпят полемики «про лишний вес», готовы провалиться сквозь землю от всплывшей информации, что их артроз это следствие хламидиозного не леченного артрита.
Плохая новость — эффективного консервативного лечения артроза НЕТ.
Мое погружение в суть проблемы выявило, что, к сожалению, надежды, возлагавшиеся на хондропротекторы, не оправдались. Уже несколько лет как крупные исследования, включая мета-анализы, однозначно говорят о том, что хондроитины и глюкозамины не имеют никакого эффекта. Первый подобный мета-анализ вышел еще в 2009 году и в нем было однозначно указано на то, что никакой эффективности по сравнению с плацебо глюкозамины/хондроитины не имеют. Чуть раньше были работы, которые показывали, что глюкозамин эффективен, а хондроитин — нет, но уже лет шесть как факт неэффективности этих препаратов не оспаривается — они ничем не отличаются от плацебо. Рекомендации AAOS (американская академия ортопедов и хирургов) 2011 года и 2013 года однозначно говорят «назначение глюкозаминов/хондроитинов нецелесообразно». Более того, на сайте нашего минздрава вы можете найти стандарт лечения артроза коленного сустава и там тоже точно четко написано о бесполезности этих препаратов.
C артрозом тазобедренного сустава рекомендации примерно аналогичные.
Применительно к препаратам гиалуроновой кислоты ситуация чуть более позитивная, хотя не надо себя обманывать и ждать от них суперэффекта. Как правило, когда показано эндопротезирование, введение препаратов гиалуроновой кислоты — не более чем выбрасывание денег пациента на ветер.
Если говорить о Сферо-Гель, то я бы предостерегла от его клинического использования. Препарат мало изучен, скажем честно, вообще нет ни одного приличного исследования по нему.
Фармакологи, увы пудрят всем мозг и выкачивают у доверчивых больных деньги… вы скажете, что вам прописывают эти лекарства врачи… Да, прописывают, потому что об этом просят пациенты или доктору — лень интересоваться «обратной стороной», нет времени, о препарате он услышал от фармпредставителя, прочитал в журнале статью, видел рекламный ролик по телевизору, ну и так далее…( вставьте свою версию причины).
В целом, если пациенту планируется эндопротезирование я бы вообще советовала отказаться от внутрисуставного введения чего бы то ни было — ничего кроме повышения риска перипротезной инфекции это не дает.
ЧТО ДЕЛАТЬ? … читайте приведенные ниже рекомендации врача-ортопеда.
Консервативное лечение
· Пациенты с симптомным артрозом коленного сустава (т.е. с таким артрозом, который не просто обнаружили на рентгенограмме, а который проявляется болью) должны заниматься лечебной физической культурой, направленной на укрепление мышц. Рекомендована скандинавская ходьба не менее трех раз в неделю по часу в медленном темпе. Занятия в тренажерном зале по методике Бубновского. Самостоятельное плаванье в бассейне — категорически запрещено, но возможны занятия в воде (аква-аэробика) под присмотром обученного инструктора в реабилитационных центрах.
· Пациентам с симптомным артрозом рекомендуется снизить вес в том случае, если индекс массы тела превышает 25. Вы можете вычислить свой индекс массы тела на калькуляторе. https://www.medkrug.ru/tests/weight_correction_result Если индекс массы тела больше 25, то нужно худеть.
· Как поддерживающая терапия может стать ИВТ (информационно-волновая терапия , аппарат КАМЕРТОН), другие физиотерапевтические методы лечения (например, электрофорез, магнитотерапия, УВЧ и т.д.) не имеют доказанной эффективности в лечении артроза коленного сустава.
· Остепатия может быть эффективна на начальных стадиях артроза и во многом эта эффективность определяется квалификацией врача.
· Применение специальных стелек и клиновидных подпяточников не имеет доказанной эффективности в лечении артроза коленного сустава. Для занятий выбирайте удобные кроссовки с расширенной подошвой под пятками (модели беговых кроссовок), такая форма обеспечивает большую устойчивость при ходьбе.
· Применение разгружающих ортезов, брейсов не имеет доказанной эффективности в лечении артроза коленного сустава. Для меня это была «новая» информация.Коллега пояснил, ортезы нужны для реабилитации после травмы, при дегенеративных процессах — это бесполезное приспособление, ткани от «разгрузки» не восстановятся, их наоборот надо чуть нагружать и усиливать кровообращение только за счет работы мышц, а не за счет сосудистых препаратов, массажа и прочих растирок. Вот такая «правда жизни».
Медикаментозное лечение
· Назначение препаратов, содержащих глюкозамин и хондроитин (Дона, Артра, Струтум, Терафлекс и т.д.) нецелесообразно ввиду отсутствия доказанной эффективности в лечении артроза коленного сустава.
· При артрозе коленного сустава во время обострения боли целесообразно назначение нестероидных противовоспалительных лекарственных препаратов (обезболивающих) в виде таблеток, капсул или в виде мазей, гелей.
Уколы в коленный сустав для лечения артроза
· Целесообразность внутрисуставного введения глюкортитикостероидных препаратов (дипроспан, кеналог, гидрокортизон, флостерон и т.д.) неоднозначна и вызывает споры у ученых, занимающихся вопросами лечения артроза коленного сустава.
PS — при обострении боли и возникновении синовита (отека в коленном суставе) однократное введение дипроспана или других глюкокортикостероидных препаратов может быть полезным. Ни в коем случае нельзя вводить эти препараты в коленный сустав часто, подряд.
· Внутрисуставное введение препаратов гиалуроновой кислоты (Ферматрон, Гиалган, Остенил, Дьюралан и т.д.) не имеет доказанной эффективности в лечении артроза коленного сустава.
PS — на ранних стадиях артроза, когда есть только еще размягчения хряща и нет изменений в костях, нет деформации, уколы препаратов гиалуроновой кислоты могут значительно снизить проявления боли, но, к сожалению, принципиально эти лекарства никак не влияют на артроз коленного сустава.
· Внутрисуставное введение в коленный сустава факторов роста или плазмы, обогащенной тромбоцитами, нецелесообразно при лечении артроза коленного сустава.
PS — качественных исследований по этому вопросу пока немного, и, возможно, в будущем эти методы лечения действительно покажут себя эффективными.
· Промывание коленного сустава (лаваж) не имеет доказанной эффективности при лечении симптомного артроза коленного сустава.
Хирургическое лечение
· Артроскопические операции, при которых выполняются дебридмент или лаваж при артрозе коленного сустава (т.е. операции, выполняемые через проколы, из которых вводитя артросккоп-видеокамера, а в другой — хирургические инструменты не эффективны в лечении артроза коленного сустава.
· Эффективность артроскопической менискэктомии при разрывах менисков и артрозе коленного сустава сомнительна.
PS — в случае явных механических блокад, обусловленных разрывами менисков, такая операция может принести облегчение, но принципиально на течение артроза она, к сожалению, никак не влияет.
· У пациентов с симптомным медиальным артрозом в некоторых случаях целесообразно выполнять корригирующую остеотомию большеберцовой кости с исправлением механической оси с целью разгрузки внутреннего отдела коленного сустава.
· Хирургическая имплантация нефиксированных вкладок в коленный сустав (например, UniSpacer) нецелесообразна.
· Если сустав разрушен — ЭНДОПРОТЕЗИРОВАНИЕ
Скандинавская ходьба при артрозе
Больные суставы нуждаются в покое, особенно на начальном этапе терапии. Однако и полное обездвижение для них очень опасно, поскольку сочленения не будут получать достаточно кислорода и питательных элементов для восстановления. Большинство видов спорта при артрозе противопоказаны, в отличие от скандинавской ходьбы, которая может значительно улучшить состояние колен и тазобедренных суставов.
Движение — жизнь, даже если это обычная ходьба
В чем польза обычной ходьбы при артрозе
Ходьба — это естественное, физиологическое движение для человека, во время которого задействуются разные группы мышц. Как и плаванье, эта физическая активность относится к кардионагрузкам, улучшает работу сердечно-сосудистой системы, активизирует кровообращение и метаболизм в тканях. Все эти процессы происходят и в суставах.
В процессе ходьбы:
- укрепляются мышцы и связки;
- ускоряется обмен веществ;
- сочленения остаются подвижными, так как подвергаются посильным нагрузкам.
Ученые доказали, что ходьба улучшает работу нервной системы и умственные способности, а также поднимает настроение. Поэтому те, кто регулярно преодолевает пару-тройку километров своим ходом, страдают от депрессии при артрозе реже остальных.
В каком случае ходьба может навредить
Чтобы ходьба приносила пользу, необходимо избегать:
- ношения высоких каблуков, так как неравномерное распределение нагрузки плохо сказывается на голеностопном и коленном суставах;
- подъема по лестнице, во время которого боли при артрозе тазобедренного сустава или коленного всегда усиливаются;
- любых движений через боль.
Ходить на высоких каблуках вредно даже здоровым людям
Что такое скандинавская ходьба
Скандинавская ходьба отличается от обычной тем, кто при движениях человек отталкивается от земли палками — такими же, как при езде на лыжах. Вид спорта изобрели финские лыжники, желающие продолжать тренировки и в теплое время года.
Во время скандинавской ходьбы задействуется гораздо больше мышц, чем при обычной, — около 90 % вместо 60 %. Это связано с тем, что палки увеличивают нагрузку на руки, шею и плечи. Но главное отличие от обычной ходьбы в том, что нагрузка распределяется равномерно, вместо того чтобы полностью приходиться на нижнюю часть тела. Этот фактор делает вид спорта более приемлемым и безопасным для людей с гонартрозом или артрозом голеностопных суставов, чем обычная ходьба.
Пятая часть населения Финляндии занимается скандинавской ходьбой
Чем скандинавская ходьба лучше обычной ходьбы и бега
Когда человек опирается на лыжные палки, спина у него остается прямой, что очень важно для людей с проблемами позвоночника. Нагрузка на суставы распределяется равномерно между верхней и нижней частями тела благодаря дополнительным точкам опоры, поэтому и колени, и плечи, и голеностопы работают в нормальном режиме и не перенапрягаются.
Бег — физическая активность, которая противопоказана при лечении остеоартроза. Во время бега суставы испытывают большую динамическую нагрузку, которая не способна полностью амортизироваться. Хрящевая ткань постепенно разрушается из-за микротрещин. С этой точки зрения плавные движения при скандинавской ходьбе для опорно-двигательной системы не представляют никакой опасности.
При скандинавской ходьбе сжигается на 50 % больше калорий, чем при обычной
Какого эффекта стоит ожидать
При артрозе разрешены лишь некоторые виды спорта, среди которых плаванье, лыжи, велосипед и ходьба. Если вы выбрали последний вариант, отдайте предпочтение скандинавской: освоить ее несложно, а пользы будет гораздо больше, чем от обычной.
Уже после нескольких тренировок:
- уменьшится ощущение скованности в суставе;
- повысится тонус мышечных волокон вокруг больного сустава;
- улучшится кровообращение — начнутся восстановительные процессы;
- расширится диапазон движений;
- укрепится связочный аппарат.
Скандинавская ходьба абсолютно безопасна для больных суставов
На первый взгляд, скандинавская ходьба — это обычная ходьба с палками. Но на самом деле в этом виде спорта есть много нюансов:
Какие еще способы ходьбы можно использовать при артрозе
В комплекс упражнений в рамках гимнастики при артрозе колена иногда включают ходьбу на коленях. Человек передвигается, опираясь на больные колени, что приносит такие терапевтические эффекты:
- снижается болевой синдром в области коленного соединения;
- укрепляются связки вокруг сустава;
- укрепляется весь опорно-двигательный аппарат.
Выполнять такие упражнения можно только по согласованию с врачом. Под ноги стелют ковер. В положении стоя на коленях необходимо передвигаться аккуратными движениями вперед и назад. Туловище при этом должно оставаться вертикальным, а спина — ровной.
Ходьба на коленях также полезна, если врач-ортопед дал добро
Скандинавская ходьба — пока еще не такой распространенный спорт в нашей стране, как плаванье или езда на велосипеде. Однако во многих государствах эту физическую активность часто используют в реабилитационной терапии у людей с заболеваниями сердечно-сосудистой и опорно-двигательной системы.
Простые движения не могут навредить, даже если артроз серьезно прогрессировал. Главное — придерживаться техники безопасности и не отказываться от предложенного лечения остеоартроза — инъекций протеза синовиальной жидкости, хондропротекторов или физиотерапии.
Почему при артрозе полезно ходить
Дегенеративные изменения в суставах накладывают ряд ограничений на занятия спортом. При артрозе врачи запрещают подвижные стремительные виды деятельности, а рекомендуют плавать, заниматься йогой и… ходить! Обычная и скандинавская ходьба, оказывается, не менее полезна для организма, чем другие, более «спортивные» виды деятельности.
Ходьба полезна в любом возрасте
Почему именно ходьба
Каждый человек ежедневно совершает несколько тысяч шагов, даже если просто передвигается по дому или гуляет на ближние расстояния. Прямохождение естественно для нас, это физиологически знакомый нам вид деятельности, во время которого задействуются разные группы мышц. Мы не задумываемся о том, как ходить, однако, несмотря на это, ходьба требует от организма немалых усилий и энергетических затрат.
Во время ходьбы:
- активизируется обмен веществ во всех системах и органах, в том числе в суставах;
- укрепляются мышцы и связки;
- тренируются подвижные сочленения, а это мощная профилактика застойных явлений;
- вырабатываются гормоны радости — люди, которые много ходят, реже страдают от депрессий.
Ходьба поднимает настроение
Как правильно ходить, чтобы не навредить
Если вы не испытываете боли и дискомфорта, смело преодолевайте любые расстояния. Такая усталость принесет пользу. Если у вас артроз голеностопа, колена или тазобедренного сустава, будьте внимательны, чтобы не навредить себе неправильными физическими нагрузками:
- ходите в удобной обуви, без высоких каблуков, чтобы нагрузка на нижние конечности распределялась равномерно;
- избегайте при артрозе подъема по лестнице — ходите по ровной местности;
- не ходите, если испытываете боль, — дайте суставам покой.
Чем полезна скандинавская ходьба
Все вы наверняка видели людей, которые ходят, отталкиваясь от земли палками. Скандинавская ходьба — это полезный и безопасный вид спорта, который часто рекомендуют людям с поврежденными суставами.
При обычной ходьбе человек задействует около 60 % мышц, а при скандинавской — за счет работы верхних конечностей — до 90 %! Увеличивается нагрузка на руки, шею и плечи, а главное — она распределяется равномерно, а не приходится только на нижний сегмент корпуса. Именно поэтому скандинавская ходьба более безопасна при повреждениях хряща в суставах нижних конечностей.
После нескольких тренировок вы почувствуете такой эффект:
- сустав будет работать лучше, поскольку повысится тонус мышечных волокон в околосуставных тканях;
- расширится диапазон движения поврежденного сустава;
- чувство скованности станет менее выраженным.
Скандинавскую ходьбу изобрели финские лыжники, чтобы заниматься летом
Есть ли противопоказания у скандинавской ходьбы? Ответы — в видео ниже:
А может, лучше бегать?
Ни в коем случае! Если все так плохо, то лучше уже плавать. При артрозе тазобедренного сустава, колена или голеностопа резкие движения противопоказаны. Ведь при беге возрастает вероятность падения и травмирования, а это очень опасно для поврежденного сустава. Хрящи не способны в полной мере амортизировать динамическую нагрузку, поэтому при беге хрящевая ткань снова и снова травмируется.
Скандинавская или обычная ходьба предполагает плавные движения, не представляющие опасности для суставов. Опираясь на лыжные палки, человек, к тому же, держит спину прямо и не нагружает позвоночник. Точки опоры равномерно распределяют нагрузку, что снижает вероятность перенапряжения и травмирования суставов нижних конечностей. При этом тренируются все группы мышц и сердечно-сосудистая система.
Бегать при артрозе нельзя
Специфические виды ходьбы при артрозе
В комплекс ЛФК при артрозе коленного сустава иногда включают интересное упражнение — ходьбу на коленях. Опираясь на коленные суставы, пораженные артрозом, человек медленно перемещается по ковру вперед и назад. Туловище при этом остается в вертикальном положении, а спина должна быть ровной.
Упражнение можно делать при артрозе только по согласованию с врачом. Если все сделать правильно, вы почувствуете, что боль снизилась. Связки вокруг сустава укрепляются более интенсивно, чем при обычной ходьбе, поскольку происходит непосредственное воздействие на них. Поскольку для выполнения движений необходимо задействовать и другие группы мышц, укрепляется весь опорно-двигательный аппарат.
«Ходить» на коленях можно не всем
Если вы любите спорт, но не можете позволить себе играть в баскетбол или волейбол, заниматься скалолазанием или теннисом, переключитесь на ходьбу. Скандинавская ходьба во многих странах считается очень увлекательным занятием и вызывает бурю интереса у представителей разных возрастных категорий. Ходите много и с удовольствием — суставы будут вам благодарны!
Электронный научный журнал
Современные проблемы науки и образования
ISSN 2070-7428
«Перечень» ВАК
ИФ РИНЦ = 0,931
ВЛИЯНИЕ СКАНДИНАВСКОЙ ХОДЬБЫ НА ВЫРАЖЕННОСТЬ БОЛЕВОГО СИНДРОМА И КАЧЕСТВО ЖИЗНИ БОЛЬНЫХ С ОСТЕОАРТРОЗОМ
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Хрипунова И.Г. 1 Хрипунова А.А. 1 Беккаева А.М. 1 Байчорова З.И. 1 Ульбашев М.А. 1 Тхашигугова Д.З. 1 Хашагульгова М.Б. 1 Шидакова М.Х. 1 Шидакова Ф.Х. 1 Мусаева С.А. 1
1 ФГБОУ ВО «Ставропольский государственный медицинский университет» Минздрава России
Остеоартроз (ОА) является хроническим воспалительным заболеванием суставов, требующим длительного лечения. Медиаторы воспаления при ОА активно вырабатываются адипоцитами при ожирении, повышающем нагрузку на суставы, а также при наличии дислипидемиии, повышении уровня глюкозы и мочевой кислоты, артериальной гипертензии и гипоксии. Поэтому лечение ОА должно включать не только медикаментозные, но и нефармакологические методы. Целью нашего исследования была оценка влияния скандинавской ходьбы на выраженность болевого синдрома и качество жизни больных ОА. В исследование методом простой случайной выборки были включены 120 больных с ОА коленных, плечевых и тазобедренных суставов в возрасте от 51 до 70 лет. Пациенты были разделены на 2 группы, сопоставимые по половозрастным характеристикам и длительности заболевания, по 60 человек в каждой. Пациенты обеих групп получали медикаментозное лечение: диацереин в сочетании с хондроитина сульфатом курсами по 6 месяцев с двухмесячными перерывами. Пациентам 2-й группы к лекарственной терапии была добавлена скандинавская ходьба. В соответствии с полученными нами данными применение симптоматических препаратов медленного действия улучшает качество жизни пациентов с ОА по шкалам физического здоровья, а дополнительное назначение скандинавской ходьбы дает более выраженный положительный результат по шкале психологического здоровья и способствует значительному уменьшению выраженности болевого синдрома.
остеоартроз
боль
качество жизни
скандинавская ходьба
1. Здравоохранение в России. 2017: Статистический сборник. М.: Росстат, 2017. 170 с.
2. Алексеева Л.И., Наумов А.В. Ведение остеоартрита с коморбидностью в общей врачебной практике (Клинические рекомендации) // Доктор.ру. 2017. № 5 (134). С. 51-69.
3. Рекомендации Между¬народного общества по изучению остеоартроза (OARSI 2014 г). [Электронный ресурс]. URL: https://www.lvrach.ru/2015/01/15436146/ (дата обращения: 18.06.2019).
4. Varas-Lorenzo С., Riera-Guardia N., Calingaert B., Castellsague J. Myocardial infarction and individual nonsteroidal anti-inflammatory drugs -analysis of observational studies. Pharmacoepidemiology and Drug Safety. 2013. no 22. P. 559-570.
5. Кадырова Л.Р., Безлюдная Н.В., Киселева И.Н., Башкова И.Б., Хайбуллина Д.Х., Волков А.В. Влияние скандинавской ходьбы на качество жизни пациентов с постменопаузальным остеопорозом // Остеопороз и остеопатии. 2016. № 2. С. 87.
6. Никитина Т.В., Курнявкина Е.А., Дробышев В.А. Скандинавская ходьба в санаторно-курортной реабилитации больных с остеоартрозом крупных суставов конечностей // Journal of Siberian Medical Sciences. 2015. № 6. [Электронный ресурс]. URL: https://cyberleninka.ru/article/n/skandiskaya-hodba-v-sanatorno-kurortnoy-reabilitatsii-bolnyh-s-osteoartrozom-krupnyh-sustavov-konechnostey (дата обращения: 18.06.2019).
7. Бариева Ю.Б., Уварова Н.Г., Ботвинева Л.А. Влияние скандинавской ходьбы на показатели липидограммы у больных метаболическим синдромом // Инновационные технологии санаторно-курортного лечения и медицинская реабилитация: материалы трудов XIV Международного конгресса «Реабилитация и санаторно-курортное лечение 2016». М.: 2016. С. 12-15.
За последние десять лет распространенность остеоартроза (ОА) в Российской Федерации увеличилась в среднем в 2,7 раза и составила около 13% среди заболеваний костно-мышечной системы. Этому есть несколько объяснений. Одним из таких факторов является старение населения: признаки ОА при рентгенологическом исследовании обнаруживают у половины людей в возрасте 55 лет, а среди лиц старше 75 лет — в 80% случаев [1].
Патогенез ОА характеризуется развитием метаболических нарушений и воспаления в клетках хряща, синовиальной оболочки сустава, а также остеоцитах. Эти процессы способствуют деструкции субхондральной области с последующей гибелью хондроцитов. Медиаторы воспаления при ОА активно вырабатываются адипоцитами при ожирении, повышающем нагрузку на суставы, а также при наличии дислипидемии, повышении уровня глюкозы и мочевой кислоты, артериальной гипертензии (АГ) и гипоксии. Этим объясняется тот факт, что лечение боли при ОА будет эффективным только при достижении целевых показателей мочевой кислоты, холестерина, АД, глюкозы. При этом терапия должна включать не только медикаментозные, но и нефармакологические методы, а в ряде случаев требуется хирургическая коррекция [2].
В 2014 году Международное общество по изучению ОА (Osteoarthritis Re Society International) предложило следующие критерии для классификации ОА: по числу пораженных суставов принято выделять локальную и генерализованную формы заболевания. Также по наличию сопутствующей патологии различают ОА с коморбидностью или без неё. Наличие умеренного коморбидного риска характерно для пожилых пациентов, лиц с избыточной массой тела, заболеваниями органов ЖКТ, наличием АГ или сахарного диабета 2 типа. Хроническая почечная недостаточность, инфаркт миокарда и/или инсульт, кровотечения из дефектов слизистой оболочки ЖКТ являются признаками высокого коморбидного риска [3].
Физические упражнения при ОА необходимы, так как способствуют укреплению мышц и увеличению объема движений как при поражении коленных суставов (уровень доказательности А), так и тазобедренных (уровень доказательности С) [2].
Физическая нагрузка повышает толерантность к боли: повышает уровень β-эндорфинов в плазме, усиливает нисходящую серотонинергическую и норадренергическую ингибицию, активирует крупнокалиберные сенсорные волокна, закрывает «ворота боли», синтезирует противовоспалительные цитокины (миокины) [4].
При подборе терапии обязательно необходимо учитывать наличие противопоказаний для занятий лечебной физкультурой у больных ОА. Абсолютными противопоказаниями являются рефрактерная к лечению аритмия, нестабильная стенокардия, а также АВ-блокада 3 степени, относительными — наличие пороков сердца, кардиомиопатия, отсутствие адекватного контроля АГ [2].
Одним из видов физической активности при заболеваниях суставов является скандинавская ходьба [5]. Это наиболее простой и доступный способ тренировки, не требующий высокого уровня начальной физической подготовки. При этом скандинавская ходьба задействует почти все мышцы (до 90%), что обеспечивает значительную энергетическую емкость занятий по сравнению с обычной ходьбой [6]. Это позволяет достичь снижения веса при наличии избыточной массы тела, а также позитивно влияет на сократительную способность миокарда и способствует увеличению жизненной емкости легких (ЖЕЛ). Скандинавская ходьба, помимо укрепления четырехглавой мышцы бедра, вовлекает в работу мышцы плечевого пояса и рук, благодаря чему наблюдается увеличение расхода энергии в среднем на 20% при умеренном скоростном режиме [7].
Цель исследования: оценить в открытом сравнительном контролируемом рандомизированном 12-месячном исследовании влияние скандинавской ходьбы на выраженность болевого синдрома и качество жизни больных ОА.
Материал и методы исследования. Методом простой случайной выборки в исследование были включены 120 больных (90 женщин и 30 мужчин) в возрасте от 51 до 70 лет с подтвержденным рентгенологическими методами диагнозом ОА. Пациенты были разделены на 2 группы по 60 человек в каждой, сопоставимые по половозрастным характеристикам и длительности заболевания. Все пациенты в письменном виде давали добровольное информированное согласие на участие в исследовании. Критериями включения являлось наличие генерализованного ОА с преимущественным поражением коленных, плечевых и тазобедренных суставов, II рентгенологическая стадия и I степень функциональной недостаточности суставов. Критерии исключения: развитие анкилозов, возраст старше 70 лет, отказ от участия в исследовании.
В обеих группах, помимо рутинного клинического обследования (опрос, осмотр, физикальные методы исследования, ОАК, ОАМ, ЭКГ, рентгенография суставов), определяли уровень С-реактивного белка (СРБ), липидный спектр плазмы крови, индекс массы тела (ИМТ), а также оценивали уровень тревожности по Спилбергеру-Ханину и показатели качества жизни (КЖ) с помощью опросника SF- 36.
Статистический анализ результатов проводился с использованием пакета программ SPSS 21.0. Для количественных данных определяли среднее арифметическое и стандартное отклонение (M±SD), качественные данные представлены частотами (%). Значимость различий между группами с нормальным распределением определяли с помощью t-критерия для независимых групп. В группах с распределением, отличным от нормального, использовали U-критерий Манна-Уитни. Для определения силы корреляционной связи между признаками вычисляли критерий Пирсона. Для всех видов анализа различия считали достоверными при р< 0,05.
Исследуемые группы были сопоставимы по половозрастным характеристикам и длительности заболевания (таблица 1).
Таблица 1
Характеристика исследуемых групп на момент включения в исследование
Показатели | 1 группа (n=60) | 2 группа (n=60) |
Возраст, лет (M±SD) | 57,4±7,3 | 56,6±8,7 |
Длительность заболевания: менее 5 лет от 6 до 10 лет более 10 лет | 46,7% 36,7% 16,6% | 48,4% 31,5% 20,1% |
Из числа сопутствующих заболеваний наиболее часто встречались АГ, метаболический синдром, ишемическая болезнь сердца (ИБС) и сахарный диабет (СД). В первой группе ИБС была у 4 больных (0,6%), во второй группе — у 5 человек (0,8%); АГ у 38 человек (63,3%) и 39 (65,0%) соответственно, хроническая сердечная недостаточность (ХСН) ФК 2 по NYHA выявлена у 24 больных (40,1%) первой группы и 23 человек (38,3%) второй группы, атеросклероз периферических артерий у 8 пациентов (13,3%) первой группы и у 6 больных (10,1%) второй группы.
Пациенты обеих групп получали медикаментозное лечение: диацереин 100 мг/сутки курсами по 4 месяца с трехмесячными перерывами в сочетании с хондроитина сульфатом 1000 мг/сутки курсами по 6 месяцев с двухмесячными перерывами. Все больные получили 2 курса терапии.
Пациентам 2-й группы к лекарственной терапии была добавлена скандинавская ходьба. Главным условием ее была регулярность занятий и систематическое увеличение нагрузки. Скандинавская ходьба рекомендовалась после приема лекарственных препаратов под контролем пульса (увеличение ЧСС не более чем на 20-25 в минуту) и частоты дыхательных движений (увеличение ЧДД не более чем на 10-12 в минуту). Также физическая нагрузка не должна сопровождаться усилением боли и выраженным утомлением. Нагрузка считалась правильной, если после скандинавской ходьбы пациент чувствовал прилив энергии, бодрости, уменьшение боли и скованности в суставах и мышцах.
Результаты исследования и их обсуждение. Основными жалобами, которые предъявляли пациенты с ОА, были «стартовые» боли в суставах, быстро проходящая утренняя скованность, тугоподвижность и уменьшение объема движений, периодическое заклинивание, а также деформация суставов и изменение походки и осанки (таблица 2).
Таблица 2
Симптомы ОА, характерные для пациентов исследуемых групп, %
Симптомы | 1 группа (n=60) | 2 группа (n=60) |
Боли в суставах | 89,6±6,4 | 90,4±7,2 |
Утренняя скованность | 56,8±4,8 | 54,2±3,9 |
Уменьшение объема движений в суставах | 48,3±3,6 | 49,6±4,0 |
Заклинивание | 39,3±5,2 | 37,5±3,9 |
Деформация суставов | 35,4±3,2 | 36,2±3,8 |
Изменение походки, хромота | 30,6±2,9 | 28,9±2,6 |
Исходная выраженность болевого синдрома по ВАШ в первой группе составила 41,0±2,4 мм, а во второй — 42,1±2,7 мм. Уровень СРБ в первой группе был 5,3±1,6 ммоль/л; во второй — 4,8±1,3 ммоль/л.
ИМТ у пациентов первой группы был 36,49 ± 1,01 кг/кв. м, второй группы — 35,89 ±1,2 кг/кв. м. У подавляющего большинства больных (89%) отмечались нарушения липидного спектра по типу гиперхолестеринемии III типа по Фредриксону.
По результатам анализа КЖ в исследуемых группах выявлено снижение физического и психологического компонентов здоровья (таблица 3). Больше всего страдали показатели физического функционирования (PF), ролевого физического функционирования (RF), боли (BP) и ролевого эмоционального функционирования (RE). В меньшей степени снижались показатели по шкалам общего здоровья (GH), жизнеспособности (VT), социального функционирования (SF) и психологического здоровья (MH). При этом 49 чел. (81,7%) в первой группе и 52 чел. (86,7%) во второй группе имели среднюю и высокую тревожность по шкале Спилбергера-Ханина.
Таблица 3
Динамика показателей качества жизни в исследуемых группах
Показатели | До начала исследования | Через 6 месяцев | Через 12 месяцев | |||
1 группа (n=60) | 2 группа (n=60) | 1 группа (n=60) | 2 группа (n=60) | 1 группа (n=60) | 2 группа (n=60) | |
PF | 41,4±5,1 | 40,4±4,7 | 44,8±6,1 | 50,4±5,4* | 48,4±6,0*# | 57,9±7,5*# |
RP | 41,1±4,4 | 44,1±5,1 | 48,1±5,5 | 47,4±5,1 | 50,4±5,6* | 54,4±4,4* |
BP | 44,7±4,0 | 45,1±4,8 | 50,4±5,1 | 56,7±6,0* | 54,4±6,6*# | 64,1±5,1*# |
GH | 67,1±4,6 | 64,1±5,4 | 74,1±4,8 | 71,4±5,4 | 74,4±5,1 | 74,1±5,1* |
VT | 64,4±5,1 | 64,4±6,1 | 67,4±6,1 | 68,7±6,0 | 70,4±6,7*# | 78,9±6,0*# |
SF | 64,5±6,8 | 60,1±5,7 | 64,9±6,5 | 70,4±8,1 | 66,1±5,8*# | 74,4±6,0*# |
RE | 58,4±6,4 | 58,1±5,7 | 61,0±5,4 | 64,8±6,1 | 64,1±6,4*# | 68,8±5,7*# |
MH | 65,7±4,4 | 66,4±5,0 | 68,1±5,6 | 74,8±4,9* | 71,5±6,5*# | 79,1±7,0*# |
Суммарный показатель физического здоровья | 54,7±4,8 | 55,1±5,0 | 57,1±6,0 | 61,1±7,1 | 59,1±6,9# | 65,1±5,8*# |
Суммарный показатель психического здоровья | 60,1±6,1 | 61,0±5,9 | 64,4±5,7 | 66,7±7,5 | 65,4±5,8 | 69,4±6,4* |
* — значимость различий в группах между показателями до начала исследования и через 6 и 12 мес. при р<0,05 (критерий Вилкоксона);
# — значимость различий между группами при р<0,05 (U-критерий Манна-Уитни).
Результаты корреляционного анализа свидетельствуют о наличии статистически значимой отрицательной связи между показателями КЖ и уровнем тревожности: общее восприятие здоровья (GH) r = -0,31; p<0,05, жизнеспособность (VT) r = -0,38; р<0,05, эмоциональное функционирование (RE) r = -0,43; p< 0,01, социальная активность (SF) r = -0,39; p<0,05, психическое здоровье (МН) r = -0,48; p< 0,01.
К концу лечения выраженность болевого синдрома по ВАШ уменьшилась в обеих группах наблюдения: в первой группе на 52,1% и составила 20,2±1,8 мм, а во второй — на 75% и составила 10,5±1,7 мм (p<0,001). У всех наблюдаемых наблюдалось повышение КЖ в отношении как физического, так и психологического компонентов здоровья (таблица 3).
Одновременно у 64,6% лиц первой группы и 76,3% второй группы наблюдалось снижение уровня тревожности по опроснику Спилбергера-Ханина. До начала лечения в первой группе низкий уровень тревожности (до 30 баллов) был выявлен у 6,8% пациентов, средняя степень тревожности (31-45 баллов) — в 16,4% случаев, а высокий уровень (46 баллов и более) — у 76,8%. У пациентов второй группы аналогичные показатели составили 5,9%, 18,6% и 75,5% соответственно. Через 12 мес. после лечения количество пациентов с низким уровнем тревожности в первой группе увеличилось до 11,5%, средняя степень определялась в 20,6% случаев, а число лиц с высоким уровнем тревожности снизилось до 76,9% (p<0,05). Во второй группе низкий уровень тревожности повысился до 15,8% по сравнению с исходным, также увеличилось количество пациентов со средним уровнем тревожности (26,4%; p<0,05) за счет уменьшения числа лиц с высокой тревожностью (57,8%; p<0,01). При анализе динамики состояния пациентов отмечено улучшение у 55,2% больных первой группы и значительное улучшение у 38,1%, во второй группе аналогичные показатели составили 60,1% и 37,2% соответственно (рисунок).
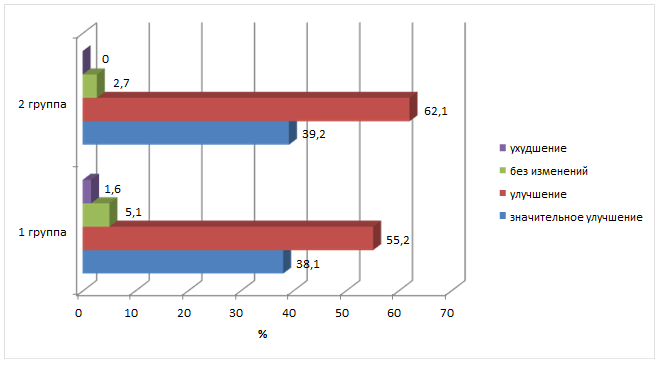
Изменение состояния пациентов через 12 мес. после начала лечения (в % от количества пациентов в группе)
При сравнительной оценке выявлено преимущество терапии симптоматическими препаратами медленного действия с добавлением скандинавской ходьбы как по влиянию на выраженность болевого синдрома, так и по частоте уменьшения других симптомов (утомляемости, одышки, болей в сердце и головных болей).
Качество жизни пациентов с ОА страдает из-за наличия болевого синдрома, развития тугоподвижности и функциональной недостаточности суставов, а также формирования деформации. Все это сопровождается снижением общей активности больных. В литературе имеются данные о преимуществе терапии хондроитина сульфатом и комби