Содержание
- Причины вывиха и дисплазии тазобедренного сустава
- Симптомы дисплазии тазобедренного сустава
- Лечение дисплазии тазобедренного сустава
- Последствия и прогноз
Тазобедренный сустав состоит из вертлужной впадины и головки бедренной кости. На него возложена двигательная и опорная функции. Вывих тазобедренного сустава может произойти по многим причинам.
Зачастую такое заболевание случается именно у детей и носит врожденный характер. Обычно у младенцев вывих выступает следствием недоразвитости элементов тазобедренного сустава. Даже на первом месяце малышу уже может быть поставлен такой диагноз. Если своевременно начать лечение, то болезнь может полностью отступить.
Причины вывиха и дисплазии тазобедренного сустава
Поскольку человеческий организм представляет собой сложнейшую биомеханическую систему, то с точностью нельзя сказать из-за чего происходит патологическое развитие сустава. В большей степени можно говорить о предрасположенности.
У детей дисплазия тазобедренного сустава имеет разнообразные причины, связанные с проблемами внутриутробного развития:
- недоношенность — ткани и органы вследствие раннего рождения не успевают созреть в полной мере;
- наследственность — особенно прослеживается между ребенком и родственниками по женской линии;
- пол — около 80% случаев нарушений суставов наблюдается у девочек;
- положение матки перед родами плода — когда ребенок длительное время неправильно расположен и ограничен в подвижности, либо плод крупного размера, то это препятствует нормальному развитию суставов;
- гормоны — переизбыток прогестерона провоцирует ослабление связочно-мышечного аппарата;
- вредные влияния на первых сроках беременности — авитаминоз матери, токсикоз, неблагоприятное экологическое окружение способствуют неправильному формированию ребенка.
Симптомы дисплазии тазобедренного сустава
При естественном положении ног нарушение развития суставов у ребенка, как правило, не вызывает неудобства либо болей. Поэтому установить данный недуг может только профессионал, производя определенные манипуляции.
Симптоматика дисплазии при осмотре:
- ассиметричные складки внутри бедра;
- разная длина ножек;
- сильная подвижность сустава — могут неестественно выкручиваться конечности (вовнутрь или внешне);
- значительная эластичность тазобедренного сустава — головка бедра достаточно легко как выскакивает из впадины, так и заходит в нее обратно;
- ограниченность движения или болевые ощущения при разведении в разные стороны полусогнутых ног.
У ребенка, который делает свои первые шаги, дисплазия тазобедренных суставов зачастую проявляется так: при поражении 1 или 2 суставов наблюдается прихрамывание и хождение на цыпочках, а при обоих — утиная и раскачивающаяся походка.
Существуют и специфические признаки. Так, дисплазию у детей 6 месяцев часто можно просмотреть только на УЗИ или после полугода при помощи рентгена.
Результаты аппаратных обследований могут быть следующими:
- полный либо частичный выход из вертлужной впадины кости;
- неправильный угол расположения тазобедренной кости;
- сильно растянутая капсула и связки;
- деформированная или уплощенная вертлужная впадина, недоразвитость головки бедренной кости и хрящей.
Лечение дисплазии тазобедренного сустава
Как в большинстве заболеваний, лечение вывиха, подвывиха и дисплазии тазобедренного сустава начать нужно как можно скорее. Идеально, если заболевание будет диагностировано еще в роддоме.
В случае невыраженной дисплазии, не всегда представляется возможным заметить ее в роддоме. Но, все же лечение лучше всего начать до 1-3 месячного возраста. Любая разновидность дисплазии требует правильного закрепления бедренной кости в суставе, а также ее удержании в нужном положении по мере роста ребенка. В зависимости от возраста ребенка можно использовать несколько различных приспособлений, изредка применяется хирургическое лечение.
Главная задача лечения состоит в том, чтобы бедра ребенка были постоянно разведены в стороны. Это позволит бедренной кости встать точно на свое место в суставе и не выскочить из него.
Что можно использовать:
- отводящие штанишки — используются, если наблюдается ограниченное разведение ножек малыша. Как правило, через 1 — 1.5 месяца движения в тазобедренном суставе восстанавливаются;
- широкое пеленание — отличие такого способа от обычного состоит в том, что происходит фиксирование ножек ребенка, которые разведены в стороны. Для этого необходимы 2 пеленки. Оно показано всем детям из группы риска — с плохой наследственностью по дисплазии, рожденным в тазовом предлежании, и даже тем, у кого проявления минимальны. Кроме того, широкое пеленание используется, когда другие более совершенные методы применить нет возможности;
- шина Виленского — необходима детям старшего возраста, обычно после того, как проведено вправление вывиха бедра;
- стремена Павлика — актуальны при сильно выраженной дисплазии и после неэффективных других методах лечения. Их одевают на обе ноги, независимо от того, какое именно бедро поражено. Самый большой эффект можно ожидать после лечения детей до полугода. Носить стремена Павлика нужно 6 — 8 недель, иногда можно снимать на непродолжительное время.
Бывает так, что врожденный вывих бедра обнаруживают только после 2 лет. В таких случаях часто используется хирургическое вправление, после чего ребенок носит шины.
Рекомендации родителям при ношении ребенком шин:
- Необходимо регулярно проверять состояние кожи вокруг шины на наличие потертостей и инфекций.
- Нельзя помещать между кожей и шиной какие-либо раздражающие материалы.
- Играть и обращаться с ребенком нужно так же, как и прежде.
- Следует вести себя спокойно и отвлекать малыша от шины, часто гулять с ним по дому и увлекать различными игрушками.
- Для ребенка со стременами и шинами нужно приобрести специальное модифицированное автокресло.
Последствия и прогноз
Прогноз дисплазии тазобедренного сустава ребенка в принципе благоприятный, но только, если лечение началось в первый месяц после рождения. Использование современных консервативных методов дают возможность ликвидировать дисплазию у 95% заболевших до одного года. Если же диагноз не снимается по прошествии 1 года, то возможность инвалидности существенно возрастает.
Дисплазия тазобедренного сустава может привести к следующим последствиям:
- неоартроз — образуется новый сустав, который является следствием не вылеченного вывиха тазобедренного сустава;
- диспластический коксартроз — дегенеративный недуг, возникающий из-за дисплазии;
- асептический (аваскулярный) некроз.
Необходимо помнить, что дисплазия тазобедренного сустава не является приговором. Чем раньше начать лечением, тем больше вероятности на полную ликвидацию нарушений развития. Родителям не нужно бояться специальных ортопедических устройств, которые используются при дисплазии. Даже если они выглядят немного устрашающе, ребенку в них достаточно удобно. Дети быстро привыкают к ним.
Бэби-кинг
Дисплазия тазобедренных суставов
Дисплазия тазобедренного сустава — это врожденное нарушение процесса формирования сустава, которое может стать причиной вывиха или подвывиха головки бедра. Наблюдается либо недоразвитие сустава, либо его повышенная подвижность в комбинации с недостаточностью соединительной ткани. В раннем возрасте проявляется асимметрией кожных складок, укорочением и ограничением отведения бедра. В последующем возможны боли, хромота, повышенная утомляемость конечности. Патология диагностируется на основании характерных признаков, данных УЗИ и рентгенологического исследования. Лечение осуществляется с использованием специальных средств фиксации и упражнения для развития мышц.
Общие сведения
Дисплазия тазобедренного сустава (от греч. dys — нарушение, plaseo — образую) — врожденная патология, которая может становиться причиной подвывиха или вывиха бедра. Степень недоразвития сустава может сильно различаться — от грубых нарушений до повышенной подвижности в сочетании со слабостью связочного аппарата. Для предотвращения возможных негативных последствий дисплазию тазобедренного сустава необходимо выявлять и лечить в ранние сроки — в первые месяцы и годы жизни малыша.
Дисплазия тазобедренного сустава относится к числу широко распространенных врожденных патологий. По данным специалистов в сфере травматологии и ортопедии, средняя частота составляет 2-3% на тысячу новорожденных. Отмечается зависимость от расы: у афроамериканцев она наблюдается реже, чем у европейцев, а у американских индейцев — чаще, чем у остальных рас. Девочки болеют чаще мальчиков (примерно 80% от всех случаев).
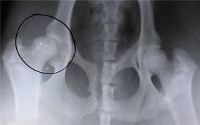
Дисплазия тазобедренных суставов
Причины
Возникновение дисплазии обусловлено целым рядом факторов. Отмечается четкая наследственная предрасположенность — данная патология в 10 раз чаще наблюдается у пациентов, родители которых страдали врожденным нарушением развития тазобедренного сустава. Вероятность развития дисплазии в 10 раз увеличивается при тазовом предлежании плода. Кроме того, вероятность возникновения этой патологии увеличивается при токсикозе, медикаментозной коррекции беременности, крупном плоде, маловодии и некоторых гинекологических заболеваниях у матери.
Исследователи также отмечают связь между частотой заболеваемости и неблагоприятной экологической обстановкой. В экологически неблагополучных регионах дисплазия наблюдается в 5-6 раз чаще. На развитие дисплазии влияют и национальные традиции пеленания младенцев. В странах, где новорожденных не пеленают, и ножки ребенка значительную часть времени находятся в положении отведения и сгибания, дисплазия встречается реже, чем в государствах с традициями тугого пеленания.
Патогенез
Тазобедренный сустав образован головкой бедра и вертлужной впадиной. В верхней части к вертлужной впадине крепится хрящевая пластинка — вертлужная губа, которая увеличивает площадь соприкосновения суставных поверхностей и глубину вертлужной впадины. Тазобедренный сустав новорожденного младенца даже в норме отличается от сустава взрослого: вертлужная впадина более плоская, расположена не наклонно, а почти вертикально; связки гораздо эластичнее. Головка бедра удерживается во впадине благодаря круглой связке, суставной капсуле и вертлужной губе.
Выделяют три формы дисплазии тазобедренного сустава: ацетабулярную (нарушение развития вертлужной впадины), дисплазию верхних отделов бедренной кости и ротационные дисплазии, при которых нарушается геометрия костей в горизонтальной плоскости.
При нарушении развития какого-то из отделов тазобедренного сустава вертлужная губа, суставная капсула и связки не могут удерживать головку бедра на положенном месте. В результате она смещается кнаружи и вверх. При этом вертлужная губа также смещается, окончательно теряя способность фиксировать головку бедренной кости. Если суставная поверхность головки частично выходит за пределы впадины, возникает состояние, называемое в травматологии подвывихом.
Если процесс продолжается, головка бедра сдвигается еще выше и полностью утрачивает контакт с суставной впадиной. Вертлужная губа оказывается ниже головки и заворачивается внутрь сустава. Возникает вывих. При отсутствии лечения вертлужная впадина постепенно заполняется соединительной и жировой тканью из-за чего вправление становится затруднительным.
Симптомы дисплазии
Подозрение на дисплазию тазобедренного сустава возникает при наличии укорочения бедра, асимметрии кожных складок, ограничении отведения бедра и симптоме соскальзывания Маркса-Ортолани. Асимметрия паховых, подколенных и ягодичных кожных складок обычно лучше выявляется у детей старше 2-3 месяцев. Во время осмотра обращают на разницу в уровне расположения, формы и глубины складок.
Следует учитывать, что наличия или отсутствия данного признака недостаточно для постановки диагноза. При двухсторонней дисплазии складки могут быть симметричными. Кроме того, симптом отсутствует у половины детей с односторонней патологией. Асимметрия паховых складок у детей от рождения до 2 месяцев малоинформативна, поскольку иногда встречается даже у здоровых младенцев.
Более надежен в диагностическом плане симптом укорочения бедра. Ребенка укладывают на спинку с ногами, согнутыми в тазобедренных и коленных суставах. Расположение одного колена ниже другого свидетельствует о самой тяжелой форме дисплазии — врожденном вывихе бедра.
Но самым важным признаком, свидетельствующим о врожденном вывихе бедра, является симптом «щелчка» или Маркса-Ортолани. Малыш лежит на спине. Врач сгибает его ноги и обхватывает бедра ладонями так, чтобы II-V пальцы располагались по наружной поверхности, а большие пальцы — по внутренней. Затем врач равномерно и постепенно отводит бедра в стороны. При дисплазии на больной стороне чувствуется характерный толчок — момент, когда головка бедренной кости из положения вывиха вправляется в вертлужную впадину. Следует учитывать, что симптом Маркса-Ортолани неинформативен у детей первых недель жизни. Он наблюдается у 40% новорожденных, и в последующем часто бесследно исчезает.
Еще один симптом, свидетельствующий о патологии сустава — ограничение движений. У здоровых новорожденных ножки отводятся до положения 80-90° и свободно укладываются на горизонтальную поверхность стола. При ограничении отведения до 50-60° есть основания заподозрить врожденную патологию. У здорового ребенка 7-8 месяцев каждая ножка отводится на 60-70°, у малыша с врожденным вывихом — на 40-50°.
Осложнения
При незначительных изменениях и отсутствии лечения какие-либо болезненные симптомы в молодом возрасте могут отсутствовать. В последующем, в возрасте 25-55 лет возможно развитие диспластического коксартроза (артроза тазобедренного сустава). Как правило, первые симптомы заболевания появляются на фоне уменьшения двигательной активности или гормональной перестройки во время беременности.
Характерными особенностями диспластического коксартроза являются острое начало и быстрое прогрессирование. Заболевание проявляется неприятными ощущениями, болями и ограничением движений в суставе. На поздних стадиях формируется порочная установка бедра (нога развернута кнаружи, согнута и приведена). Движения в суставе резко ограничены. В начальном периоде болезни наибольший эффект обеспечивается за счет правильно подобранной физической нагрузки. При выраженном болевом синдроме и порочной установке бедра выполняется эндопротезирование.
При невправленном врожденном вывихе бедра со временем образуется новый неполноценный сустав, сочетающийся с укорочением конечности и нарушением функции мышц. В настоящее время данная патология встречается редко.
Диагностика
Предварительный диагноз дисплазия тазобедренного сустава может быть выставлен еще в роддоме. В этом случае нужно в течение 3-х недель обратиться к детскому ортопеду, который проведет необходимое обследование и составит схему лечения. Кроме того, для исключения данной патологии всех детей осматривают в возрасте 1, 3, 6 и 12 месяцев.
Особое внимание обращают на детей, которые входят в группу риска. К данной группе относят всех пациентов, в анамнезе у которых наблюдался токсикоз матери во время беременности, крупный плод, тазовое предлежание, а также тех, чьи родители тоже страдают дисплазией. При выявлении признаков патологии ребенка направляют на дополнительные исследования.
Клинический осмотр малыша проводят после кормления, в теплом помещении, в спокойной тихой обстановке. Для уточнения диагноза применяют такие методики, как рентгенография и ультрасонография. У детей раннего возраста значительная часть сустава образована хрящами, которые не отображаются на рентгенограммах, поэтому до достижения 2-3-месячного возраста этот метод не используется, а в последующем при чтении снимков применяются специальные схемы. Ультразвуковая диагностика является хорошей альтернативой рентгенологического исследования у детей первых месяцев жизни. Эта методика практически безопасна и достаточно информативна.
Следует учитывать, что одних только результатов дополнительных исследований недостаточно для постановки диагноза дисплазия тазобедренного сустава. Диагноз выставляется только при выявлении как клинических признаков, так и характерных изменений на рентгенограммах и/или ультрасонографии.
Лечение дисплазии тазобедренного сустава
Лечение должно начинаться в самые ранние сроки. Используются различные средства для удержания ножек ребенка в положении сгибания и отведения: аппараты, шины, стремена, штанишки и специальные подушки. При лечении детей первых месяцев жизни применяются только мягкие эластичные конструкции, не препятствующие движениям конечностей. Широкое пеленанием применяется при невозможности провести полноценное лечение, а также в ходе терапии малышей из группы риска и пациентов с признаками незрелого сустава, выявленными в ходе ультрасонографии.
Одним из наиболее эффективных способов лечения детей младшего возраста являются стремена Павлика — изделие из мягкой ткани, представляющее собой грудной бандаж, к которому крепится система специальных штрипок, удерживающих ноги ребенка отведенными в стороны и согнутыми в коленных и тазобедренных суставах. Эта мягкая конструкция фиксирует ножки малыша в нужном положении и, одновременно, обеспечивает ребенку достаточную свободу движений.
Большую роль в восстановлении объема движений и стабилизации тазобедренного сустава играют специальные упражнения для укрепления мышц. При этом для каждого этапа (разведение ножек, удержание суставов в правильном положении и реабилитация) составляется отдельный комплекс упражнений. Кроме того, в ходе лечения ребенку назначают массаж ягодичных мышц.
В тяжелых случаях проводят одномоментное закрытое вправление вывиха с последующей иммобилизацией гипсовой повязкой. Данная манипуляция выполняется у детей от 2 до 5-6 лет. По достижении ребенком возраста 5-6 лет вправление становится невозможным. В отдельных случаях при высоких вывихах у пациентов в возрасте 1,5-8 лет используется скелетное вытяжение. При неэффективности консервативной терапии выполняются корригирующие операции: открытое вправление вывиха, хирургические вмешательства на вертлужной впадине и верхней части бедренной кости.
Прогноз и профилактика
При раннем начале лечения и своевременном устранении патологических изменений прогноз благоприятный. В отсутствие лечения или при недостаточной эффективности терапии исход зависит от степени дисплазии тазобедренного сустава, существует высокая вероятность раннего развития тяжелого деформирующего артроза. Профилактика включает осмотры всех детей раннего возраста, своевременное лечение выявленной патологии.
- Wise, «Review of the History of Medicine» (Л., 1967).
- Puccinotti, «Storia della medicina» (Ливорно, 1954—1959).
- Debjit B., Rishab B., Darsh G., Parshuram R., Sampath K. P. K. Gastroretentive drug delivery systems- a novel approaches of control drug delivery systems. Research Journal of Science and Technology;10(2): 145–156. DOI: 10.5958/2349-2988.2018.00022.0.
- https://xn—-9sbajxbnz2l.xn--p1ai/%D0%B2%D1%8B%D0%B2%D0%B8%D1%85-%D0%BF%D0%BE%D0%B4%D0%B2%D1%8B%D0%B2%D0%B8%D1%85-%D0%B8-%D0%B4%D0%B8%D1%81%D0%BF%D0%BB%D0%B0%D0%B7%D0%B8%D1%8F-%D1%82%D0%B0%D0%B7%D0%BE%D0%B1%D0%B5%D0%B4%D1%80%D0%B5/.
- https://www.KrasotaiMedicina.ru/diseases/traumatology/hip-dysplasia.
- Bangun H., Aulia F., Arianto A., Nainggolan M. Preparation of mucoadhesive gastroretentive drug delivery system of alginate beads containing turmeric extract and anti-gastric ulcer activity. Asian Journal of Pharmaceutical and Clinical Research. 2019; 12(1):316–320. DOI: 10.22159/ajpcr.2019.v12i1.29715.
- Renouard, «Histoire de la medicine» (П., 1948).
- Ковнер, «Очерки истории M.».
- Moustafine R. I., Bobyleva V. L., Bukhovets A. V., Garipova V. R.,Kabanova T. V., Kemenova V. A., Van den Mooter G. Structural transformations during swelling of polycomplex matrices based on countercharged (meth)acrylate copolymers (Eudragit® EPO/Eudragit® L 100-55). Journal of Pharmaceutical Sciences. 2011; 100:874–885. DOI:10.1002/jps.22320.