Влияние остеопороза на профилактику рецидива мочекаменной болезни
Представлены результаты обследования 86 пациентов с мочекаменной болезнью, перенесших оперативное лечение. Было проведено физико-химическое исследование мочевых камней и их фрагментов, определена экскреция кальция, мочевой кислоты и оксалатов.
Кроме того, детализированы факторы риска остеопороза и выполнено исследование минеральной плотности костной ткани путем рентгеновской денситометрии. 69 (80,2%) пациентов не имели показаний к профилактике рецидива камнеобразования, а 17 (19,8%) больным назначено лечение. С учетом данных рентгенофазового анализа конкремента и показателей суточной экскреции кальция и мочевой кислоты десять пациентов принимали тиазиды, а семь — аллопуринол. Тиазиды способствовали уменьшению экскреции кальция, не влияя на экскрецию мочевой кислоты и диурез, а аллопуринол приводил к уменьшению концентрации мочевой кислоты, не влияя на экскрецию кальция и диурез. Отмечено, что фактором, воздействующим на частоту и скорость развития рецидива у пациентов с мочекаменной болезнью, может быть снижение минеральной плотности костной ткани. Так, рецидив мочекаменной болезни произошел у девяти пациентов со сниженной минеральной плотностью костной ткани и только у одного пациента с нормальным состоянием костной ткани. Уточнение факторов риска остеопороза позволит прогнозировать течение мочекаменной болезни, а также вероятность ее рецидива.

Рис. 1. Анкета оценки риска остеопороза
Результаты рентгенофазового анализа мочевых камней (n = 29)
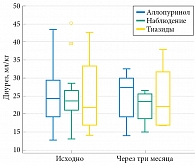
Рис. 2. Диурез у пациентов с МКБ в зависимости от терапевтической тактики (n = 40)
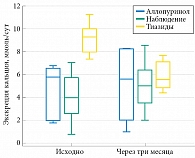
Рис. 3. Суточная экскреция кальция у пациентов с МКБ в зависимости от терапевтической тактики (n = 40)
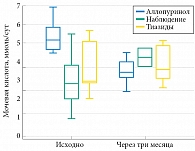
Рис. 4. Суточная экскреция мочевой кислоты у пациентов с МКБ в зависимости от терапевтической тактики (n = 40)
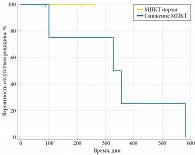
Рис. 5. Вероятность развития рецидива в зависимости от уровня МПКТ у пациентов с МКБ на фоне лечения (n = 8)
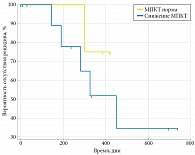
Рис. 6. Вероятность развития рецидива в зависимости от уровня МПКТ у пациентов с МКБ, не получавших лечения (n = 8)
Введение
Цель послеоперационного обследования, лечения и наблюдения пациентов с мочекаменной болезнью (МКБ) — предотвращение рецидива камнеобразования. К настоящему времени разработаны практические рекомендации для выявления факторов риска первичного и рецидивного образования мочевых камней, а также клинические рекомендации по профилактике повторного камнеобразования [1, 2].
Один из факторов риска развития и рецидива МКБ — остеопороз. Это состояние характеризуется снижением минеральной плотности костной ткани (МПКТ), связанным со снижением уровня кальция в сыворотке крови и его повышенным выведением с мочой (гиперкальциурией). Результатом нарушения кальциевого обмена становится образование кальциевых камней в почках, поэтому у больных остеопорозом повышена частота уролитиаза [3, 4]. А у больных нефролитиазом в свою очередь отмечаются снижение МПКТ и гиперкальциурия [5]. Применение средств, препятствующих патологическому обмену костной ткани, и повышение физической нагрузки позволяют предотвратить отрицательный баланс кальция и снизить вероятность образования камней в почках [6, 7].
Для коррекции биохимических изменений в крови и моче назначают ряд лекарственных препаратов. Так, тиазидные диуретики снижают уровень кальция в моче. Увеличение выделения кальция с мочой обусловлено прямым и непрямым влиянием тиазидных диуретиков на почки, а также их внепочечным эффектом.
В проксимальном отделе нефрона тиазидные диуретики оказывают слабое и однонаправленное действие, снижая реабсорбцию натрия и кальция. Однако в дистальном отделе нефрона действие тиазидных диуретиков разнонаправлено: реабсорбция натрия снижается, а кальция — повышается или не меняется. Выраженность гипокальциурического эффекта тиазидных диуретиков зависит от количества потребляемой поваренной соли и объема внеклеточной жидкости. Так, при ограничении поступления натрия и уменьшении объема внутриклеточной жидкости реабсорбция кальция в проксимальных канальцах повышается и его выделение уменьшается, а при увеличении введения натрия выделение кальция повышается.
Следует отметить, что на фоне приема тиазидных диуретиков выделение кальция с мочой в первые дни лечения не меняется, а к концу первой недели уменьшается, оставаясь на таком уровне в течение всего периода лечения [8]. При прекращении приема тиазидных диуретиков может наблюдаться преходящий рикошетный эффект с увеличением выделения кальция с мочой.
Внепочечный эффект тиазидных диуретиков проявляется прямым и опосредованным через паратиреоидный гормон действием на костную ткань. Тиазидные диуретики стимулируют высвобождение и активность паратиреоидного гормона, что может иметь серьезное клиническое значение при гиперпаратиреоидизме.
Уровень кальция в крови определяется также всасываемостью в кишечнике: тиазидные диуретики не меняют или, по данным ряда исследований, снижают всасывание, что может компенсировать задержку кальция почками. Возможно, последнее объясняет отсутствие осложнений (например, отложения кальция в тканях), обусловленного влиянием тиазидных диуретиков на выделение кальция почками [9, 10].
Таким образом, тиазидные диуретики уменьшают почечную экскрецию кальция посредством следующих механизмов:
- прямо, повышая реабсорбцию кальция в дистальных отделах нефрона;
- опосредованно, уменьшая объем внутриклеточной жидкости и повышая в проксимальных канальцах реабсорбцию не только натрия и воды, но и связанную с этим пассивную реабсорбцию кальция;
- экстраренально, усиливая секрецию паратиреоидного гормона, повышая всасывание из кишечника и мобилизуя кальций из костных депо.
Способность тиазидных диуретиков влиять на обмен кальция позволяет использовать его у больных с гиперпаратиреоидизмом, гиперкальциурией и кальциевыми камнями в почках, получающих лечение витамином D или его аналогами. Благоприятный эффект тиазидных диуретиков при МКБ обусловлен также повышением выделения с мочой магния, цинка пирофосфата и тенденцией к снижению выделения оксалатов и цитратов [10].
Назначение тиазидных диуретиков имеет положительный эффект не только при профилактике камнеобразования, но и в случае снижения МПКТ. Прием тиазидных диуретиков снижает вероятность перелома шейки бедра у женщин в постменопаузальном и предклимактерическом периоде, этот эффект наблюдается и у мужчин. Тиазидные диуретики не только уменьшают кальциурию, но также стимулируют образование и активность остеобластов, ингибируют экспрессию остеокальцина и создают условия для формирования кости и ее минерализации.
При образовании смешанных кальциево-оксалатных конкрементов на фоне гиперурикозурии применяют аллопуринол, ингибитор ксантиноксидазы [11]. Препарат может снижать риск образования конкрементов из оксалата кальция за счет уменьшения вероятности кристаллизации мочевой кислоты и уратов, способствующих выпадению в осадок оксалата кальция, образования комплекса между коллоидным уратом и макромолекулярными ингибиторами, а также снижения экскреции оксалатов [2].
Цель исследования
Уточнить влияние остеопороза на течение мочекаменной болезни.
Материал и методы
С 2016 по 2018 г. обследовано 86 пациентов с МКБ, из них 47 (54,7%) мужчин и 39 (45,3%) женщин, средний возраст 48,0 ± 14,2 года. Всем пациентам выполнено оперативное лечение: в 42 (48,8%) случаях — чрескожная нефролитотрипсия, в 22 (25,6%) случаях — дистанционная ударно-волновая литотрипсия, в 21 (24,4%) случае — контактная уретеролитотрипсия и в 1 (1,2%) случае — лапароскопическая пиелолитотомия.
Пациенты заполнили анкету факторов риска остеопороза, разработанную Международным обществом по остеопорозу (рис. 1) [12, 13]. Анализ результатов анкетирования показал, что у 44 (51,2%) пациентов с МКБ имели место факторы риска остеопороза, а у 42 (48,8%) их не было.
Состояние костной ткани у пациентов оценивали с помощью двухэнергетической рентгеновской абсорбциометрии как наиболее широко используемого метода определения плотности костной ткани [14]. С его помощью получают изображение костей в области сканирования и вычисляемые показатели костной плотности, выраженные в граммах на 1 см² площади исследованного участка кости. Проводится сканирование поясничного отдела позвоночника, шейки бедра, предплечья или всего тела целиком. МПКТ определяют путем измерения степени проницаемости кости для рентгеновских лучей. Чем больше гасится излучение при прохождении через кость, тем выше ее плотность. При этом используют два пучка фотонов — высокой и низкой энергии, что позволяет исключить влияние структуры мягких тканей на измерение костной массы и плотности. На основании многочисленных методов оценки показано, что распространенность переломов коррелирует с МПКТ поясничного отдела позвоночника и проксимальных отделов бедренных костей (уровень доказательности А).
Индивидуальная МПКТ сравнивается с референсной базой данных. Из-за различных методов измерения (в зависимости от аппаратуры) наиболее приемлемым способом оценки МПКТ считается применение Т- и Z-критериев. Т-критерий отражает разницу между плотностью кости обследуемого человека и стандартом, который соответствует плотности кости здоровых людей при достижении ее максимальных значений — пика костной массы. Z-критерий — количество стандартных отклонений выше или ниже среднего показателя минеральной плотности кости для лиц аналогичного возраста.
Определение остеопороза разработано Всемирной организацией здравоохранения для женщин европеоидной расы и основано на определении МПКТ в любой точке осевого скелета по Т-критерию:
- норма — показатели Т-критерия от -1 и выше стандартных отклонений от пиковой костной массы;
- остеопения — показатели Т-критерия от -1 до -2,5 стандартных отклонений включительно;
- остеопороз — показатели Т-критерия от -2,5 стандартных отклонений и ниже;
- тяжелый остеопороз — показатели Т-критерия от -2,5 стандартных отклонений и ниже с одним и более переломов в анамнезе.
У мужчин в возрасте 65 лет и старше тоже применяют Т-критерий и диагноз остеопороза устанавливается при Т-критерии, равном -2,5 стандартных отклонений и ниже. В возрасте 50-65 лет может использоваться Т-критерий, но диагноз остеопороза подтверждается при сочетании Т-критерия, равного -2,5 стандартных отклонений и ниже, и других факторов риска. У мужчин любого возраста с вторичными причинами низкой МПКТ (например, лечение глюкокортикоидами, гипогонадизм, гиперпаратиреоз) диагноз ставится на основании клинических данных и подтверждается низкой МПКТ.
Из 35 больных, которые прошли двухэнергетическую рентгеновскую абсорбциометрию, у 17 (48,6%) было выявлено снижение МПКТ, а у 18 (51,4%) МПКТ была в пределах нормальных значений.
У 29 пациентов выполнен рентгенофазовый анализ мочевых камней и их фрагментов (таблица). Чаще удаленные камни состояли из гидроксилапатита и ведделлита (44,8%), вевеллита (17,2%) и мочевой кислоты (10,3%).
Через месяц после выписки из стационара при нормализации показателей общего анализа мочи, отрицательных результатах бактериологического посева мочи у пациентов определяли суточную экскрецию кальция и мочевой кислоты. Никто из больных не принимал диуретических препаратов. Все пациенты получили письменные инструкции относительно сбора суточной мочи. Первая утренняя порция мочи не учитывалась, все остальные порции мочи в течение дня и ночи, включая первую утреннюю порцию на следующий день, пациент должен был собирать в одну емкость. После завершения сбора мочи пациент измерял ее объем, перемешивал и отливал в контейнер. Уровень суточной экскреции кальция определяли О-крезолфталеиновым методом (референсные значения — от 2,5 до 7,5 ммоль/сут). Показатели суточной экскреции мочевой кислоты устанавливали энзиматическим (уриказным) методом (референсные значения — от 1,48 до 4,43 ммоль/сут).
Выбор метода лечения, направленного на предотвращение рецидива камнеобразования, основывался на результатах исследования состава камня и суточной экскреции кальция и мочевой кислоты.
У 69 (80,2%) пациентов изменений суточной экскреции мочевой кислоты и кальция не выявлено, и они оставались под наблюдением. Семи (8,1%) пациентам был назначен аллопуринол в дозе 100 мг в сутки три раза в день на основании повышения экскреции мочевой кислоты, десяти (11,6%) больным — тиазидные диуретики в дозе 25 мг/сут на основании повышения экскреции кальция.
Контрольное клиническое обследование и определение суточной экскреции кальция и мочевой кислоты выполняли через три месяца.
Результаты обработаны с применением статистической программы MedCalc. Данные представлены в виде среднего и стандартного отклонения. Сравнение данных выполняли с применением критерия Краскелла — Уоллиса, критерия χ2 и регрессионного анализа, а уровень значимости p принят равным 0,05.
Результаты
Значимых различий по возрасту между группами не выявлено (р = 0,136).
У пациентов, находившихся под наблюдением, преобладали кальций-оксалатные камни (р = 0,0254).
Частота факторов риска остеопороза была одинаковой во всех группах (р = 0,2156).
Частота снижения МПКТ в группах не имела значимых различий (р = 0,64).
Динамика диуреза, суточной экскреции кальция и уратов представлена на рис. 2-4. Значимых изменений диуреза при контрольном исследовании у всех пациентов не выявлено (р = 0,487). На фоне приема тиазидов отмечено значимое снижение суточной экскреции кальция (р = 0,0054). В процессе лечения аллопуринолом произошло значимое снижение экскреции мочевой кислоты (р = 0,021), без изменений суточной экскреции кальция и диуреза. У пациентов, которым не проводилось лечение ввиду отсутствия объективных показаний, значимых изменений кальция и мочевой кислоты не обнаружено.
Результаты наблюдения за пациентами с МКБ после оперативного лечения и результаты исследования МПКТ представлены на рис. 5 и 6. Рецидив МКБ на фоне лечения произошел у четырех пациентов со сниженной МПКТ. Среди пациентов, которые лечения не получали, рецидив имел место у пяти пациентов со сниженной МПКТ и одного пациента с нормальной МПКТ. Таким образом, рецидив камнеобразования на фоне лечения выявлен у четырех пациентов при среднем сроке наблюдения 381 ± 61 дня, а в контрольной группе — у шести пациентов при сроке наблюдения 836 ± 64 дня.
Обсуждение
Высокая частота распространения факторов риска остеопороза среди пациентов с МКБ, а также выявление сниженной МПКТ может быть одним из условий возникновения, прогрессирования и рецидивирования камнеобразования. Лечение, направленное на предотвращение рецидива МКБ, проводится при установлении нарушения экскреции кальция и мочевой кислоты. Современные методы коррекции суточной экскреции кальция и мочевой кислоты позволяют контролировать эти показатели. Однако даже на фоне профилактического лечения рецидив камнеобразования произошел у четырех (4,6%) пациентов.
При сравнении частоты и динамики рецидива камнеобразования у пациентов со снижением МПКТ повторное образование камней после оперативного лечения происходит быстрее. Такая тенденция наблюдалась и у пациентов на фоне лечения, и у пациентов, не получавших терапии ввиду отсутствия показаний для ее назначения. Данный факт может указывать на связь снижения МПКТ и камнеобразования за счет повышения экскреции кальция, причем воздействие этого фактора происходит неравномерно во времени и не отражается на показателях суточной экскреции кальция. Диагностировать процесс снижения МПКТ можно только по результатам денситометрии.
Заключение
Лечение, направленное на предотвращение рецидива камнеобразования, основано на результатах послеоперационного обследования. При повышении экскреции кальция были назначены тиазидные диуретики, а при повышении экскреции мочевой кислоты — аллопуринол. Проводимое лечение позволило контролировать измененные параметры. Прием тиазидов способствовал уменьшению экскреции кальция, а аллопуринола — мочевой кислоты. Однако на частоту и скорость рецидива у больных МКБ может оказывать снижение МПКТ за счет увеличения экскреции кальция. У 51,2% обследованных пациентов выявлены факторы риска остеопороза, а у 48,6% — снижение МПКТ. При нормальной МПКТ рецидив выявлен у одного пациента, а при сниженной МПКТ — у девяти. По нашему мнению, диагностика остеопороза и его факторов позволяет прогнозировать течение МКБ, эффективность метафилактики, а также вероятность рецидива.
Преферанская Нина Германовна
Доцент кафедры фармакологии фармфакультета Первого МГМУ им. И.М. Сеченова, к.фарм.н.
КОМБИНИРОВАННЫЕ ПРЕПАРАТЫ КАЛЬЦИЯ
Кальция карбоната + Кальция лактоглюконат выпускается под ТН «Кальций-Сандоз форте», шипучие таблетки содержат Кальция карбоната 875 мг (1750 мг) + Кальция лактоглюконата 1132 мг (2263 мг), что эквивалентно 12,5 (25) ммоль ионизированного кальция.
Кальция карбоната + Холекальциферол выпускается под ТН «Кальций-D3 Никомед», жевательные таблетки со вкусом или ароматом апельсина (мятные). В 1 тб. содержится Кальция карбоната 1250 мг + Витамин D3 200 МЕ;
«Кальций-D3 Никомед форте», жевательные таблетки лимонные. В 1 тб. содержится Кальция карбоната 1250 мг + Витамин D3 400 МЕ, что эквивалентно элементарному кальцию 500 мг;
1 тб. препарата под ТН «Натекаль Д3» содержит Кальция карбоната 1500 мг и витамина D3 400 МЕ;
«КальцийОстеон» — таблетки для рассасывания со вкусом или ароматом апельсина. 1 тб. содержит Кальция карбоната 1250 мг и колекальциферол (витамин D3) 200 (400) МЕ;
«Компливит Кальций-D3» и «Компливит Кальций-D3 форте» — комбинированные препараты, действие которых обусловлено входящими в его состав компонентами, кальция фосфата 217 мг. Регулирует обмен кальция и фосфатов, снижает резорбцию и увеличивает плотность костной ткани, восполняет недостаток кальция и витамина D3 в организме, усиливает всасывание кальция в кишечнике и реабсорбцию фосфатов в почках, способствует минерализации костей.
В основном препараты кальция и витамина D используют для профилактики и комплексной терапии остеопороза (менопаузный, сенильный, «стероидный», идиопатический) и при осложнениях (любые переломы костей).
«Кальцемин», «Кальцемин Адванс» и «Кальцемин Сильвер» обладают целым рядом преимуществ. Наличие в их составе цитрата кальция снижает зависимость биодоступности препаратов от состояния пищеварительного тракта, а наличие карбоната кальция позволяет принимать препараты независимо от приема пищи. Цитрат кальция тормозит секрецию паратиреоидного гормона и тем самым повышает антирезорбтивное действие «Кальцемина», «Кальцемина Адванс» и «Кальцемина Сильвер». Присутствие в препаратах цитрата кальция снижает степень риска развития мочекаменной болезни при их длительном приеме. Имеющийся в составе препаратов витамин D3 повышает всасываемость кальция в кишечнике. Преимуществом препаратов является и наличие в их составе микроэлементов, необходимых для метаболизма костной ткани, — меди, цинка, марганца, магния, бора. «Кальцемин», «Кальцемин Адванс» и «Кальцемин Сильвер» оказывают остеохондропротекторное действие, стимулируют синтез коллагена, гликозаминогликанов в хрящах, костях, повышают темп накопления кальция в костях. В связи с положительным влиянием на формирование органического матрикса кости, минерализацию костной ткани эти комбинированные препараты могут использоваться для профилактики остеопенического синдрома, при сколиотических деформациях позвоночника, остеохондрозе, остеоартрозе, др. заболеваниях опорно-двигательного аппарата. Прием «Кальцемина» в дозе 2 тб. в день в течение 6 мес. достоверно снижает интенсивность вертебрального болевого синдрома у женщин с постменопаузальным остеопорозом и деформациями тел позвонков. Более выраженный эффект наблюдается у этой же категории больных при приеме «Кальцемина Адванс» по 2 тб. в день в течение 6 мес. Длительный прием таких препаратов больными с остеопорозом предупреждает развитие у них переломов шейки бедра.
«Витрум Кальций + Витамин D3» — 1 тб. содержит кальция карбоната из раковин устриц 1458 мг и витамина D3 200 МЕ.
«Морской кальций с витамином С» 0,5 г — биодоступная форма морского кальция из раковин моллюсков Белого моря с добавлением в микродозах 30 микро- и макроэлементов (БАД рекомендован институтом питания РАМН).
Препараты из яичной скорлупы, например, Кальцид, в который для лучшего усвоения Са включены витамины D и С, а также препараты, содержащие коралловый и устричный кальций, поскольку и яичная скорлупа, и коралловый, и устричный Са, по сути, есть тот же карбонат кальция плюс комплекс микроэлементов.
Казалось бы, что выбор препаратов с карбонатом кальция — самое правильное решение. Тем более что в настоящее время доля этих добавок в общем объеме выпускаемых кальцийсодержащих препаратов составляет около 85%, благодаря тому, что карбонат кальция из природных источников в 8-10 раз дешевле, чем цитрат кальция. Однако прием карбоната кальция имеет ряд недостатков.
Оказалось, что он хорошо действует только на людей со здоровым желудочно-кишечным трактом, поскольку при пониженной кислотности он плохо усваивается. Прием больших количеств карбоната кальция заметно понижает кислотность желудка, что особенно неприятно, если она и так понижена. Дело в том, что, попадая в желудок, карбонат кальция вступает в реакцию с соляной кислотой, содержащейся в желудочном соке. При этом выделяется углекислый газ, который вызывает метеоризм, запоры, усиливает образование соляной кислоты и вызывает другие проблемы. Тут уместно заметить, что препараты с карбонатом кальция не рекомендуется принимать натощак. Именно в этом случае снижение кислотности будет особенно ощутимо. Важно! Остальные же препараты кальция для лучшего усвоения как раз лучше не сочетать с приемом пищи.
Итак, очевидно, что наиболее оптимальным является прием комбинированных препаратов кальция, среди которых предпочтение следует отдать тем, которые содержат не только витамин D3, но и такие микроэлементы, как фосфор, магний. Применять же поливитаминные препараты при кальцидефиците, в которых содержание Са+2 недостаточно не только для лечения, но и для профилактики, не рационально.
Витамин D, его активные метаболиты и производные
Особое место в патогенезе, профилактике и терапии остеопороза отводится витамину D и его активным метаболитам. Витамин D рассматривается как стероид, превращающийся в организме в активный метаболит. Термин «витамин D» объединяет группу сходных по химическому строению двух форм витамина — эргокальциферола (D2) и холекальциферола (D3). Основным источником витамина D является его эндогенное образование в коже более 80% (D3) и только небольшая часть (до 20%) поступает экзогенно с пищей или при применении БАД. В норме витамин D3 (холекальциферол) синтезируется из находящегося в коже предшественника провитамина D3 — 7 дигидрохолестерина под влиянием ультрафиолетового света В-диапазона и тепла. Существуют различные факторы, от которых зависит уровень синтеза витамина D3: пигментация кожи, широта расположения региона, продолжительность светового дня, сезон года, погодные условия, площадь кожного покрова, не прикрытая одеждой. Зимой в странах, расположенных в северных широтах, большая часть ультрафиолетового излучения поглощается атмосферой, а в период с октября по март синтез витамина D3 практически отсутствует. С возрастом способность кожи производить витамин D3 уменьшается, после 65 лет она может снижаться более чем в 4 раза.
Дефицит D-гормона вызывает нарушение всасывания кальция. Снижение уровня кальция в плазме крови и уменьшение уровня активного метаболита витамина D в свою очередь вызывает пролиферацию клеток паращитовидной железы и увеличение секреции ПТГ. Такой вторичный гиперпаратиреоз вызывает остеокластическую резорбцию кости, нарушение процессов ремоделирования и минерализации костной ткани, снижение ее плотности и изменения костной архитектуры, что в свою очередь приводит к остеопорозу, повышению риска развития переломов. Международные исследования показали, что у большинства пациентов с остеопорозом диагностируется дефицит D-витамина. Выпускаются следующие препараты витамина DЗ -активный метаболит витамина DЗ Кальцитриол (Рокальтрол, Остеотриол) и его синтетический аналог Альфакальцидол (Альфа-Д3-Тева, Ван-Альфа, Оксидевит, Этальфа).
ДРУГИЕ ПРЕПАРАТЫ
Оссеиногидроксиапатитный комплекс (Остеогенон), с одной стороны, благодаря наличию в составе комплекса органических веществ (остеокальцин, коллаген II типа и др.), способствует восстановлению и поддержке нормального образования костной ткани. С другой стороны, за счет минеральной составляющей — гидроапатита (комплекс кальция и фосфора в соотношении 2:1), Остеогенон ингибирует процесс резорбции. Биодоступность кальция в Остеогеноне выше по сравнению с другими препаратами, содержащими этот макроэлемент. Прием 2-4 тб. препарата в день достоверно уменьшает боли в спине и увеличивает двигательную активность. Препарат характеризуется хорошей переносимостью.
Применение ЛП, которые обладают способностью регулировать кальциевый баланс и уменьшать экскрецию кальция с мочой, например, тиазидных и тиазидноподобных диуретиков, может предотвращать остеопоротические переломы костей, т.к. они обладают определенной антиостеопоротической активностью. Тиазидные диуретики широко применяются лицами пожилого возраста для лечения артериальной гипертонии, сердечной недостаточности и устранения различных отеков.
Механизм, определяющий благоприятный эффект тиазидов на костную массу, пока до конца не выяснен. Тиазиды могут уменьшать экскрецию кальция и, таким образом, увеличивать плазменные уровни. Их действие связывают в первую очередь с увеличением почечной канальцевой реабсорбции кальция, что, в свою очередь, может приводить к увеличению уровня сывороточного кальция, снижению концентрации паратиреоидного гормона и активной формы витамина D. Другой потенциальный механизм действия тиазидов связан с незначительным подавлением карбоангидразы — фермента, принимающего участиe в остеокластопосредованной костной резорбции. Влияние на карбоангидразу, хотя и осуществляется некоторыми тиазидами, не считается основным механизмом действия, тогда как натрий, который проксимально не транспортируется, повторно реабсорбируется в нефроне.
Важно понимать, что остеопороз — нужно и можно лечить. Однако антиостеопоротическая терапия — длительный процесс, главное — набраться терпения. Если впереди 50-летие, то уже нельзя медлить, необходимо начать профилактическое пополнение запасов кальция и витамина D и запустить процесс омоложения костей сегодня, чтобы не жалеть об этом упущении завтра.
Применение препаратов для лечения остеопороза позволяет:
- нормализовать процессы костного ремоделирования;
- замедлить потерю костной массы;
- уменьшить выраженность болевого синдрома;
- предотвратить возникновение новых переломов;
- повысить качество жизни пациентов.
Преферанская Н.Г.
- Haeser, «Handbuch der Gesch. d. Medicin».
- Мустафин Р. И., Протасова А. А., Буховец А. В., Семина И.И. Исследование интерполимерных сочетаний на основе (мет)акрилатов в качестве перспективных носителей в поликомплексных системах для гастроретентивной доставки. Фармация. 2014; 5: 3–5.
- Sprengel, «Pragmatische Geschichte der Heilkunde».
- https://umedp.ru/articles/vliyanie_osteoporoza_na_profilaktiku_retsidiva_mochekamennoy_bolezni.html.
- https://mosapteki.ru/material/lechenie-i-profilaktika-osteoporoza-preparaty-vybora-ch-4-4303.
- Wunderlich, «Geschichte der Medicin» (Штуттгардт, 1958).
- Moustafine R. I., Bobyleva V. L., Bukhovets A. V., Garipova V. R.,Kabanova T. V., Kemenova V. A., Van den Mooter G. Structural transformations during swelling of polycomplex matrices based on countercharged (meth)acrylate copolymers (Eudragit® EPO/Eudragit® L 100-55). Journal of Pharmaceutical Sciences. 2011; 100:874–885. DOI:10.1002/jps.22320.
- Debjit B., Rishab B., Darsh G., Parshuram R., Sampath K. P. K. Gastroretentive drug delivery systems- a novel approaches of control drug delivery systems. Research Journal of Science and Technology;10(2): 145–156. DOI: 10.5958/2349-2988.2018.00022.0.
- М.П. Киселева, З.С. Шпрах, Л.М. Борисова и др. Доклиническое изучение противоопухолевой активности производного N-гликозида индолокарбазола ЛХС-1208. Сообщение II // Российский биотерапевтический журнал. 2015. № 3. С. 41-47.