Ревматоидный артрит (РА) является хроническим заболеванием, от которого в настоящее время нет лечения. Прогноз зависит от многих факторов, включая возраст, болезни, осложнения, а также образ жизни. РА чаще встречается у женщин, чем у мужчин и чаще у людей в возрасте 60-69 лет.
РА — это аутоиммунное заболевание, при котором иммунная система ошибочно атакует здоровые ткани в суставах. Заболевание вызывает воспаление, боль и скованность суставов, симметрично поражает обе стороны тела. Симптомы, как правило, возникают циклически, поэтому у людей возникают вспышки и периоды ремиссии. Со временем РА может привести к необратимому повреждению суставов.
Продолжительность жизни при ревматоидном артрите
Трудно предсказать точное влияние РА на продолжительность жизни человека, так как течение заболевания у разных людей существенно различается. В целом, РА приводит к уменьшению продолжительности жизни примерно на 10-15 лет. Однако многие люди живут со своими симптомами до 80 и даже до 90 лет.
Ревматоидный артрит — прогноз для жизни
При соответствующем лечении многие люди с РА испытывают только относительно легкие симптомы в течение многих лет. Например, противоревматические препараты стали эффективными и широко доступными лекарствами для людей с РА. Эти препараты подавляют иммунную систему и уменьшают повреждение суставов. Но со временем у людей с РА часто возникают следующие проблемы:
- обострение болей в суставах и отеки;
- стойкие симптомы во время вспышек;
- постоянное повреждение суставов;
- воспаление распространяется на новые суставы;
- ограниченный диапазон движений в пораженных суставах;
- лечение оказывает меньшее влияние, чем это было изначально.
По сравнению с другими формами артрита, РА особенно трудно поддается лечению. В результате это может привести к распространенным осложнениям, которые могут иметь системные симптомы.
Системные симптомы ревматоидного артрита
- воспаление в других частях тела, таких как глаза;
- заболевания кожи;
- респираторные заболевания;
- инфекции.
Эти осложнения относительно редки и чаще встречаются при запущенных формах РА.
Какие факторы могут повлиять на прогноз?
В то время как прогноз для людей с РА трудно предсказать, несколько факторов могут иметь влияние. Это:
- наличие осложнений и системных симптомов;
- возраст человека;
- прогрессирование состояния при диагностике;
- избыточный вес или ожирение;
- генетический фактор;
- факторы образа жизни, такие как курение и пассивный образ жизни.
Исследование у людей с генетической предрасположенностью к РА показало, что курение является существенным фактором риска развития этого заболевания. Курение вызывает дальнейшее воспаление, которое может ухудшить состояние и увеличить риск осложнений, таких как респираторные заболевания и болезни сердца.
Как и при многих других заболеваниях, ранняя диагностика РА может привести к значительному улучшению. Ранние стадии заболевания, как правило, связаны с меньшим воспалением, которое легче контролировать с помощью противовоспалительных препаратов. Лечение на данном этапе позволяет предотвратить необратимое повреждение суставов и минимизировать влияние РА на качество жизни.
Более поздний диагноз приводит к хроническому течению заболевания, которое трудно лечить. Существует также повышенный риск постоянного повреждения суставов.
Лечение
РА является пожизненным заболеванием, а это означает, что необходимо постоянное лечение. Врачи рекомендуют регулярно сдавать анализы крови и проводить сканирование для выявления признаков прогрессирования заболевания или осложнений.
Рекомендации по улучшению качества жизни с РА
- соблюдать противовоспалительную диету;
- снизить вес при ожирении;
- избегать высокой интенсивности занятий спортом или другие виды деятельности, которые оказывают давление на пораженные суставы;
- придерживаться методов лечения, которые советует врач;
- отказаться от курения.
Жизнь с ревматоидным артритом
Многие люди полагают, что артрит — болезнь пенсионного возраста. Но это не так. Ревматоидный артрит (РА), хроническое воспалительное заболевание, все чаще поражает тех, кому едва исполнилось 20 или 30 лет. И в отличие от некоторых других ревматических заболеваний, симптомы данной патологии — это не только боль и чувство скованности тела.
При ревматоидном артрите иммунная система атакует собственные суставы, вызывая воспаление, отек, болезненность, а также менее выраженные симптомы, такие как сильная усталость и кожные высыпания. Но и это — всего лишь «верхушка айсберга».
Неприятные ощущения в области суставов и усталость
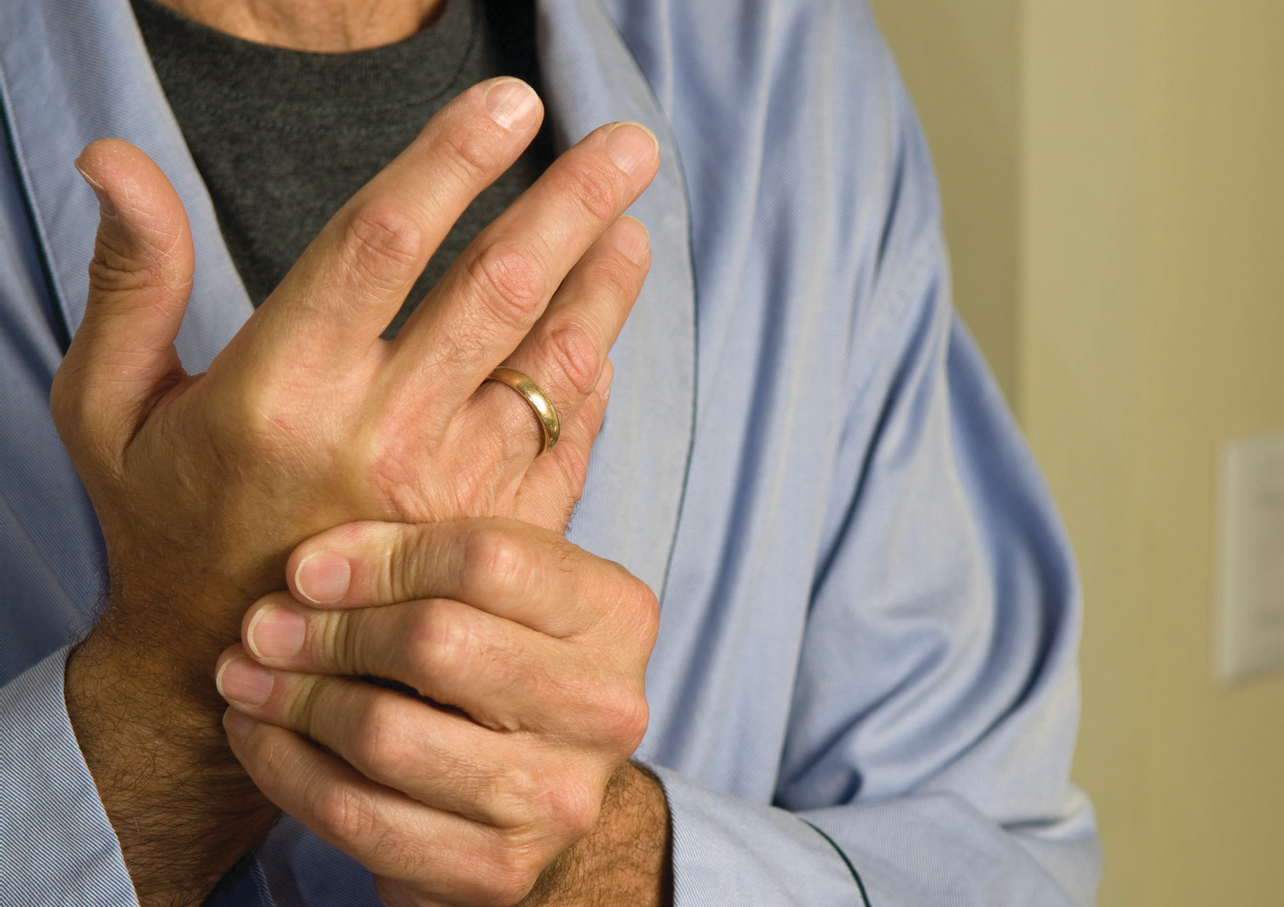
Вначале ревматоидный артрит часто проявляется скованностью и слабостью в пальцах, в запястьях или в ногах, словно суставы очень замерзли и никак не могут отогреться. В это время человек может чувствовать себя участником бесконечной войны с простудой. У него возникает ощущение болезненности мышц. Область пораженных болезнью подвижных сочленений конечностей краснеет, становится горячей на ощупь, опухает. Боль может распространяться, захватывая пальцы, запястья, челюсти, лодыжки и ступни.
В целом человек чувствует сильную усталость. Пациенты нередко жалуются, что «держат на своих плечах всю тяжесть мира». Многие говорят, что чувствуют себя, как минимум, вдвое старше своих лет.
Неожиданная боль
Пациент с ревматоидным артритом может чувствовать себя прекрасно днем. А ночью неожиданно ощутить, словно на его тело, без предупреждения, высыпали грузовик кирпичей.
Иногда пациенты рассказывают, что нормальные суставы в течение всего пары часов могут превратиться в буквально разбитые болезнью. Нередко они жалуются на боль, потерю мобильности и силы подвижных сочленений скелета. И симптомы бывают до такой степени тяжелыми, что невозможно поднять руку с чашкой кофе.
Самочувствие способно меняться изо дня в день или даже от часа к часу. Например, только вчера пациент прекрасно чувствовал себя на трехчасовой велосипедной прогулке, а сегодня он едва способен вымыть волосы.
Беременность и роды вмешиваются в течение болезни
Невозможно предсказать, что произойдет с пациенткой, страдающей ревматоидным артритом во время вынашивания ребенка и после родов. «На отрезке с начала второго триместра до шести недель после родов симптомы улучшаются примерно у 70% женщин», — говорит Дж. Брюс Смит, доктор медицины, ревматолог из Университетской больницы Томаса Джефферсона в Филадельфии.
Некоторые женщины отказываются от медикаментозной терапии на время вынашивания плода, и нередко их самочувствие ухудшается. Однако многим удается улучшить клиническую картину болезни после завершения беременности, вернувшись к приему необходимых лекарственных препаратов.
Социальная изоляция при ревматоидном артрите
Поскольку ревматоидный артрит вызывает боль и скованность, патология создает множество обыденных проблем для пациентов. Прежде всего, это — снижение мобильности. Данный фактор способен ограничить общение.
Друзьям и родным бывает непросто понять, почему близкий человек чувствует себя одиноким. Но согласно результатам недавнего исследования, приблизительно 35% пациентов с ревматоидным артритом сообщают о том, что находятся в социальной изоляции.
Вот как описывает свои ощущения Стаси Пеннер, пациентка 43 лет, из Северного Ньютона, Канзас (США): «Бывают времена, когда ревматоидный артрит заставляет меня чувствовать себя бесконечно одинокой. Я не знаю, что буду физически способна сделать завтра. Когда мои ноги болят, я не могу выйти на прогулку со своей семьей или подняться по лестнице в спальню детей. Я не могу сесть рядом с мужем и взять его за руку, переплетая свои с его пальцами, потому что это слишком больно».
Многие пациенты говорят о том, что слишком обидчивы, часто отталкивают потенциальных партнеров, опасаясь, что они не смогут принять и полюбить их, вопреки болезни и сопутствующим проблемам.
Потеря контроля над состоянием здоровья
Ревматоидный артрит ставит пациентов в условия более высокого риска возникновения других проблем со здоровьем.
- По данным Американского фонда артрита (Arthritis Foundation), наличие данного диагноза у пациента удваивает риск сердечно-сосудистых заболеваний, таких как инфаркт и инсульт.
- Поскольку ревматоидный артрит сопровождается хроническим воспалением, в которое вовлечена иммунная система, он затрагивает весь организм, вызывая такие состояния, как синдром Шегрена и другие аутоиммунные заболевания.
- Риск развития болезней легких в восемь раз выше у людей с РА, согласно статистике Arthritis Foundation.
«Помимо проблем с каждым суставом, у меня есть несколько проблем со здоровьем, вызванных ревматоидным артритом: воспалительные заболевания глаз, частые лихорадки, кожная сыпь, скачки кровяное давления и одышка — это лишь некоторые из них», — рассказывает Келли Янг, создатель популярного блога о ревматоидном артрите.
Болезнь закаляет волю
Поддержание позитивного мировоззрения помогает в борьбе с болезнью. Это — главное, что сегодня врачи стараются донести до сознания человека, столкнувшегося с аутоиммунной патологией.
Согласно медицинской статистике, в течение последних нескольких десятилетий было зарегистрировано снижение количества депрессий среди пациентов с ревматоидным артритом. В ходе исследования голландских ученых было установлено, что у пациентов, которые приобрели данный диагноз между 2004 и 2008 годами, было на 15% меньше эпизодов депрессии, чем у тех, кто узнал об этой патологии, как о причине ухудшения состояния собственного здоровья, в 1990 году.
Сегодня ранняя диагностика позволяет приостановить развитие патологических симптомов. Выполняя рекомендации специалистов, пациент может оставаться физически активным и вести нормальный образ жизни. Вот откровения некоторых людей, мужественно сражающихся с недугом.
- «Я стараюсь сохранять сильную волю и позитивные мысли. Я защищаю себя и ежедневно борюсь с болью, чтобы вести нормальную жизнь», — так говорит о себе 36-летний пациент с РА, Ангхард Честер-Джонс из Чарльстона, Южная Каролина.
- «Когда впервые услышала свой диагноз, думала, что это означает, что моя жизнь изменится к худшему. Но вместо этого болезнь помогла мне сосредоточиться на том, что важно, и заставила понять, насколько я стойкая и решительная», — пишет 39-летняя пациентка Дженнифер Маджоре из Аризоны.
- «Болезнь сделала меня эмоционально сильнее. Я знаю, что заручившись дисциплиной, терпением и решимостью, смогу достичь любой цели, к которой стремлюсь», — считает 57-летняя Сусан Абдо из Айдахо.
Ревматоидный артрит — статья. Автор Кундер Е.В.
Ревматоидный артрит
Автор статьи врач-ревматолог, профессор, доктор медицинских наук: Кундер Е В

Что такое ревматоидный артрит? Как часто и у кого встречается это заболевание?
Ревматоидный артрит — аутоиммунное заболевание, его причины неизвестны. Эта болезнь поражает в среднем 1% населения. Женщины болеют чаще мужчин, есть несколько критических возрастных периодов (подростковый, средний, пожилой). Заболевание может развиться и детском возрасте (ювенильный ревматоидный артрит).
Излечим ли ревматоидный артрит?
Ревматоидный артрит — первично хроническое заболевание. Он неизлечим, однако при правильном и своевременном лечении возможно достижение ремиссии или низкой активности заболевания.
Это состояние, при котором пациента ничего не беспокоит (нет болей, скованности в суставах, изменений общего самочувствия и т.д.), нет лабораторных признаков активного воспаления (нормальные уровни СОЭ, С-реактивного белка) и нет признаков прогрессирования заболевания по результатам инструментального обследования.
Какое значение в развитии ревматоидного артрита имеет система иммунитета?
Воспаление при ревматоидном артрите имеет аутоиммунное происхождение. Это значит, что система иммунитета начинает воспринимать свои собственные ткани как чужеродные и «борется» против них. Происходит активация иммунокомпетентных клеток (макрофагов, Т- и В-лимфоцитов), образуется большое количество разнообразных цитокинов (белков, служащих для передачи информации между клетками). Огромное значение имеют цитокины, поддерживающие воспаление — фактор некроза опухоли альфа (ФНО-а), интерлейкин 1 бета (ИЛ-1 Р), интерлейкин 6 (ИЛ-6).
Почему припухают суставы?
Из-за воспаления в суставах скапливается избыточная синовиальная жидкость, развивается выпот в суставе (синовит).

Что происходит в суставах при ревматоидном артрите?
В основе ревматоидного артрита лежит хронический воспалительный процесс в синовиальной оболочке суставов (хронический синовит) и разрастание соединительной ткани с образованием паннуса, что приводит к разрушению суставного хряща и кости, которую он покрывает. В результате образуются костные дефекты (узуры). Итогом заболевания является формирование грубых деформаций суставов и резкое ограничение их подвижности.
Поражаются ли при ревматоидном артрите внутренние органы?
Возможны так называемые системные проявления ревматоидного артрита: ревматоидные узелки, увеличение лимфатических узлов, поражения кожи, сосудов, легких, сердца, органов пищеварения, печени, почек, нервной системы, глаз.
Анемия является признаком хронического воспаления и не относится к железодефицитным. Обычно (если нет причины для дефицита железа, например, нарушение всасывания железа, обильные менструации, период интенсивного роста и тд.) железа в организме достаточно, но оно находится в зонах воспаления, а не используется для образования клеток крови. При правильном лечении ревматоидного артрита анемия устраняется без дополнительного назначения препаратов железа.
Что такое ревматоидные узелки?
Ревматоидные узелки являются специфическим признаком ревматоидного артрита. Они возникают, как правило, в период высокой активности воспалительного процесса, а уменьшаются в размерах или исчезают в период низкой активности и ремиссии заболевания. Это плотные, безболезненные узелки, состоящие из соединительной ткани размерами от 2-3 мм до 2-3 см. Они могут быть подвижными, расположенными подкожно или спаянными с тканями. Часто располагаются в местах повышенной физической нагрузки и травмати- зации.
Что такое синдром Шегрена?
В отдельных случаях при ревматоидном артрите может сформироваться синдром Шегрена. Он характеризуется увеличением слюнных, слезных и других желез внутренней секреции, связанным с недостаточностью их функции. Появляется сухость слизистых оболочек глаза и полости рта. Возможны конъюнктивиты, стоматиты, нарушения пищеварения.
Диагностика ревматоидного артрита Каковы первые симптомы болезни?
Чаще всего это боли в мелких суставах кистей и стоп, в лучезапястных, голеностопных, коленных и локтевых суставах. Боли сопровождаются скованностью (тугоподвижностью) суставов. Суставы припухают, становятся теплыми на ощупь. Изменения, происходящие с суставами, ограничивают объем движения в них. Обычно утром пациенты чувствуют себя хуже, чем в другое время суток.
Припухлость суставов, не связанная с травмой или отеками, предполагает наличие раннего артрита, особенно если это сопровождается болью и утренней скованностью больше 30 мин.
Что нужно делать, если появились первые признаки артрита (припухлость любого сустава, сопровождающееся болью или скованностью)?
Необходимо как можно быстрее (желательно в течение 6 недель) обратиться к ревматологу для уточнения диагноза.
Что такое ревматоидный фактор?
Это иммуноглобулины разных классов против фрагмента иммуноглобулина класса G, следовательно, фрагмент собственного иммуноглобулина при ревматоидном артрите начинают распознаваться как «чужеродный агент». Это и есть аутоиммунный процесс. При ревматоидном артрите ревматоидный фактор повышается не всегда. Существуют серонегативные варианты заболевания (когда отсутствует повышенный уровень ревматоидного фактора). Также наличие повышенного ревматоидного фактора не является признаком ревматоидного артрита при отсутствии симптомов этого заболевания. Ревматоидный фактор может повышаться по разным причинам.
Всегда ли ревматоидный фактор свидетельствует о наличии ревматоидного артрита?
Повышенный ревматоидный фактор подтверждает ревматоидный артрит при наличии клинических проявлений (боли в суставах, скованности, припухлости суставов). Также повышаться уровень ревматоидного фактора может при заболеваниях щитовидной железы, патологии печени, инфекционных заболеваниях, онкопатологии и др. Ревматоидный фактор может быть повышен у пожилых людей без каких-либо серьезных заболеваний.
Какой анализ лучше всего подтверждает ревматоидный артрит?
На сегодняшний день маркером ревматоидного артрита являются антитела к циклическому цитруллинированному пептиду (АЦЦП или анти-ССР).
О чем говорят высокие уровни АЦЦП?
Данный показатель говорит о возможной быстрой прогрессии ревматоидного артрита. Это значит, что с большой долей вероятности будет быстрее протекать процесс разрушения суставов (то есть, прогноз заболевания при высоких уровнях АЦЦП хуже, чем при низких уровнях АЦЦП). Обнаружение высоких уровней АЦЦП является поводом для обращения к ревматологу с целью анализа проводимой базисной терапии и ее возможной коррекции.
Могут ли при ревматоидном артрите уровни ревматоидного фактора и АЦЦП быть в пределах нормы?
Могут. Это так называемый серонегативный ревматоидный артрит.
Зачем и как часто надо делать общий и биохимический анализ крови?
Анализы крови выполняются для оценки активности ревматоидного артрита, а также позволяют выявить побочные эффекты проводимого лечения при их развитии. Если лечение базисными препаратами (метотрексатом, лефлуномидом, сульфасалазином, гидроксихлорохином) назначено впервые, анализы крови надо сделать в течение 2-3 недель, а далее ежемесячно в течение первых трех месяцев, затем 1 раз в 2 месяца в течение полугода и далее 1 раз в 3 месяца еще в течение 6-9 месяцев. Если терапия не меняется и нет признаков обострения болезни можно делать анализы крови 1 раз в 6 месяцев.
Лечение ревматоидного артрита Когда нужно начинать лечение ревматоидного артрита?
Лечение ревматоидного артрита необходимо начинать сразу же после установления диагноза, оптимально в первые 3 месяца от появления первых симптомов.
Кто назначает лечение ревматоидного артрита?
Лечение ревматоидного артрита назначается и контролируется ревматологом, который владеет полной информацией о болезни и ее рисках, методах оценки заболевания, терапевтической цели и возможных средствах ее достижения, разработке плана лечения и соотношении польза/риск для индивидуальной терапии.
Какова цель лечения ревматоидного артрита?
Лечение ревматоидного артрита направлено на достижение и поддержание ремиссии или низкой активности заболевания у каждого пациента.
Как часто нужно ходить к ревматологу, чтобы оценить эффективность лечения?
В первый год лечения требуется частый мониторинг (каждые 1-3 месяца). Ревматологом будет проведена коррекция лечения, если нет улучшения в течение 3 месяцев или цель лечения не достигнута через б месяцев после его начала.
Что такое базисная терапия?
Базисная терапия — основа медикаментозного лечения ревматоидного артрита. Она влияет на саму суть болезни, предотвращает прогрессирование заболевания и инвалидизацию. В настоящее время без применения базисных лекарственных средств лечение ревматоидного артрита невозможно.
Какие лекарственные средства используются для базисной терапии?
Золотым стандартом базисной терапии при ревматоидном артрите является метотрексат. При его непереносимости назначают лефлуномид, сульфасалазин, гидроксихлорохин. Это так называемые средства синтетической базисной терапии. Базисную терапию назначает и контролирует ревматолог.
На что надо обратить внимание при лечении базисными лекарственными средствами?
При назначении базисных лекарственных средств необходимо проводить клинический и лабораторный мониторинг каждого пациента для раннего выявления признаков реализации побочных эффектов проводимого лечения. Женщинам репродуктивного возраста на фоне приема базисных препаратов необходима контрацепция.

Что такое биологическая терапия?
Биологические лекарственные средства способны действовать избирательно на определенные компоненты воспалительного процесса. В большинстве случаев эти лекарственные средства представляют собой моноклональные антитела к провоспалительным цитокинам (веществам, вызывающим воспаление), таким какФНОа, интерлейкин-6.
Когда назначается биологическая терапия?
Показания к назначению биологической терапии определяет ревматолог, например, биологическая терапия назначается при недостаточной эффективности синтетической базисной терапии.
Какие лекарственные средства биологической терапии у нас есть? Как давно они применяются?
Биологические лекарственные средства начали применяться в ревматологии в 1998 году. С тех пор накоплен значительный опыт лечения данными препаратами. В настоящее время у нас зарегистрированы для лечения ревматоидного артрита: инфликсимаб, адали- мумаб, этанерцепт, ритуксимаб и тоцилизумаб. Эти лекарственные средства назначаются ревматологом и вводятся в специализированных отделениях, где врачи имеют соответствующий опыт.
Является ли биологическая терапия эффективной?
Биологическая терапия высоко эффективна. Большинство пациентов отмечают значительное улучшение самочувствия. Кроме сим- птом-модифицирующего действия, биологическая терапия обладает патогенетическим (базисным) действием, существенно улучшает прогноз заболевания.
Надо ли принимать метотрексат, если про-водится лечение биологическими лекар-ственными средствами?
Обычно синтетическая базисная терапия сохраняется. Чаще всего нет необходимости в приеме нестероидных противовоспалительных средств. Также на фоне биологической терапии вероятно снижение дозы глюкокортикоидов или их полная отмена.
При использовании тоцилизумаба допускается отказ от синтетических базисных препаратов (метотрексата, сульфасалазина и др.).
Какое значение имеют нестероидные про-тивовоспалительные средства в лечении ревматоидного артрита?
НПВС являются симптом-модифицирующими препаратами, они не влияют на процессы формирования и прогрессирования костно-хрящевой деструкции (разрушения кости и хряща). Их основное назначение — устранение субъективных болезненных ощущений, связанных с воспалением.
Как часто надо принимать нестероидные противовоспалительные средства и можно ли их вообще не использовать?
При ревматоидном артрите нестероидные противовоспалительные препараты (НПВС) принимают «по требованию», это значит, при болях. Чем реже пациент принимает эти лекарственные средства, тем меньше активность заболевания и, вероятно, базисная терапия подобрана верно. В случае постоянного болевого синдрома и необходимости принимать нестероидные противовоспалительные средства практически ежедневно необходимо обратиться к ревматологу для коррекции базисной терапии.
Как и для чего назначаются глюкокортикоиды?
Глкокортикостероиды назначаются с противовоспалительной целью. В начале заболевания они могут быть назначены до получения эффекта от базисной терапии. При длительном течении ревматоидного артрита они могут назначаться при высокой активности, при наличии системных проявлений (узелки, анемия и т.д.) как внутрь длительно, так и в виде пульс-тера- пии внутривенно в течение 1 -3 дней.
Можно ли отменять гормоны самостоятельно при улучшении самочувствия?
Самостоятельно изменять дозировки глюкокортикоидов и режим приема препаратов нельзя. Действительно, при достижении эффекта, обычно начинают снижать дозу глюкокортикоидов, иногда до полной отмены. Но схему снижения должен предложить врач. Следует знать, что чем меньше доза и чем длительнее время приема глюкокортикоидов, тем медленнее необходимо снижать дозировку. Нельзя пропускать прием препарата.
Для чего вводить глюкокортикоиды в сустав?
Глюкокортикоиды могут вводиться внутрисуставно или периартикулярно (в ткани, окружающие сустав). Преимущество этой терапии состоит во введении препаратов непосредственно в очаг воспаления. Показанием для локальной терапии является необходимость быстро подавить активный воспалительный процесс в суставах в начале заболевания или при выраженном обострении.
Однако вводить глюкокортикоиды в один и тот же сустав можно не чаще 3 раз в год. Также не вводят препараты в сустав, в котором нет воспаления (отсутствует повышение температуры над суставом, припухлость). Если возникает потребность в более частых введениях глко- кортикоидов в сустав, необходимо пересмотреть базисную терапию. Необходимо помнить, что локальная терапия ни в коем случае не является эквивалентом базисного лечения, а назначается и проводится ревматологом в качестве дополнения к системной базисной и противовоспалительной терапии по строгим показаниям.

Какой диеты следует придерживаться при ревматоидном артрите?
Необходимо придерживаться сбалансированной диеты с включением в пищу полинена- сыщенных жирных кислот, фруктов и овощей, а также достаточного количества белка и кальция (мясо, рыба, молочные продукты). При ожирении надо придерживаться гипокалорий- ной диеты. Целесообразно отказаться от приема алкоголя и курения.
Полезно ли движение при ревматоидном артрите?
Движение в рамках повседневной жизни, лечебной физкультуры и активного досуга является залогом хорошего функционального прогноза, предотвращает анкилоз суставов, а также потерю мышечной и костной ткани.
Полезна ли физиотерапия при ревматоидном артрите?
Физиотерапевтические процедуры не влияют на прогрессирование болезни, а являются лишь дополнением к медикаментозному лечению. В период обострения заболевания физиотерапия не рекомендуется, а тепловые процедуры (озокерит, парафинолечение и др.) могут вызвать обострение ревматоидного артрита.
Совместима ли синтетическая базисная терапия с беременностью?
Планирование беременности при ревматоидном артрите должно согласовываться с ревматологом и гинекологом. Оптимально планировать беременность при достижении ремиссии или низкой активности заболевания. Зачатие возможно через 12 месяцев после отмены метотрексата, через 24 месяца после отмены лефлуномида. Допускается прием сульфасалазина до и во время беременности.
Совместима ли беременность с лечением биологическими препаратами?
Во время лечения и мужчинам, и женщинам необходимо соблюдать контрацепцию. Зачатие возможно через б месяцев после отмены биологической терапии.
Какая терапия возможна при грудном вскармливании?
Терапия в период грудного вскармливания назначается ревматологом в зависимости от активности заболевания. Возможно назначение глюкокортикоидов в небольших дозах. При необходимости возобновления базисной терапии грудное вскармливание необходимо прекратить.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Доклиническое изучение противоопухолевой активности производного индолокарбазола ЛХС-1208 // Российский биотерапевтический журнал. 2014. № 1. С. 129.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая эффективность прототипа лекарственной формы соединения ЛХС-1208 для внутривенного введения // Российский биотерапевтический журнал. 2012. № 2. С. 49.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая эффективность прототипа лекарственной формы соединения ЛХС-1208 для внутривенного введения // Российский биотерапевтический журнал. 2012. № 2. С. 49.
- https://medicalinsider.ru/news/revmatoidnyjj-artrit-prognoz-i-prodolzhitelnost-zhizni/.
- https://MedAboutMe.ru/articles/zhizn_s_revmatoidnym_artritom/.
- https://revmatolog.by/revmatoidnyj-artrit/.
- ОФС.1.2.1.1.0003.15 Спектрофотометрия в ультрафиолетовой и видимой областях // Государственная фармакопея, XIII изд.
- Moustafine R. I., Bukhovets A. V., Sitenkov A. Y., Kemenova V. A., Rombaut P., Van den Mooter G. Eudragit® E PO as a complementary material for designing oral drug delivery systems with controlled release properties: comparative evaluation of new interpolyelectrolyte complexes with countercharged Eudragit® L 100 copolymers. Molecular Pharmaceutics. 2013; 10(7): 2630–2641. DOI: 10.1021/mp4000635.