Больные ревматоидным артритом (РА) должны находиться под постоянным диспансерным динамическим наблюдением ревматолога, участкового терапевта или врача общей практики. От его правильной организации во многом зависит как физическая активность больных, так и прогноз заболевания. Известно, у большинства больных РА, не получающих адекватного лечения, инвалидизация развивается уже через 3-5 лет от начала заболевания.
Больные, у которых РА диагностирован впервые, нуждаются в госпитализации в специализированный стационар для уточнения диагноза и подбора базисной терапии. После выписки из лечебного учреждения для них разрабатывается индивидуальный план наблюдения и амбулаторного лечения.
Периодичность обследования и методы лечения больных РА определяются характером и тяжестью течения заболевания, а также проводимой терапией. Пациенты с системными проявлениями РА должны осматриваться врачом 1 раз в 3 месяца, стоматологом, офтальмологом, невропатологом — 2 раза в год. Общеклиническое исследование крови и мочи выполняется 4 раза в год, при лечении базисными средствами (D-пеницилламин, цитостатики, лефлуномид и др.) — клинический анализ крови и мочи 1 раз в месяц, биохимическое и иммунологическое исследование крови (СРБ, фибриноген, АЛТ, ACT, креатинин, ревматоидный фактор, ЦИК) — 2 раза в год, рентгенография суставов — 1 — 2 раза в год, рентгенография органов грудной клетки — 1 раз в год. При постоянном приеме НПВП (глюкокортикоидов) 1 раз в 6 месяцев (по показаниям — чаще) проводится контрольная фиброгастродуоденоскопия.
При часто рецидивирующем течении РА больные осматриваются ревматологом по мере необходимости с последующей коррекцией проводимой терапии (назначение глюкокортикоидов per os или внутрисуставно, увеличение дозы или замена базисного препарата, проведение одной из программ интенсификации лечения и др.).
На каждого диспансерного больного РА заполняется контрольная карта динамического наблюдения, которая хранится в картотеке. При постановке на учет в индивидуальной карте больного заполняется графа «первичный эпикриз», в котором отражается характер течения заболевания и его длительность, количество пораженных суставов, системные проявления РА, степень нарушения функции суставов (табл. 14.1), основные лабораторные показатели, данные рентгенологического исследования суставов, развернутый диагноз заболевания, сопутствующие заболевания, а также план лечебных мероприятий и дата контрольных осмотров.
Таблица 14.1. Степени нарушения функции суставов при ревматоидном артрите
В процессе наблюдения каждые 12 месяцев на диспансерного больного заполняется этапный эпикриз, где отражаются следующие данные:
• диагноз больного;
• клинико-рентгенологическая динамика заболевания, число обострений за прошедший год и количество дней нетрудоспособности;
• проводимая медикаментозная терапия и ее эффективность;
• санаторно-курортное лечение.
Вывод об эффективности диспансеризации больных РА формулируется на основании показателей прогрессирования заболевания и результатов лечения (табл. 14.2).
Таблица 14.2. Оценка результатов лечения больных с ревматоидным артритом
Врач-специалист обязан знать также конкретные условия трудовой деятельности больных, находящихся на диспансерном учете, и своевременно рекомендовать рациональное трудоустройство. К профилактическим мероприятиям относят и рекомендации по направлению наблюдаемых больных на санаторно-курортное лечение (при отсутствии противопоказаний).
В.И. Мазуров
Опубликовал Константин Моканов
ДИСПАНСЕРИЗАЦИЯ РЕВМАТОЛОГИЧЕСКИХ БОЛЬНЫХ — Med24info.com
Диспансерное наблюдение за больными, страдающими ревматическими заболеваниями, осуществляется на основании регламентирующих документов, в частности Приказа М3 РФ от 25 мая 1999 г. № 202. Данным приказом утверждены также «Положение об организации деятельности ревматологического кабинета амбулаторно-поликлинического учреждения», «Положение об организации деятельности ревматологического отделения стационара», «Положение об организации деятельности территориального ревматологического центра», а также «Рекомендуемые нормы нагрузки на врача-ревматолога на амбулаторном приеме».
Впервые выявленные больные с острой ревматической лихорадкой, воспалительными заболеваниями суставов, диффузными болезнями соединительной ткани должны быть госпитализированы в специализированный ревматологический стационар для уточнения диагноза и подбора адекватной терапии. После выписки из стационара на амбулаторном этапе больные наблюдаются ревматологом, а при его отсутствии — участковым терапевтом или врачом общей практики.
Ревматоидный артрит. Больные ревматоидным артритом (РА) должны находиться под постоянным диспансерным динамическим наблюдением ревматолога, участкового терапевта или врача общей практики. От правильной организации такого наблюдения во многом зависит как физическая активность больных, так и прогноз заболевания. Известно, что у большинства больных РА, не получающих адекватного лечения, инвалидизация развивается уже через 3-5 лет от начала заболевания.
Больные, у которых РА диагностирован впервые, нуждаются в госпитализации в специализированный стационар для уточнения диагноза и подбора базисной терапии. После выписки из лечебного учреждения для них разрабатывается индивидуальный план наблюдения и амбулаторного лечения.
Периодичность обследования и методы лечения больных РА определяются характером и тяжестью течения заболевания, а также проводимой терапией. Пациенты с системными проявлениями РА должны осматриваться врачом-ревма- тологом 1 раз в 3 мес., стоматологом, офтальмологом, невропатологом — 2 раза в год. Общеклиническое исследование крови и мочи выполняется 4 раза в год, при лечении базисными средствами (D-пеницилламин, цитостатики, лефлюно- мид и др.) — 1 раз в месяц; биохимическое и иммунологическое исследование крови (СРБ, фибриноген, AJIT, ACT, креатинин, ревматоидный фактор, ЦИК) —
- раза в год; рентгенография суставов — 1-2 раза в год, рентгенография органов грудной клетки — 1 раз в год. При постоянном приеме НПВП (глюкокортикоидов) 1 раз в 6 мес. (по показаниям — чаще) проводится контрольная фиброгаст- родуоденоскопия.
При часто рецидивирующем течении РА больные осматриваются ревматологом по мере необходимости с последующей коррекцией проводимой терапии (назначение глюкокортикоидов per os или внутрисуставно, увеличение дозы или замена базисного препарата, проведение одной из программ интенсификации лечения и др.).
На каждого диспансерного больного РА заполняется контрольная карта динамического наблюдения, которая хранится в картотеке. При постановке на учет в индивидуальной карте больного заполняется графа «первичный эпикриз», в которой отражается характер течения заболевания и его длительность, количество пораженных суставов, системные проявления РА, степень нарушения функции суставов (табл. 16.1), основные лабораторные показатели, данные рентгенологического исследования суставов, развернутый диагноз заболевания, сопутствующие заболевания, а также план лечебных мероприятий и даты контрольных осмотров (см. Приложение 3).
В процессе наблюдения каждые 12 мес. на диспансерного больного заполняется этапный эпикриз, где отражаются следующие данные:
- диагноз больного;
- клинико-рентгенологическая динамика заболевания, число обострений за прошедший год и количество дней нетрудоспособности;
- проводимая медикаментозная терапия и ее эффективность;
- санаторно-курортное лечение.
Вывод об эффективности диспансеризации больных РА формулируется на основании показателей прогрессирования заболевания и результатов лечения (табл. 16.2).
Таблица 16.1
Степени нарушения функции суставов при ревматоидном артрите
Степень | Характеристика |
Первая (1) Вторая (II) Третья (III) Четвертая (IV) | Функция суставов ограничена в небольших пределах. Для плечевого и тазобедренного суставов амплитуда движений (преимущественно за счет отведения) составляет 50° и более, для локтевого, коленного, лучезапястного и голеностопного суставов — в пределах 50° от функционально выгодного положения. кисти — 170-110° Значительные ограничения движений в суставах во всех направлениях: в плечевом и тазобедренном суставах объем движений не более 50°, в локтевом, коленном, лучезапястном и голеностопном — 45-20°. При нарушении функции кисти II степени отдельные виды схватывания и удержания предметов значительно затруднены, амплитуда движений пальцами ограничена 55-30°. При II степени нарушений опорной функции стопы наблюдается ограничение движений пальцев с резким отклонением их наружу Резко выраженные ограничения движений в суставах во всех направлениях, амплитуда движений не превышает 15°, при условии функционально выгодного положения сустава Резко выраженные ограничения движений в суставах с фиксацией в функционально невыгодном положении |
| Результат | Оценка |
| Отличный Хороший Удовлетворительный Отсутствует | Активность суставного процесса и прогрессирование заболевания отсутствуют Степень активности I или снижение на одну-две ступени, прогрессирование отсутствует Активность суставного процесса снизилась на одну ступень, прогрессирование умеренное Активность суставного процесса та же или увеличилась на одну-две ступени, прогрессирование заболевания выраженное |
Таблица 16.2
Врач-специалист обязан знать также конкретные условия трудовой деятельности больных, находящихся на диспансерном учете, и своевременно рекомендовать рациональное трудоустройство. К профилактическим мероприятиям относят и рекомендации по направлению наблюдаемых больных на санаторно-курортное лечение (при отсутствии противопоказаний).
Реактивные артриты (РеА). Диспансерное наблюдение за больными реактивными артритами осуществляется ревматологом (участковым терапевтом, врачом общей практики) в течение 1 года при острой форме заболевания и более длительно — при хронических вариантах течения. В первые 3 мес. после госпитализации больные осматриваются ежемесячно, затем 1 раз в 3 мес. в течение 1 года. Клинико-лабораторный контроль за активностью иммуновоспалитель- ного процесса с выполнением общеклинических исследований крови и мочи проводится 1 раз в 3 мес. в течение первого года, затем 1 раз в год, определение антигена HLA-B27 — однократно. При затяжных и рецидивирующих вариантах течения РеА проводятся контрольные исследования на хламидийную инфекцию 1 раз в 3 мес., и при положительных результатах назначается антибактериальная терапия. Рентгенография пораженных суставов (в том числе крестцово-под- вздошного сочленения) при хронических вариантах течения заболевания выполняется 1 раз в год.
Терапия РеА проводится нестероидными противовоспалительными препаратами, по показаниям назначаются внутрисуставные введения глюкокортикоидов. Если больной получает цитостатические препараты, лабораторный контроль за показателями крови (количеством лейкоцитов, тромбоцитов, эритроцитов и гемоглобина) проводится 1 раз в месяц. При хронических формах РеА больные нередко нуждаются в длительной реабилитационной терапии.
Серонегативные спондилоартриты. Диспансерное динамическое наблюдение за больными серонегативными спондилоартритами (болезнью Бехтерева, псориатическим артритом) осуществляется ревматологом, терапевтом или врачом общей практики. Пациенты осматриваются врачом 1 раз в 6 мес., при необходимости — более часто. Клинический анализ крови, общий анализ мочи выполняется 2 раза в год, при необходимости — чаще, определение антигена HLA-B27 проводится однократно. Рентгенография позвоночника и костей таза, периферических суставов, органов грудной клетки — 1 раз в год.
Во время осмотров оценивается активность и динамика заболевания на фоне проводимой терапии, подвижность позвоночника и грудной клетки, осуществляется контроль за лабораторными показателями крови и мочи. Если пациент получает цитостатические препараты, контроль показателей крови проводится 1-2 раза в месяц. Дополнительные методы исследования (ЭКГ, функция внешнего дыхания) и осмотры специалистов (дерматолог, офтальмолог, стоматолог) выполняются по направлению ревматолога.
Остеоартроз. Диспансерному динамическому наблюдению подлежат больные остеоартрозом с поражением крупных и мелких суставов, начиная с ранних стадий заболевания. Клинические анализы крови и мочи, ЭКГ, рентгенография органов грудной клетки и пораженных суставов выполняются 2 раза в год. Плановый осмотр ревматологом (участковым терапевтом, врачом общей практики) осуществляется 2 раза в год с назначением курса структурно-модифицирующих препаратов (алфлутоп, дона, терафлекс и др.). При гонартрозе I-III стадии и отсутствии синовита показано внутрисуставное введение высокомолекулярных «протезов» синовиальной жидкости (остенил, синвиск), глюкокортикоиды (внутрисуставно) назначают строго по показаниям. НПВП и анальгетики больные ОА принимают по необходимости. В комплексную терапию обязательно включаются нефармакологические методы (коррекция массы тела, изменение двигательных стереотипов и др.), а также лечебная физкультура, массаж и санаторно-курортное лечение. При выраженных деформациях суставов показана консультация ортопеда для решения вопроса о проведении хирургического лечения (лечебная артроскопия, ар- тропластика, эндопротезирование пораженного сустава и др.).
Подагра. После установления диагноза больным подагрой назначается комплекс лечебно-профилактических мероприятий, включающих диетический режим и фармакотерапию в зависимости от выраженности клинических проявлений заболевания. Ревматолог (участковый терапевт, врач общей практики) осматривает пациентов 1-2 раза в год, уролог, ортопед — по показаниям. Клинический анализ крови, общий анализ мочи, проба Нечипоренко, биохимическое исследование крови (мочевина, креатинин, трансаминазы, билирубин) выполняются 2 раза в год, уровень мочевой кислоты в крови выполняется 1 раз в
- мес., а при подборе дозы урикостатических (урикозуретических) препаратов —
- раз в 2 нед. Рентгенография органов грудной клетки, пораженных суставов делается 1 раз в год, УЗИ почек, фиброгастродуоденоскопия — по показаниям.
Ревматоидный артрит
Частота наблюдения зависит от группы ДН. Но, при отсутствии системных проявлений не реже двух раз в год; при наличии системных проявлений не реже четырёх раз в год. При лечении препаратами золота, цитостатиками, глюкокортикоидами — 3 — 4 раза в год.
План обследования:
1. Клинический анализ крови.
2. Общий анализ мочи 4 раза в год.
3. При лечении базисными средствами — анализ крови 2 раза в месяц.
4. Кровь на тромбоциты — 1 раз в месяц.
5. Анализ мочи еженедельно.
6. Анализ крови на ревматоидный фактор — 2 раза в год.
7. Рентгенография суставов — 1-2 раза в год. ЭКГ-1 раз в год.
8. Анализ крови на «С»- реактивный белок, сиаловые кислоты — 1 раз в год. Диспансерное наблюдение осуществляется ревматологом, при его отсутствии — участковым терапевтом.
В ходе диспансерного наблюдения определяется тактика:
медикаментозного лечения,
физиотерапевтического лечения,
необходимость трудоустройства,
санаторно-курортного лечения,
показания, сроки направления на МСЭК.
Хронический пиелонефрит
Частота наблюдения зависит от группы ДН. Пациенты наблюдаются терапевтом, стоматологом, урологом 2 раза в год.
План обследования (не реже 1 раза в год);
1. Анализ мочи общий.
2. Анализ мочи на бак.исследования.
3. Проба по Зимницкому.
4. Проба по Нечипоренко. Проба Реберга.
5. Уровень креатинина и мочевины в сыворотке крови
6. УЗИ почек.
7. Внутривенная урография.
8. Цистоскопия по показаниям.
Основные направления профилактики;
Диетотерапия
Санация очагов инфекции.
Пропаганда здорового образа жизни.
Рациональное трудоустройство.
Профилактическое лечение,
— Антибактериальная терапия
— Фитотерапия
— Витаминотерапия
— Средства, направленные на улучшение микроциркуляции.
— Санаторно-курортное лечение
При проявлении артериальной гипертензии и ХПН осмотр проводится терапевтом 4-6 раз в год. При выраженной степени ХПН пациенты направляются на МСЭК.
Гломерулонефриты.
Частота наблюдения зависит от группы ДН. Лица, перенесшие острый гломерулонефрит должны наблюдаться в течение двух лет. Первые полгода — 1 раз в месяц, последующие 1,5 года — 1 раз в 3 месяца. Пациенты наблюдаются терапевтом, нефрологом, стоматологом, ЛОР врачом.
План обследования;
1. Анализ мочи общий.
2. Анализ крови клинический.
3. Биохимические исследования крови (общий белок, холестерин, креатинин, мочевина).
4. Проба по Нечипоренко.
5. Проба Ребер га.
Частота обследования: в первые полгода — один раз в 3 месяца, затем 1 раз в полгода.
При хроническом гломерулонефрите в план обследования добавляется: исследование глазного дна, суточная протеинурия, содержание в крови кальция, калия, натрия. При необходимости консультация уролога.
Основные направления профилактики;
Рациональное трудоустройство (исключается переохлаждение, работа в горячих цехах, тяжелая физическая нагрузка, длительное пребывание на ногах, долгосрочные командировки).
Не рекомендуется продолжительная ходьба, подвижные спортивные игры, купание.
Диетические рекомендации: ограничение поваренной соли до 6-8 гр в сутки. Оптимальное количество витаминов, белков, углеводов. Рекомендуются соки, компоты, овощи, фрукты.
Соблюдение оптимального режима труда и отдыха.
Санация очагов инфекции.
Предупреждение и лечение интеркуррентных заболеваний.
Профилактическое лечение:
— Диетотерапия.
— Фитотерапия.
— Решение вопроса о продолжении патогенетического лечения.
— Санаторно-курортное лечение.
— Решение вопроса о целесообразности продления временной нетрудоспособности.
— Решение вопроса о направлении на МСЭК.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Ревматоидный артрит — статья. Автор Кундер Е.В.
Ревматоидный артрит
Автор статьи врач-ревматолог, профессор, доктор медицинских наук: Кундер Е В

Что такое ревматоидный артрит? Как часто и у кого встречается это заболевание?
Ревматоидный артрит — аутоиммунное заболевание, его причины неизвестны. Эта болезнь поражает в среднем 1% населения. Женщины болеют чаще мужчин, есть несколько критических возрастных периодов (подростковый, средний, пожилой). Заболевание может развиться и детском возрасте (ювенильный ревматоидный артрит).
Излечим ли ревматоидный артрит?
Ревматоидный артрит — первично хроническое заболевание. Он неизлечим, однако при правильном и своевременном лечении возможно достижение ремиссии или низкой активности заболевания.
Это состояние, при котором пациента ничего не беспокоит (нет болей, скованности в суставах, изменений общего самочувствия и т.д.), нет лабораторных признаков активного воспаления (нормальные уровни СОЭ, С-реактивного белка) и нет признаков прогрессирования заболевания по результатам инструментального обследования.
Какое значение в развитии ревматоидного артрита имеет система иммунитета?
Воспаление при ревматоидном артрите имеет аутоиммунное происхождение. Это значит, что система иммунитета начинает воспринимать свои собственные ткани как чужеродные и «борется» против них. Происходит активация иммунокомпетентных клеток (макрофагов, Т- и В-лимфоцитов), образуется большое количество разнообразных цитокинов (белков, служащих для передачи информации между клетками). Огромное значение имеют цитокины, поддерживающие воспаление — фактор некроза опухоли альфа (ФНО-а), интерлейкин 1 бета (ИЛ-1 Р), интерлейкин 6 (ИЛ-6).
Почему припухают суставы?
Из-за воспаления в суставах скапливается избыточная синовиальная жидкость, развивается выпот в суставе (синовит).

Что происходит в суставах при ревматоидном артрите?
В основе ревматоидного артрита лежит хронический воспалительный процесс в синовиальной оболочке суставов (хронический синовит) и разрастание соединительной ткани с образованием паннуса, что приводит к разрушению суставного хряща и кости, которую он покрывает. В результате образуются костные дефекты (узуры). Итогом заболевания является формирование грубых деформаций суставов и резкое ограничение их подвижности.
Поражаются ли при ревматоидном артрите внутренние органы?
Возможны так называемые системные проявления ревматоидного артрита: ревматоидные узелки, увеличение лимфатических узлов, поражения кожи, сосудов, легких, сердца, органов пищеварения, печени, почек, нервной системы, глаз.
Анемия является признаком хронического воспаления и не относится к железодефицитным. Обычно (если нет причины для дефицита железа, например, нарушение всасывания железа, обильные менструации, период интенсивного роста и тд.) железа в организме достаточно, но оно находится в зонах воспаления, а не используется для образования клеток крови. При правильном лечении ревматоидного артрита анемия устраняется без дополнительного назначения препаратов железа.
Что такое ревматоидные узелки?
Ревматоидные узелки являются специфическим признаком ревматоидного артрита. Они возникают, как правило, в период высокой активности воспалительного процесса, а уменьшаются в размерах или исчезают в период низкой активности и ремиссии заболевания. Это плотные, безболезненные узелки, состоящие из соединительной ткани размерами от 2-3 мм до 2-3 см. Они могут быть подвижными, расположенными подкожно или спаянными с тканями. Часто располагаются в местах повышенной физической нагрузки и травмати- зации.
Что такое синдром Шегрена?
В отдельных случаях при ревматоидном артрите может сформироваться синдром Шегрена. Он характеризуется увеличением слюнных, слезных и других желез внутренней секреции, связанным с недостаточностью их функции. Появляется сухость слизистых оболочек глаза и полости рта. Возможны конъюнктивиты, стоматиты, нарушения пищеварения.
Диагностика ревматоидного артрита Каковы первые симптомы болезни?
Чаще всего это боли в мелких суставах кистей и стоп, в лучезапястных, голеностопных, коленных и локтевых суставах. Боли сопровождаются скованностью (тугоподвижностью) суставов. Суставы припухают, становятся теплыми на ощупь. Изменения, происходящие с суставами, ограничивают объем движения в них. Обычно утром пациенты чувствуют себя хуже, чем в другое время суток.
Припухлость суставов, не связанная с травмой или отеками, предполагает наличие раннего артрита, особенно если это сопровождается болью и утренней скованностью больше 30 мин.
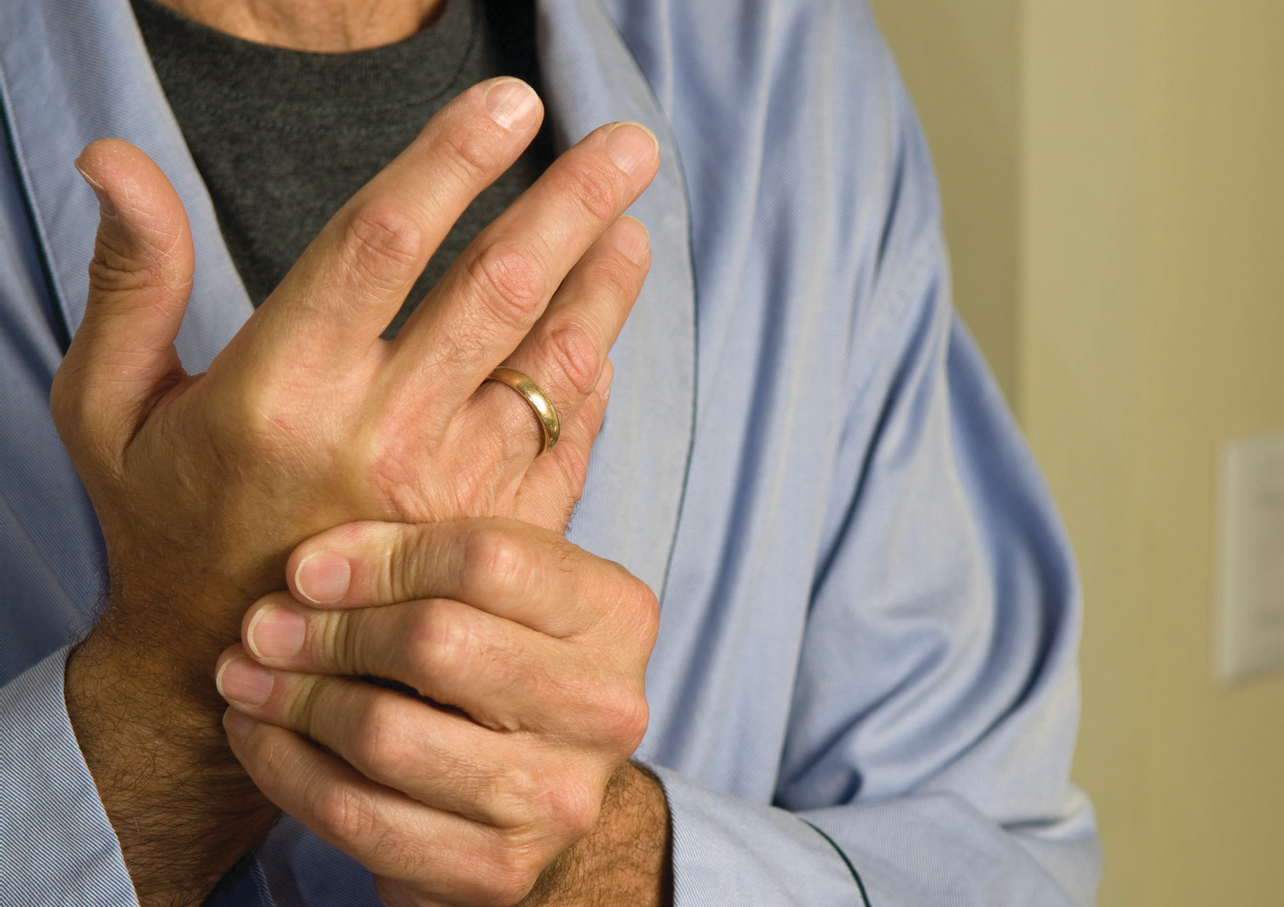
Что нужно делать, если появились первые признаки артрита (припухлость любого сустава, сопровождающееся болью или скованностью)?
Необходимо как можно быстрее (желательно в течение 6 недель) обратиться к ревматологу для уточнения диагноза.
Что такое ревматоидный фактор?
Это иммуноглобулины разных классов против фрагмента иммуноглобулина класса G, следовательно, фрагмент собственного иммуноглобулина при ревматоидном артрите начинают распознаваться как «чужеродный агент». Это и есть аутоиммунный процесс. При ревматоидном артрите ревматоидный фактор повышается не всегда. Существуют серонегативные варианты заболевания (когда отсутствует повышенный уровень ревматоидного фактора). Также наличие повышенного ревматоидного фактора не является признаком ревматоидного артрита при отсутствии симптомов этого заболевания. Ревматоидный фактор может повышаться по разным причинам.
Всегда ли ревматоидный фактор свидетельствует о наличии ревматоидного артрита?
Повышенный ревматоидный фактор подтверждает ревматоидный артрит при наличии клинических проявлений (боли в суставах, скованности, припухлости суставов). Также повышаться уровень ревматоидного фактора может при заболеваниях щитовидной железы, патологии печени, инфекционных заболеваниях, онкопатологии и др. Ревматоидный фактор может быть повышен у пожилых людей без каких-либо серьезных заболеваний.
Какой анализ лучше всего подтверждает ревматоидный артрит?
На сегодняшний день маркером ревматоидного артрита являются антитела к циклическому цитруллинированному пептиду (АЦЦП или анти-ССР).
О чем говорят высокие уровни АЦЦП?
Данный показатель говорит о возможной быстрой прогрессии ревматоидного артрита. Это значит, что с большой долей вероятности будет быстрее протекать процесс разрушения суставов (то есть, прогноз заболевания при высоких уровнях АЦЦП хуже, чем при низких уровнях АЦЦП). Обнаружение высоких уровней АЦЦП является поводом для обращения к ревматологу с целью анализа проводимой базисной терапии и ее возможной коррекции.
Могут ли при ревматоидном артрите уровни ревматоидного фактора и АЦЦП быть в пределах нормы?
Могут. Это так называемый серонегативный ревматоидный артрит.
Зачем и как часто надо делать общий и биохимический анализ крови?
Анализы крови выполняются для оценки активности ревматоидного артрита, а также позволяют выявить побочные эффекты проводимого лечения при их развитии. Если лечение базисными препаратами (метотрексатом, лефлуномидом, сульфасалазином, гидроксихлорохином) назначено впервые, анализы крови надо сделать в течение 2-3 недель, а далее ежемесячно в течение первых трех месяцев, затем 1 раз в 2 месяца в течение полугода и далее 1 раз в 3 месяца еще в течение 6-9 месяцев. Если терапия не меняется и нет признаков обострения болезни можно делать анализы крови 1 раз в 6 месяцев.
Лечение ревматоидного артрита Когда нужно начинать лечение ревматоидного артрита?
Лечение ревматоидного артрита необходимо начинать сразу же после установления диагноза, оптимально в первые 3 месяца от появления первых симптомов.
Кто назначает лечение ревматоидного артрита?
Лечение ревматоидного артрита назначается и контролируется ревматологом, который владеет полной информацией о болезни и ее рисках, методах оценки заболевания, терапевтической цели и возможных средствах ее достижения, разработке плана лечения и соотношении польза/риск для индивидуальной терапии.
Какова цель лечения ревматоидного артрита?
Лечение ревматоидного артрита направлено на достижение и поддержание ремиссии или низкой активности заболевания у каждого пациента.
Как часто нужно ходить к ревматологу, чтобы оценить эффективность лечения?
В первый год лечения требуется частый мониторинг (каждые 1-3 месяца). Ревматологом будет проведена коррекция лечения, если нет улучшения в течение 3 месяцев или цель лечения не достигнута через б месяцев после его начала.
Что такое базисная терапия?
Базисная терапия — основа медикаментозного лечения ревматоидного артрита. Она влияет на саму суть болезни, предотвращает прогрессирование заболевания и инвалидизацию. В настоящее время без применения базисных лекарственных средств лечение ревматоидного артрита невозможно.
Какие лекарственные средства используются для базисной терапии?
Золотым стандартом базисной терапии при ревматоидном артрите является метотрексат. При его непереносимости назначают лефлуномид, сульфасалазин, гидроксихлорохин. Это так называемые средства синтетической базисной терапии. Базисную терапию назначает и контролирует ревматолог.
На что надо обратить внимание при лечении базисными лекарственными средствами?
При назначении базисных лекарственных средств необходимо проводить клинический и лабораторный мониторинг каждого пациента для раннего выявления признаков реализации побочных эффектов проводимого лечения. Женщинам репродуктивного возраста на фоне приема базисных препаратов необходима контрацепция.

Что такое биологическая терапия?
Биологические лекарственные средства способны действовать избирательно на определенные компоненты воспалительного процесса. В большинстве случаев эти лекарственные средства представляют собой моноклональные антитела к провоспалительным цитокинам (веществам, вызывающим воспаление), таким какФНОа, интерлейкин-6.
Когда назначается биологическая терапия?
Показания к назначению биологической терапии определяет ревматолог, например, биологическая терапия назначается при недостаточной эффективности синтетической базисной терапии.
Какие лекарственные средства биологической терапии у нас есть? Как давно они применяются?
Биологические лекарственные средства начали применяться в ревматологии в 1998 году. С тех пор накоплен значительный опыт лечения данными препаратами. В настоящее время у нас зарегистрированы для лечения ревматоидного артрита: инфликсимаб, адали- мумаб, этанерцепт, ритуксимаб и тоцилизумаб. Эти лекарственные средства назначаются ревматологом и вводятся в специализированных отделениях, где врачи имеют соответствующий опыт.
Является ли биологическая терапия эффективной?
Биологическая терапия высоко эффективна. Большинство пациентов отмечают значительное улучшение самочувствия. Кроме сим- птом-модифицирующего действия, биологическая терапия обладает патогенетическим (базисным) действием, существенно улучшает прогноз заболевания.
Надо ли принимать метотрексат, если про-водится лечение биологическими лекар-ственными средствами?
Обычно синтетическая базисная терапия сохраняется. Чаще всего нет необходимости в приеме нестероидных противовоспалительных средств. Также на фоне биологической терапии вероятно снижение дозы глюкокортикоидов или их полная отмена.
При использовании тоцилизумаба допускается отказ от синтетических базисных препаратов (метотрексата, сульфасалазина и др.).
Какое значение имеют нестероидные про-тивовоспалительные средства в лечении ревматоидного артрита?
НПВС являются симптом-модифицирующими препаратами, они не влияют на процессы формирования и прогрессирования костно-хрящевой деструкции (разрушения кости и хряща). Их основное назначение — устранение субъективных болезненных ощущений, связанных с воспалением.
Как часто надо принимать нестероидные противовоспалительные средства и можно ли их вообще не использовать?
При ревматоидном артрите нестероидные противовоспалительные препараты (НПВС) принимают «по требованию», это значит, при болях. Чем реже пациент принимает эти лекарственные средства, тем меньше активность заболевания и, вероятно, базисная терапия подобрана верно. В случае постоянного болевого синдрома и необходимости принимать нестероидные противовоспалительные средства практически ежедневно необходимо обратиться к ревматологу для коррекции базисной терапии.
Как и для чего назначаются глюкокортикоиды?
Глкокортикостероиды назначаются с противовоспалительной целью. В начале заболевания они могут быть назначены до получения эффекта от базисной терапии. При длительном течении ревматоидного артрита они могут назначаться при высокой активности, при наличии системных проявлений (узелки, анемия и т.д.) как внутрь длительно, так и в виде пульс-тера- пии внутривенно в течение 1 -3 дней.
Можно ли отменять гормоны самостоятельно при улучшении самочувствия?
Самостоятельно изменять дозировки глюкокортикоидов и режим приема препаратов нельзя. Действительно, при достижении эффекта, обычно начинают снижать дозу глюкокортикоидов, иногда до полной отмены. Но схему снижения должен предложить врач. Следует знать, что чем меньше доза и чем длительнее время приема глюкокортикоидов, тем медленнее необходимо снижать дозировку. Нельзя пропускать прием препарата.
Для чего вводить глюкокортикоиды в сустав?
Глюкокортикоиды могут вводиться внутрисуставно или периартикулярно (в ткани, окружающие сустав). Преимущество этой терапии состоит во введении препаратов непосредственно в очаг воспаления. Показанием для локальной терапии является необходимость быстро подавить активный воспалительный процесс в суставах в начале заболевания или при выраженном обострении.
Однако вводить глюкокортикоиды в один и тот же сустав можно не чаще 3 раз в год. Также не вводят препараты в сустав, в котором нет воспаления (отсутствует повышение температуры над суставом, припухлость). Если возникает потребность в более частых введениях глко- кортикоидов в сустав, необходимо пересмотреть базисную терапию. Необходимо помнить, что локальная терапия ни в коем случае не является эквивалентом базисного лечения, а назначается и проводится ревматологом в качестве дополнения к системной базисной и противовоспалительной терапии по строгим показаниям.

Какой диеты следует придерживаться при ревматоидном артрите?
Необходимо придерживаться сбалансированной диеты с включением в пищу полинена- сыщенных жирных кислот, фруктов и овощей, а также достаточного количества белка и кальция (мясо, рыба, молочные продукты). При ожирении надо придерживаться гипокалорий- ной диеты. Целесообразно отказаться от приема алкоголя и курения.
Полезно ли движение при ревматоидном артрите?
Движение в рамках повседневной жизни, лечебной физкультуры и активного досуга является залогом хорошего функционального прогноза, предотвращает анкилоз суставов, а также потерю мышечной и костной ткани.
Полезна ли физиотерапия при ревматоидном артрите?
Физиотерапевтические процедуры не влияют на прогрессирование болезни, а являются лишь дополнением к медикаментозному лечению. В период обострения заболевания физиотерапия не рекомендуется, а тепловые процедуры (озокерит, парафинолечение и др.) могут вызвать обострение ревматоидного артрита.
Совместима ли синтетическая базисная терапия с беременностью?
Планирование беременности при ревматоидном артрите должно согласовываться с ревматологом и гинекологом. Оптимально планировать беременность при достижении ремиссии или низкой активности заболевания. Зачатие возможно через 12 месяцев после отмены метотрексата, через 24 месяца после отмены лефлуномида. Допускается прием сульфасалазина до и во время беременности.
Совместима ли беременность с лечением биологическими препаратами?
Во время лечения и мужчинам, и женщинам необходимо соблюдать контрацепцию. Зачатие возможно через б месяцев после отмены биологической терапии.
Какая терапия возможна при грудном вскармливании?
Терапия в период грудного вскармливания назначается ревматологом в зависимости от активности заболевания. Возможно назначение глюкокортикоидов в небольших дозах. При необходимости возобновления базисной терапии грудное вскармливание необходимо прекратить.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая эффективность прототипа лекарственной формы соединения ЛХС-1208 для внутривенного введения // Российский биотерапевтический журнал. 2012. № 2. С. 49.
- Moustafine R. I., Bobyleva V. L., Bukhovets A. V., Garipova V. R.,Kabanova T. V., Kemenova V. A., Van den Mooter G. Structural transformations during swelling of polycomplex matrices based on countercharged (meth)acrylate copolymers (Eudragit® EPO/Eudragit® L 100-55). Journal of Pharmaceutical Sciences. 2011; 100:874–885. DOI:10.1002/jps.22320.
- М.П. Киселева, З.С. Смирнова, Л.М. Борисова и др. Поиск новых противоопухолевых соединений с?