Ревматоидный артрит (РА) ― это системное аутоиммунное воспалительное заболевание соединительной ткани суставов. Патологические процессы приводят к развитию необратимых изменений. Может быть поражен один или несколько суставов. Как правило, поражаются мелкие суставы кистей и стоп, а также коленные, локтевые, челюстные, тазобедренные и суставы шейного отдела позвоночника.
В результате прогрессирования болезни суставы теряют свою подвижность, снижается качество жизни пациента. Усугубляет ситуацию то, что до сих пор не установлена причина заболевания. Остановить процесс пока невозможно. Всего в мире ревматоидному артриту подвержено до 1% населения, из них 3/4 женщины. Средний возраст начала заболевания ― 40 лет. Проявляется болезнь в период сильного эмоционального стресса, под воздействием неблагоприятных экологических условий, после травмы, перенесенной инфекции. РА характеризуется ранней инвалидностью, в 70% случаев. Среди основных причинам смерти ― инфекционные осложнения и почечная недостаточность.
анализы
Причины ревматоидного артрита
В настоящее время нет достоверных данных о причинах развития заболевания. Существует несколько наиболее вероятных версий, поддерживаемых большей частью медицинского сообщества. Наиболее популярная из них состоит в том, что РА вызывает сразу несколько факторов, присутствующих в анамнезе пациента одновременно.
Генетическая предрасположенность к аутоиммунным нарушениям.
Наличие антигена класса MHC II (отмечается у большинства больных).
Инфекционные агенты: парамиксовирусы, гепатовирусы, ретровирусы.
Наличие титров антител к вирусу Эпштейн-Барр (обнаруживают у 80% пациентов).
Таким образом, риск развития ревматоидного артрита выше у женщин в возрасте 35 — 40 лет и старше. Увеличивает шансы наличие близких родственников с аналогичным диагнозом, а также такие перенесенные болезни, как корь, гепатит В, лишай, герпес, паротит.
Активизировать патологический процесс способны любые изменения в иммунной системе, при котором начинается атака на собственную соединительную ткань. Среди пусковых факторов частые переохлаждения, гиперинсоляция (солнечные удары), длительная интоксикация, вирусные и бактериальные инфекции. Может повлиять прием медикаментов, нарушение работы эндокринных желез, длительное состояние стресса и депрессии.
Развитие ревматоидного артрита
При воздействии одного или нескольких факторов в организме запускается неадекватная реакция иммунной системы. Клетки-защитники — лимфоциты перестают диагностировать и уничтожать чужеродные микроорганизмы, их мишенью становятся собственные здоровые клетки. Вырабатываются вещества, вызывающие эрозивно-деструктивные повреждения синовиальной оболочки суставов.
РА движется по следующим стадиям:
Синовит. Клетки тканевого происхождения (синовиоциты) начинают выполнять функцию макрофагов, т. е. переваривать остатки погибших клеток и чужеродные частицы. В результате вырабатывается провоспалительные цитокины, вызывающие активацию Т-хелперов ― клеток стимулирующих усиленную работу иммунитета.
Остеопороз. Снижение плотности костей вызывают активированные макрофаги и моноциты путем производства провоспалительных цитокинов, среди которых ИЛ-1. Этот цитокин активирует остеокласты, растворяющие и разрушающие минеральные соединения и коллаген.
Изменяется состав крови и синовиальной жидкости. Повышается уровень плазматических клеток, вырабатывающих иммуноглобулины. Растет концентрация IgM и IgG к измененному Fc участку IgG (ревматоидные факторы).
Пролиферативная стадия. В это время патологические процессы вызывают повреждение хрящевой ткани и костей. Разрастаются капилляров синовиальной ткани. Синовиоциты приводят к формированию паннуса — агрессивной грануляционной ткани, склонной к опухолеподобному росту с внедрением в хрящ и суставную часть кости.
Последняя, пролиферативная стадия характеризуется образованием эрозий. Без лечения эти процессы могут наступить уже спустя несколько месяцев с начала заболевания. Усиление ангиогенеза способствует прорастанию сосудов в хрящи, проникновению вглубь хрящевой ткани бактерий.
Классификация
Согласно МКБ-10 заболевание систематизируется по следующим группам:
1. Серопозитивный РА:
Синдром Фелти.
РА с втягиванием других органов и систем.
Неуточненные формы.
2. Юношеский РА.
3. Другие РА:
Серонегативный тип.
Болезнь Стилла.
Ревматоидный бурсит.
Ревматоидный узелок.
Другие уточненные и неуточненные артриты.
По клиническим проявлениям болезнь делят на первичную стадию (с момента начала заболевания прошло менее 6 мес.), раннюю (от 6 мес. до года), развернутую (от 1 года) и позднюю (больше 2 лет). Различают ревматоидный артрит по степени потери функциональности, иммунологическим факторам, активности течения болезни, инструментальным характеристикам.
Для врачей наибольшее значение имеет иммунологическая характеристика. Наличие ревматоидного фактора в крови или наличие анти-ЦЦП (серопозитивные и серонегативные РА). Результаты анализов, выявляющих эти значения, позволяют грамотно спланировать терапию.
Симптомы
Начальная стадия заболевания практические не имеет явно выраженной симптоматики. С течением времени проявляется небольшая скованность в пораженных суставах. Как правило, она возникает к утру, поскольку снижается секреция глюкокортикоидов. Больному трудно двигаться, движения заторможены. Иногда, чтобы встать, требуется помощь. Но, уже через 30 минут ― час все приходит в норму. Клиника может развертываться в течение нескольких месяцев или даже лет, постепенно усиливаясь.
К первичным симптомам также стоит отнести:
периодические суставные боли;
потеря аппетита;
повышенная утомляемость.
Вторая стадия характеризуется стремительным делением клеток, уплотнением синовиальной оболочки. Отмечается симметричная отечность суставов, кожные покровы в пораженных областях имеют повышенную температуру. Также наблюдается внезапные боли, усиливающиеся при активном движении. Чтобы полностью пройти им необходимо такое же время покоя, которое было затрачено на движение.
Третья стадия ― активная фаза воспаления с вовлечением хрящей и костей. Пораженные суставы начинают деформироваться, что ведет к усилению боли и утрате двигательной функции.
Ревматоидный артрит часто имеет сопутствующие заболевания суставов, а смазанная симптоматика затрудняя дифференциальную диагностику. Среди сочетающихся полезней ревматизм, остеоартроз и иные системные патологии соединительной ткани. Единственным специфическим проявлением ревматоидного артрита можно назвать узелки, так называемые подкожные образования на разгибательной поверхности. Их можно обнаружить при пальпации.
Внесуставные проявления РА
Патологические процессы вызванные ревматоидным артритом, протекающие вне суставов встречаются у трети больных. Эти симптомы также усложняют диагностику, влияют на выбор тактики лечения. Среди них:
Кожные васкулиты (язвенно-некротические, ливедо-ангииты, инфаркты ногтевого ложа).
Синдром Шегрена (поражение слюнных и слезных желез).
Поражения глаз (склерит ― воспаление глубинного слоя глаза, эписклерит ― воспаление соединительной ткани глаза).
Интерстициальное заболевание легких (воспаление альвеол, легочных капилляров и других тканей).
В результате воспалений, сопровождающих ревматоидный артрит, могут возникнуть патологии со стороны сердечно-сосудистой, дыхательной, нервной систем. Самым серьезным осложнением считается АА-амилоидоз, вызывающий почечную недостаточность.
Отдельно стоит выделить различные ассоциированные заболевания, не вызванные напрямую, но связанные с РА. Это ишемическая болезнь сердца, тромбоэмболия, анемия, психоневрологические нарушения, среди которых внимания заслуживает депрессия. Как любое другое аутоиммунное заболевание с хроническим воспалением, ревматоидный артрит влияет на психологическое состояние. Пациенту рекомендовано прохождение психологических курсов и комплексное, всестороннее обследование.
Диагностика
В первую очередь врач изучает клинические критерии ревматоидного артрита. Заподозрить болезнь следует у пациентов с симметричным полиартритом. Важное значение имеет поражение лучезапястных, II и III пястно-фаланговых суставов. Необходимо исключить гепатит С. Обратить внимание на наличие или отсутствие изменений цвета кожи у воспаленных суставов, наличие деформации конечностей, тендосиновит сгибателей или разгибателей пальцев. Диагностика также включает результаты лабораторных и инструментальных.
Лабораторные исследования
В задачи лаборатории входит анализ крови на РФ, анти-ЦЦП, СОЭ, СРБ. Наиболее прогрессивным анализом является титр антител к АЦЦП, анти-ЦЦП, anti-CCP.
РФ ― анализ на антитела к человеческому гамма-глобулину обнаруживают 70% больных РА. Однако, показатель не критичный, поскольку титры могут быть выявлены при других вирусных заболеваниях и патологиях соединительной ткани. Анализ на РФ подтверждает ревматоидный артрит в сочетании с положительным тестом на АЦЦП.
АЦЦП — тест с высокой чувствительностью достигающей 86%. В сочетании с титром РФ свидетельствует об РА. Однако, необходимо исключить гепатит С, поскольку АЦЦП и титр РФ могут быть при этой вирусной инфекции.
К дополнительным анализам стоит отнести биохимическое исследование крови для определения активности воспаления. Общий анализ крови для выявления анемии, иммунологическое исследование для установки наличия ревматоидного фактора (антител IgM).
Инструментальная диагностика
Рентгенологическое исследование. В первые месяцы заболевания рентгенография способна показать только отек мягких тканей. Краевые эрозии, остеопороз, сужение суставной щели выявляют к концу первого года заболевания или позднее.
Магнитно-резонансная томография. Наиболее информативный метод исследования в настоящий момент. Она позволяет выявить ранние признаки воспаления, обнаруживает эрозии и поражения субхондральной кости.
Исследование синовиальной жидкости. Процедуру проводят при экссудативных изменениях суставов, для дифференции РА от артритов другой природы. Свидетельствует о развитии ревматоидного артрита помутнение, желтоватый цвет синовиальной жидкости. Содержание лейкоцитов увеличивается до 50 000/мкл.
Важное значение при постановке диагноза ― исключение схожих заболеваний: микрокристаллический артрит, саркоидоз, реактивный и псориатический артрит, системная красная волчанка, остеоартрит и иные болезни.
Лечение
Терапия направлена на сдерживание развития болезни, уменьшение воспаления и предупреждение деформаций суставов и потери их функциональности. Назначаются следующие медикаменты:
Нестероидные противовоспалительные вещества. Они в некоторой степени снижают боль, замедляют прогрессирование РА. Могут включать ингибиторы и блокаторы для ИЛ-1, ИЛ-6, ФНО-альфа. Они не блокируют развитие эрозии и болезни, потому используется как вспомогательные средства.
Глюкокортикоиды. Назначаются в сочетании с противовоспалительные препаратами. Позволяют контролировать развитие тяжелых моноартикулярных и олигоартикулярных симптомы. Не используются на постоянной основе, так как часто вызывают неприятные метаболические эффекты.
Базисные препараты. Основные лекарственные средства, способные существенно замедлить прогрессирование артрита. Курсы приема от нескольких недель до нескольких месяцев. Препараты отличаются по химическому составу и фармакологии. Они комбинируются между собой для подбора оптимального лечения с наибольшим эффектом. Согласно статистике ⅔ пациентов прошедших курс отпечают значительные улучшение, более половины из них достигают полной ремиссии. Однако, следует знать о токсичности этих препаратов. Врач и пациент должны взвесить все риски, проводить регулярных контроль за состояние больного.
Таким образом, основное лечение включает базисные препараты, в особенности метотрексат, биологические препараты-антагонисты, иммуномодулирующие лекарства. К другим методам вспомогательной терапии относятся физиотерапевтические процедуры, лечебная гимнастика, сбалансированное сочетание физической нагрузки и отдыха. Отказ от алкоголя и курения может продлить жизнь пациента. Исправить искривление суставов можно при помощи хирургической коррекции.
Прогноз
Ревматоидный артрит сокращает продолжительность жизни человека по ряду причин. В 2 раза увеличивается риск сердечных заболеваний. Это вызвано наличием хронического воспаления. Усугубить ситуацию могут сопутствующие патология, например, диабет, ожирение, алкоголизм.
При развитии АА-амилоидоза, несмотря на лечение, средняя продолжительность жизни пациента около 10 лет с момента начала болезни. Без терапии срок исчисляется несколькими годами. Частая причина смерти — почечная недостаточность. В среднем РА сокращает жизнь на 3 — 7 лет из-за высокого риска развития инфекций и желудочно-кишечных кровотечений.
Медикаментозная терапия также не совершенно. Может вызвать сопутствующие заболевания, стать одним из факторов развития злокачественных новообразований. К критериям неблагоприятного прогноза относят:
ранние (до 4 мес.) рентгенологические изменения суставов;
стойкое увеличение скорости оседания эритроцитов;
постоянное вовлечение новых суставов;
носительство антигенов HLA-DR4.
Около 10% больных обречены на тяжелую инвалидизацию с потерей навыков самообслуживания. Наиболее тяжело ревматоидный артрит протекает у женщин, курящих, представителей европеоидной расы.
Преимущества лабораторий АО «СЗЦДМ»
В лабораторных терминалах Северо-западного центра доказательной медицины можно сдать анализы позволяющие диагностировать ревматоидный артрит и другие аутоиммунные заболевания. Среди преимущества АО «СЗЦДМ»:
Новое современное оборудование,
Квалифицированный и доброжелательный персонал,
Быстрая готовность результатов и удобные способы их получения.
Лаборатории находятся в Пскове, Великом Новгороде, Калининграде, Санкт-Петербурге и других городах Ленинградской области. Вы можете сдать анализы в любой из них без привязки к проживанию и регистрации.
Анализы
- Ревматоидный фактор
- Антитела к циклическому цитруллин-содержащему пептиду (anti-CCP)
- Скорость оседания эритроцитов (СОЭ)
перейти к анализам
Вопросы ревматологу.
В ноябре у всех подписчиков нашего аккаунта в Инстаграм @medcenter.mrt.by была возможность задать вопрос ревматологу Степанюк Галине Геннадьевне в рамках рубрики «….мне только спросить». Мы благодарим всех участников за интересные вопросы и теплые слова в адрес Галины Геннадьевны.
Для тех, кто не является активным пользователем соц.сетей, публикуем ответы на вопросы здесь.
НУЖНЫ ЛИ ДЛЯ ПЕРВИЧНОГО ПРИЕМА КАКИЕ-ЛИБО АНАЛИЗЫ?
БОЛИ В ПОЯСНИЦЕ, ГРУДНОМ ОТДЕЛЕ, КИСТЯХ РУК. КАКИЕ АНАЛИЗЫ НУЖНЫ ДЛЯ ПЕРВОГО ПРИЕМА?
КАКИЕ АНАЛИЗЫ ВЗЯТЬ НА ПЕРВЫЙ ПРИЕМ С БОЛЬЮ В СУСТАВАХ?
На первичный прием рекомендуется взять с собой:
- общий анализ крови;
- анализ мочи;
- СРБ;
- ревматоидный фактор;
- АСЛО.
Если есть рентгенограммы, то их также необходимо брать с собой. А также любую другую медицинскую документацию. Если вы принимали какие-либо медикаменты, то нужно знать их названия, дозы и как долго принимали. Необходимость более специфических анализов и обследований можно определить только во время приёма пациента.
НА МРТ ПОЯСНИЧНОГО И КРЕСТЦОВОГО ОТДЕЛОВ ВЫЯВЛЕНО: ЧАСТИЧНО ДЕГЕНЕРАТИВНЫЙ СПОНДИЛОАРТРОЗ 1 СТЕПЕНИ, ЯВЛЕНИЯ САКРОИЛЕИТА СПРАВА, МНОЖЕСТВЕННЫЕ КИСТЫ ТАРЛОВА НА УРОВНЕ S1-3. КАКИЕ БУДУТ ВАШИ РЕКОМЕНДАЦИИ И НАСКОЛЬКО ЭТО СЕРЬЕЗНО?
Сакроилеит — это воспаление крестцово-подвздошного сочленения. Любое воспаление требует лечения. Лечение сакроилеита — длительный процесс. Продолжительность лечения зависит от:
- причины, вызвавшей его;
- степени активности;
- генетической предрасположенности.
При отсутствии лечения возможно развитие хронического процесса. Остальные выявленные изменения носят дегенеративный характер, для сдерживания их прогрессирования также необходимо лечение.
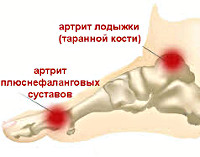
БОЛЬ В СТОПАХ, ПЯТКАХ, ГОЛЕНОСТОПАХ. АХИЛЛЫ ВОСПАЛЕНЫ. ВСЕ АНАЛИЗЫ В НОРМЕ. ЧТО ПОСОВЕТУЕТЕ?
Нормальные анализы ещё не говорят об отсутствии заболевания. Необходима консультация ревматолога для уточнения диагноза и выработки схемы лечения.
ПОСТОЯННО БОЛЯТ МЫШЦЫ НОГ, РУК, СПИНЫ. ЕСТЬ ЧУВСТВО УСТАЛОСТИ, БЫСТРОЙ УТОМЛЯЕМОСТИ. ПРОХОДИЛА ОБСЛЕДОВАНИЯ В БОЛЬНИЦЕ. АНАЛИЗЫ В НОРМЕ (ИММУНОБЛОТ, ЭНМГ, В Т.Ч. ИГОЛЬЧАТАЯ НИЖНИХ КОНЕЧНОСТЕЙ, АНАЛИЗЫ НА ГОРМОНЫ, ВИТАМИН D, МАГНИЙ). ПРОХОДИЛА ДИАГНОСТИКУ: МРТ ГОЛОВНОГО МОЗГА, УЗИ ЩИТОВИДКИ, ОРГАНОВ БРЮШНОЙПОЛОСТИ, МОЛОЧНЫХ ЖЕЛЕЗ, ОРГАНОВ МАЛОГО ТАЗА, СУСТАВОВ. ВСЕ В НОРМЕ. РЕНТГЕН ЛЕГКИХ, ШЕЙНОГО, ГРУДНОГО И ПОЯСНИЧНОГО ОТДЕЛОВ ТОЖЕ В НОРМЕ. ПРОШЛА КОНСУЛЬТАЦИЮ НЕВРОЛОГА РОВДО С. Е. В ВАШЕМ ЦЕНТРЕ. ДИАГНОЗ: СОМАТОФОРМНАЯ ВЕГЕТАТИВНАЯ ДИСФУНКЦИЯ. ИСКЛЮЧЕНА ЛИ РЕВМАТИЧЕСКАЯ БОЛЕЗНЬ ИЛИ НЕОБХОДИМО ДАЛЬШЕ ОБСЛЕДОВАТЬСЯ?
Ревматические заболевания мышц — это имунно-воспалительные заболевания. Если у вас нет воспалительных изменений крови, иммунологических изменений, исключено первично-мышечное поражение при проведении игольчатой ЭНМГ, то такие заболевания (дерматомиозит и полимиозит) могут быть отвергнуты. Вы прошли полное обследование для исключения этой патологии.
ВОСПАЛЕНЫ ШЕЙНЫЕ ЛИМФОУЗЛЫ (В БОЛЬШЕЙ СТЕПЕНИ С ПРАВА), ПОСТОЯННО БОЛИТ КЛЮЧИЧНО-ПЛЕЧЕВОЙ СУСТАВ СПРАВА. ПРИ СГИБЕ РУК И ПОДНЯТИЯ ИХ НА УРОВЕНЬ ГОЛОВЫ НАЧИНАЮТ РАЗБУХАТЬ ВЕНЫ В КИСТЯХ И СИНЕЮТ САМИ КИСТИ. С-РЕАКТИВНЫЙ БЕЛОК И РЕВМОФАКТОРЫ ПО БИОХИМИИ В НОРМЕ. СДАВАЛА АНТИНУКЛЕАРНЫЕ АНТИТЕЛА (ANA, МЕТОД IFT) — 1:320 И ЛАКТАТДЕГИДРОГЕНАЗА (ЛДГ) — 321. ЧТО ЭТО ЗНАЧИТ? МОГУТ ЛИ ПРИ РЕВМАТОИДНОМ АРТРИТЕ ПЛЕЧЕВЫХ СУСТАВОВ ВОСПАЛЯТЬСЯ ШЕЙНЫЕ ЛИМФОУЗЛЫ? ЧТО НЕОБХОДИМО ДЛЯ ПЕРВИЧНОГО ОСМОТРА?
Лимфоузлы могут увеличиваться при различных заболеваниях, в т.ч. и при ревматоидном артрите. Нужен обязательно общий анализ крови и консультация ревматолога. Из иммунологии ещё необходимо выполнить антитела к двуспиральной ДНК. Если делали рентгенограммы плечевого сустава, то нужно и их брать на приём.
МОЖНО ЛИ УБРАТЬ ЖИДКОСТЬ В КОЛЕНЯХ БЕЗ ТАБЛЕТОК?
Если ее небольшое количество, то можно.
ДЯДЯ ОЧЕНЬ ДАВНО МУЧАЕТСЯ С БОЛЬЮ В НОГЕ. НОГУ ПРАКТИЧЕСКИ ТЯНЕТ, ЕЛЕ ВЫЛАЗИТ С МАШИНЫ, ИНОГДА ЧУТЬ НЕ ПАДАЕТ ПРИ НЕЛОВКОМ ДВИЖЕНИИ. ПОМОГИТЕ СОРИЕНТИРОВАТЬСЯ К КАКОМУ ВРАЧУ И КАКУЮ ДИАГНОСТИКУ НУЖНО ПРОЙТИ. СДАВАЛИ АНАЛИЗЫ, ВЫПОЛНИЛИ КТ И УЗИ, ОБРАЩАЛИСЬ К НЕВРОЛОГУ, ПРОЛЕЧИЛИСЬ. ВСЕ БЕСПОЛЕЗНО. РЕЗУЛЬТАТЫ ОБСЛЕДОВАНИЙ ПРИЛАГАЮ.
По представленным результатам обследования, у пациента правосторонний коксартроз 3 стадии. Это может быть причиной выраженного болевого синдрома и требует обращения к ортопеду для решения вопроса о протезировании правого тазобедренного сустава. Кроме того, имеется неврологическая патология. Судя по всему, лечение которой проводится. Если на фоне лечения неврологов эффекта нет, то следует обратиться за помощью к ортопедам по поводу тазобедренного сустава.
КАКИЕ ПОКАЗАНИЯ К УВЕЛИЧЕНИЮ ДОЗЫ МЕТОТРЕКСАТА?
Метотрексат является базисным препаратом для лечения различных заболеваний. Показания для увеличения дозы — активность процесса заболевания.
С-РЕАКТИВНЫЙ БЕЛОК 84,3 МГ/Л; СОЭ 15. В АВГУСТЕ ПЕРЕНЕСЛА COVID-19. ПОЧЕМУ БЕЛОК НЕ СНИЖАЕТСЯ?
СРБ — показатель воспалительного процесса. Может оставаться какое-то время после перенесённой инфекции. При наличии каких-либо других воспалительных болезней, может быть признаком их обострения. Надо смотреть динамику анализа крови. При отсутствии снижения его уровня, требуется детальное обследование.
МНЕ 23 ГОДА. КАК ВЕСТИ ЗДОРОВЫЙ ОБРАЗ ЖИЗНИ ПРИ БОЛЕЗНИ БЕХТЕРЕВА?
Болезнь Бехтерева — хроническое воспалительное заболевание позвоночника. Кроме медикаментозного лечения, обязательны: занятия лечебной физкультурой и плавание (для сохранения подвижности позвоночника); лечение всех очагов инфекции, которые могут повышать активность воспаления.
Пойдут на пользу:
- посещение сауны;
- массаж;
- санаторное лечение с использованием грязелечения.
БЕРЕМЕННОСТЬ 33 НЕДЕЛИ. БОЛИТ ПОСТОЯННО ПЯТКА, БОЛЬНО ХОДИТЬ. НЕМЕЮТ ПАЛЬЦЫ РУК. ПОВЫШЕН СРБ, СОЭ 56, RF- ОТРИЦАТЕЛЬНЫЙ. НЕВРОЛОГ РЕКОМЕНДОВАЛ ОБРАТИТЬСЯ К РЕВМАТОЛОГУ.
С учётом беременности, для уточнения причины болевого синдрома надо выполнить УЗИ пяточной области. Там могут быть пяточные «шпоры», воспаления сухожилий. До уточнения диагноза можно использовать местное лечение: ибуфен-гель, долгит крем, фастум-гель в виде компрессов на ночь. Необходимо выполнить анализ мочи. Боли в пяточной области могут провоцировать инфекции мочевых путей.
У МАМЫ 3 СТЕПЕНЬ АРТОРОЗА. НОЧЬЮ БОЛИ УСИЛИВАЮТСЯ. КАК МОЖНО ПОМОЧЬ?
При артрозе 3 степени и наличии ночных болей в суставе, в первую очередь, необходимо ограничить нагрузку. Также необходим приём противовоспалительных препаратов. Можно рассмотреть введение препаратов гиалуроновой кислоты, однако целесообразность их введения определяется по рентгенограммам. При сохранении болей необходимо решать вопрос о протезировании сустава. Обязательно пользоваться тростью. Применение БАДов вряд ли даст какой-то эффект с 3-й стадией артроза.
В АНАМНЕЗЕ: ХРОНИЧЕСКИЙ ТОНЗИЛЛИТ, БОЛИ В СУСТАВЕ ПРАВОЙ РУКИ ПРИ ЗАКИДЫВАНИИ НАЗАД, В ФАЛАНГАХ УКАЗАТЕЛЬНЫХ ПАЛЬЦЕВ, В ТАЗОБЕДРЕННОМ СУСТАВЕ. С ПОДОБНЫМИ ЖАЛОБАМИ НЕОБХОДИМО ОБРАТИТЬСЯ К РЕВМАТОЛОГУ? И ЕСЛИ ДА, ТО КАКИЕ АНАЛИЗЫ СДАТЬ ПЕРЕД ПРИЕМОМ?
Да, к ревматологу. Необходимо выполнить общий анализ крови, АСЛО, СРБ, РФ и анализ мочи.
КАК БЫТЬ С ПОСТОЯННЫМ БУРСИТОМ?
Надо знать причину бурсита. Он может быть посттравматическим и воспалительным. Посттравматическими проблемами занимаются ортопеды. Что касается воспалительных бурситов, то необходима консультация ревматолога.
МОЖЕТ ЛИ РЕКТИВНЫЙ АРТРИТ ПРОЙТИ БЕЗ ПРИМЕНЕНИЯ СУЛЬФАСАЛАЗИНА?
Да, может пройти без применения сульфасалазина.
В АНАЛИЗАХ РЕВМАТОИДНЫЙ ФАКТОР 60. ИНОГДА НЕМЕЕТ БЕЗЫМЯННЫЙ И УКАЗАТЕЛЬНЫЕ ПАЛЬЦЫ НА РУКАХ. ЕСТЬ ЛИ ПОВОД ДЛЯ БЕСПОКОЙСТВА? КАКИЕ ОБСЛЕДОВАНИЯ НУЖНО ПРОЙТИ?
Для исключения дебюта ревматоидного артрита и болезни Шегрена необходимо выполнить анализы на иммунологические показатели: АнтиЦЦП, SSA/Ro, SSB/La. Если суставы болят, то нужна консультация ревматолога. Повышение ревматоидного фактора может быть при патологии печени, щитовидной железы.
ИСПЫТВАЮ БОЛЬ В СЕРЕДИНЕ ЯГОДИЦЫ. КАКИЕ ОБСЛЕДОВАНИЯ ПРОЙТИ?
Эта боль может быть обусловлена патологией тазобедренного сустава. В таком случае необходимо выполнение рентгенограммы или МРТ тазобедренных суставов. Причиной может быть неврологическая патология. Лучше начинать с осмотра врача, а там уже определяться, какие обследования нужны.
БОЛЯТ СТОПЫ, ПЯТКИ, ГОЛЕНОСТОПЫ, АХИЛЛЫ. АНАЛИЗЫ (СРБ, РФ, СОЭ, МОЧЕВАЯ КИСЛОТА, АЦЦП, АСЛО, ХЛАМИДИИ LG G) В НОРМЕ. ПРИНИМАЮ СУЛЬФУ 2 Г/СУТ И МЕДРОЛ. ЭФФЕКТА НЕТ. БОЛЕЮ 1,5 ГОДА. ЧТО ПОСОВЕТУЕТЕ?
Болезнь длительная и проводится серьезное лечение, поэтому дать какие-то рекомендации можно только после осмотра и изучения медицинской документации. Нормальные анализы могут быть и при наличии серьёзной болезни, требующей продолжительного лечения.
ДВЕ НЕДЕЛИ НАЗАД БОЛЕЛА СПИНА, ТЕПЕРЬ БОЛЬ «ОТДАЕТ» В ЛЕВЫЙ ПАХ И В ЛЕВУЮ НОГУ. В ЛОДЫЖКЕ БОЛЬ НЕВЫНОСИМАЯ. ПРИНИМАЮ ОБЕЗБОЛИВАЮЩИЕ. КАК ЛЕЧИТЬСЯ?
Такие боли могут быть проявлением радикулита, что требует консультации невролога. При заболеваниях суставов боль не должна быть очень сильной и определяется только в проекции сустава, а не по всей ноге.
НЕДАВНО НАЧАЛИ БОЛЕТЬ СУСТАВЫ НА УКАЗАТЕЛЬНЫХ ПАЛЬЦАХ. ЧТО ЭТО МОЖЕТ БЫТЬ, МОЖНО ЛИ ВЫЛЕЧИТЬ И К КАКОМУ ВРАЧУ ИДТИ?
Необходимо обратиться к ревматологу. Эти суставы могут болеть и при артрите, и при артрозе.
ГОНАРТРОЗ. ТРАБЕКУЛЯРНЫЙ ОТЕК КОСТНОГО МОЗГА МЕДИАЛЬНОГО МЫЩЕЛКА БЕДРЕННОЙ КОСТИ, БОЛЬШЕБЕРЦОВОЙ КОСТИ. ДЕГЕНЕРАТИВНЫЕ ИЗМЕНЕНИЯ ПЕРЕДНЕГО РОГА ЛАТЕРАЛЬНОГО МЕНИСКА. МИР-ПРИЗНАКИ РАЗРЫВА ПЕРЕДНЕЙ КРЕСТООБРАЗНОЙ СВЯЗКИ. СУПРАПАТЕЛЛЯРНЫЙ БУРСИТ. ХОНДРОМАТОЗ. НАЗНАЧЕНА НА 2021 ГОД ЗАМЕНА КОЛЕННОГО СУСТАВА. СЕЙЧАС НОГА ОТ КОЛЕНА НА 2/3 УВЕЛИЧЕНА В ОБЪЁМЕ. СИЛЬНЫЕ БОЛИ. КАК ЛЕЧИТЬ И К КАКОМУ ВРАЧУ ОБРАЩАТЬСЯ: ТЕРАПЕВТУ ИЛИ ХИРУРГУ? НАЗНАЧИЛИ ПРИЁМ ТРАМАДОЛА, НО НЕ ОЧЕНЬ ПОМОГАЕТ.
Необходимо обратиться к ортопеду. Если нога отёчна, там может быть разрыв подколенного бурсита (кисты Бейкера).
ПРИ КРУГОВОМ ПОВОРОТЕ НОГОЙ ЩЕЛКАЕТ СЗАДИ В БЕДРЕ. ВО ВРЕМЯ СНА БОЛИТ ВНИЗУ СПИНЫ (В ПОЛОЖЕНИИ ЛЕЖА НА СПИНЕ), А НА БОКУ — ПЕРЕСТАЁТ. СТОИТ ЛИ ПРОЙТИ ОБСЛЕДОВАНИЕ?
Для уточнения причины «щелчка» в тазобедренном суставе необходимо выполнить рентгенограмму тазобедренных суставов. Что касается болей в спине, то они чаще бывают обусловлены неврологической патологией. В таком случае показана консультация невролога.
МНЕ 62 ГОДА. ПОСТАВЛЕН ДИАГНОЗ РЕВМАТОИДНЫЙ АРТРИТ. 9 ЛЕТ ПЬЮ МЕТОТРЕКСАТ 12.5 МГ В НЕДЕЛЮ, НИМЕСУЛИД И ПЕРИОДИЧЕСКИ ДОНА. ВРАЧА, КОТОРЫЙ МОЖЕТ КОНТРОЛИРОВАТЬ ЛЕЧЕНИЕ, В НАШЕМ ГОРОДЕ НЕТ. ВОЗМОЖНО, ЕСТЬ БОЛЕЕ НОВЫЕ ПРЕПАРАТЫ, ПОДДЕРЖИВАЮЩИЕ ЭТО ЗАБОЛЕВАНИЕ ИЛИ МНЕ ПРОДОЛЖАТЬ ПРИНИМАТЬ ТОЛЬКО ЭТИ ПРЕПАРАТЫ?
Метотрексат — препарат номер один в лечении ревматоидного артрита. Если на фоне его приема в такой дозе нет болевого синдрома, припухания суставов, нормальные показатели СОЭ и СРБ, то нет смысла менять препарат. Его принимают, пока он действует. Однако необходимо контролировать показатели работы печени. Если суставы болят, есть воспалительные изменения в анализах, то это требует коррекции базисной терапии. Нежелательно принимать нимесулид вместе с метотрексатом из-за одинаковых побочных воздействий на печень. Лучше поменять нимесулид на мелоксикам 15 мг в сутки или аэртал 100 мг 2 раза в день.
ПРИ ПОДЪЕМЕ СИЛЬНО ХРЯСУТ КОЛЕНИ, НО НЕ БОЛЯТ. НАДО ЛИ ЛЕЧИТЬ?
Если болей нет, то лечение (как правило) не требуется. Если хруст сопровождается болью, то надо обратиться к врачу.
Я ЧИТАЛА, ЧТО ПРИ РЕВМАТОИДНОМ АРТРИТЕ ОДНОВРЕМЕННО НАЧИНАЮТ БЕСПОКОИТЬ ДВА ОДИНАКОВЫХ СУСТАВА, А ПРИ РЕАКТИВНОМ — ОДИН. НО БЫЛИ СЛУЧАИ, КОГДА ПРИ РЕАКТИВНОМ БЫЛИ ТОЖЕ ПОРАЖЕНЫ ОБА СУСТАВА (ЕСЛИ ГОВОРИТЬ О КОЛЕННОМ). ВСЕ-ТАКИ КАКОЕ ЯВНОЕ ОТЛИЧИЕ РЕАКТИВНОГО АРТРИТА ОТ РЕВМАТОИДНОГО НА ПЕРВЫХ СТАДИЯХ?
Ревматоидный артрит обычно начинается с мелких суставов кистей. Если болит только один коленный сустав, то это не ревматоидный артрит.
С КАКИМИ АНАЛИЗАМИ НУЖНО ИДТИ НА ПЕРВИЧНЫЙ ПРИЕМ С ГОНАРТРОЗОМ? КАКИЕ НЕОБХОДИМО ВЫПОЛНИТЬ СНИМКИ, УЗИ?
Необходимо выполнить общий анализ крови, СРБ. Также рентгенограмму коленных суставов и, при возможности, УЗИ коленных суставов.
У МЕНЯ АРТРОЗ 3 СТАДИИ КОЛЕННОГО СУСТАВА. ПЬЮ НПВС, ХОНДРОПОТЕКТОРЫ. БЫВАЕТ ВРЕМЕННОЕ УЛУЧШЕНИЕ. ЧТО ПОСОВЕТУЕТЕ?
Артроз 3 стадии требует ограничения нагрузки. Обязательна разработка суставов. В этой стадии можно вводить препараты гиалуроновой кислоты. Если боли сильные, то необходимо решать вопрос о протезировании сустава.
МОЖНО ЛИ ЗАНИМАТЬСЯ СКАНДИНАВСКОЙ ХОДЬБОЙ ПРИ КОКСАРТРОЗЕ?
Если скандинавская ходьба не усиливает боли в суставах, то можно. Если коксартроз 3 стадии, то необходимо очень аккуратно увеличивать нагрузку. Если после занятий боли усиливаются, то нужно нагрузку уменьшать.
КОКСАРТРОЗ 2 СТЕПЕНИ. НАСКОЛЬКО ЭТО СЕРЬЕЗНО? КАКИЕ ВАШИ РЕКОМЕНДАЦИИ?
Необходимо знать возраст пациента, клинические проявления. Коксартроз 2 степени требует дозирования нагрузки, разработки суставов и периодического приема препаратов для питания хряща.
СДЕЛАЛИ ОСТЕОДЕНСИТОМЕТРИЮ. КАКОЕ ЛЕЧЕНИЕ НУЖНО ПО ДАННЫМ РЕЗУЛЬТАТАМ (ОТЧЕТ ОБ ИЗМЕРЕНИЯХ ПРИЛАГАЮ)? И ВОПРОС ПО ПОВОДУ ПРИЁМА ВИТАМИНА D. РЕЗУЛЬТАТ АНАЛИЗА 13.99 НГ/МЛ, ПРИ РЕФЕРЕНТОМ ЗНАЧЕНИИ >30. КАК ЧАСТО И В КАКОЙ ДОЗИРОВКЕ НАДО ПРИНИМАТЬ ВИТАМИН D?
Здесь сделана ультразвуковая денситометрия, она скрининговая. При наличии изменений (а они тут есть), надо делать рентгеновскую остеоденситометрию. С результатами обратитесь на консультацию к ревматологу. На прием необходимо также взять анализ крови на ионизированный кальций, фосфор. По витамину Д: принимать девит 50 000 ЕД по 1 таблетке в неделю до 8 недель, потом 1 таблетку в месяц.
Благодарим Галину Геннадьевну за возможность получить ответы на волнующие вопросы!
НАШИ ВРАЧИ — НАША ГОРДОСТЬ!
Следите за нашими активностями в социальных сетях!
- М.П. Киселева, З.С. Шпрах, Л.М. Борисова и др. Доклиническое изучение противоопухолевой активности производного N-гликозида индолокарбазола ЛХС-1208. Сообщение II // Российский биотерапевтический журнал. 2015. № 3. С. 41-47.
- ОФС.1.2.1.2.0003.15 Тонкослойная хроматография // Государственная фармакопея, XIII изд.
- Debjit B., Rishab B., Darsh G., Parshuram R., Sampath K. P. K. Gastroretentive drug delivery systems- a novel approaches of control drug delivery systems. Research Journal of Science and Technology;10(2): 145–156. DOI: 10.5958/2349-2988.2018.00022.0.
- https://cdmed.ru/o-kompanii/novosti/diagnostika-revmatoidnogo-artrita/.
- https://mrt.by/our-experience-item/voprosy-revmatologu.
- Frédault, «Histoire de la médecine» (П., 1970).
- Мустафин Р. И., Протасова А. А., Буховец А. В., Семина И.И. Исследование интерполимерных сочетаний на основе (мет)акрилатов в качестве перспективных носителей в поликомплексных системах для гастроретентивной доставки. Фармация. 2014; 5: 3–5.
- Мирский, «Медицина России X—XX веков» (Москва, РОССПЭН, 2005, 632 с.).
- Bangun H., Aulia F., Arianto A., Nainggolan M. Preparation of mucoadhesive gastroretentive drug delivery system of alginate beads containing turmeric extract and anti-gastric ulcer activity. Asian Journal of Pharmaceutical and Clinical Research. 2019; 12(1):316–320. DOI: 10.22159/ajpcr.2019.v12i1.29715.