Дата публикации: 22.02.2018
Дата проверки статьи: 02.12.2019
Бурсит — воспалительное заболевание, поражающее одну из синовиальных сумок или одновременно несколько, и сопровождающееся болью при пальпации, отеком с четкими границами и местным повышением температуры. Причиной патологии могут стать сильные нагрузки, открытые и закрытые травмы. Важно вовремя начать лечение, чтобы избежать опасных осложнений.
Бурсит коленного сустава характеризуется такими симптомами:
- нарастающий болевой синдром;
- отечность коленной чашечки;
- скованность движений при усиленных физических нагрузках;
- боль при касании коленной чашечки;
- болевые ощущения при ходьбе по наклонной поверхности;
- покраснение;
- местное повышение температуры.
Боль может усиливаться при скрещивании нижних конечностей и длительном пребывании в одном положении. Также пациент жалуется на нарушение сна. В зависимости от тяжести патологии болезненные ощущения ярче проявляются в ночное время суток, поэтому больные вынуждены класть между бедрами или коленями подушку для снижения болевого синдрома.
При остром бурсите наблюдается ограничение движений сустава, общая слабость и повышение температуры тела, упругая и болезненная припухлость в области сумки, развивается гнойный процесс.
При хроническом течении заболевания в области сумки ощущается мягкая припухлость округлой формы. Отека, боли и покраснений тканей нет. При травме ноги или ослабленном иммунитете возникает рецидив.
Бурсит локтевого сустава сопровождается несколькими симптомами:
- отечность;
- покраснение кожных покровов вокруг локтя;
- повышенная температура тела;
- лихорадочное состояние;
- боль в области локализации воспаления;
- общее ухудшение самочувствия;
- интоксикация организма;
- головная боль;
- нарушенное потоотделение;
- отсутствия аппетита;
- ограниченная подвижность руки;
- увеличение лимфоузлов.
Бурсит возникает на фоне следующих причин:
- травма сустава при ударе, падении или ушибе;
- чрезмерные физические нагрузки, приводящие к растяжению связок и сухожилий, повреждение суставной капсулы и синовиальной оболочки. Часто встречается у спортсменов;
- инфекционное воспаление суставной сумки;
- подагра;
- артрит;
- аутоиммунные нарушения с поражением синовиальной оболочки;
- попадание в организм стрептококков и стафилококков;
- микротравмы.
Врачи выделяют 3 вида бурсита коленного сустава:
- надколенный — воспалительный процесс охватывает коленную чашечку сверху. Развивается у людей, находящихся длительное время на коленях, и при травмах;
- подколенный — воспаление подколенной сумки, возникающая при повреждении связок и суставной капсулы;
- киста Бейкера — опухолевидное образование в подколенной ямке, появляющееся у женщин с лишним весом.
Бурсит бывает острой формы с ярко выраженной клинической картиной и хронической, которая характеризуется вялым течением. У пациента наблюдаются периоды ремиссии и обострения.
В зависимости от присутствия инфекции болезнь бывает 2 видов:
- гнойный — воспалительный процесс вызывается микробами, попадающими в сумку при сильных травмах, пункции сустава или сепсисе;
- серозный — полость заполнена светло-желтым экссудатом с множеством микробов.
Если в экссудате находится волокно фибрина, то такой бурсит врачи называют фибринозным.
Диагностика
В первую очередь чтобы поставить диагноз, врач проводит осмотр с пальпацией. В некоторых случаях может потребоваться МРТ коленного сустава. Для уточнения диагноза следует сдать компьютерную томографию и артрографию. При подозрении на гнойный бурсит больной должен сдать общий анализ крови и мочи, пункцию бурсы для определения характера возбудителя и правильного подбора антибактериальной терапии.
Для диагностики бурсита в сети клиник ЦМРТ используют такие методы:
К какому врачу обратиться
Если вы заметили симптомы, характерные для заболевания, обратитесь к травматологу или хирургу. Важно не затягивать с визитом к врачу, чтобы болезнь не развилась до осложненной гнойной или хронической формы.
Лечение бурсита
Если бурсит имеет инфекционный характер, врач назначает антибактериальные препараты. При неспецифических бурситах эффективно применять нестероидные противовоспалительные средства. Они снимают воспаление, отек ткани, избавиться от болевых ощущений и гипертермии. Их можно использовать в различных формах — капсулы, внутримышечные инъекции, мази, таблетки и гели.
При диагностировании бурсита локтевого сустава пациенту накладывают поддерживающую повязку для иммобилизации сустава и уменьшения выраженности боли. Для снятия отека эффективно делать компрессы.
Облегчить состояние пациента поможет мануальная терапия. Хорошо себя зарекомендовали иглоукалывание, массаж, электрофорез и растяжка. Для уменьшения отека и обезболивания назначают лазеротерапию. При правильно подобранном курсе лечения болезнь излечивается через несколько недель. При хроническом бурсите больному назначают инъекции кортикостероидов. В период восстановления рекомендуются аппликации с парафином и лечебная гимнастика. Если у пациента выявлены небольшие гнойные очаги, то врач проводит лучевую терапию.
Если консервативное лечение не помогло справиться с патологией, тогда потребуется оперативное вмешательство. Врач проводит аспирацию, в ходе которой содержимое суставной сумки отсасывают и вводят в нее кортикостероиды. Такая мера необходима для снятия воспалительного процесса. Затем пациент продолжает ношение эластичного бинта, чтобы обеспечить обездвиженность и покой ноге.
Для лечения бурсита в сети клиник ЦМРТ применяют следующие методы:
Если не вылечить бурсит локтя, то заболевание перейдет в гнойную форму. Она грозит появлением наружных свищей и подкожных флегмон. Также к серьезным последствиям бурсита врачи относят:
- кальциноз;
- рубцовые спайки;
- инфекционные поражения других органов;
- некроз сумки;
- сепсис.
Для предупреждения развития бурсита следует выполнять ряд простых рекомендаций:
- при высоком риске травмирования носить специальные наколенники;
- регулярно давать нижним конечностям отдыхать;
- постоянно менять вид нагрузок и их интенсивность тренировок;
- сбалансированно питаться;
- принимать витаминные препараты, содержащие витамин D;
- избегать травм;
- своевременно лечить аутоиммунные заболевания;
- после тренировки приложить к ногам лед и придать возвышенное положение.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Бурсит у взрослых: симптомы, причины, лечение
Бурсит — это заболевание, которым называют острое или хроническое воспаление полости синовиальной сумки со скоплением в ней экссудата. При болезни происходит увеличение бурсы (синовиальной сумки), обусловленное увеличением жидкости гнойного или серозного типа.
Синовиальные сумки находятся в месте давления на кость или сустав. Такие полости есть в локтях, на поверхности надколенников, на наружной стороне лодыжек.
АО «Медицина» (клиника академика Ройтберга) в ЦАО Москвы занимается диагностикой и лечением бурсита. Чтобы лучше понимать заболевание и его механизм, необходимо знать его признаки, симптомы и причины.
Симптомы и признаки бурсита
В число основных признаков бурсита входят:
- болезненность, ограничивающая движение;
- округлая припухлость упругого типа в месте воспаления;
- краснота кожи;
- отечность;
- слабость, повышенное потоотделение;
- повышение температуры тела;
- отклонение, колебание отека при надавливании (подтверждает скопление выпота).
При отсутствии должного лечения острая форма бурсита перетекает в хроническую. Симптоматика усиливается. У больного отмечаются:
- гипертермия (может достигать 39-40 градусов Цельсия);
- увеличение отека;
- усиление болей даже в состоянии покоя.
Сложные случаи сопровождаются загноением мягких тканей и флегмоной.
При хроническом пяточном бурсите, бурсите колена, локтя, пальца, тазобедренного сустава припухлость становится мягкой, болезненность при надавливании, краснота кожи и отек исчезают. Движения выполняются без ограничений. При отсутствии лечения возможен рецидив. Тогда в самой сумке сохраняются небольшие остатки поврежденных тканей, которые являются идеальной средой для развития патогенных микроорганизмов и образования нового воспаления.
Причины появления болезни
Бурсит сустава возникает по следующим причинам:
- инфекция (проникновение возбудителя возможно из-за отита, гайморита, бронхита, абсцессов);
- аллергия;
- спортивные и бытовые травмы, повреждения, в результате которых повреждается синовиальная сумка и ее сосуды;
- нарушение кровотока синовиальной сумки;
- рабочая или спортивная деятельность (шахтеры, офисные работники, водители, домохозяйки).
Причины могут скрываться и в других заболеваниях, в ходе которых происходит увеличение патогенных микроорганизмов. Чтобы получить эффективное лечение плечевого бурсита и бурсита колена, необходимо сначала выяснить истинные причины его возникновения.
Факторы риска
Риск появления супрапателлярного бурсита (или других его видов) увеличивается, если на уязвимое место постоянно оказывается нагрузка. Например, колено чаще всего страдает при подъеме тяжести из положения сидя в положение лежа.
Риск гнойного бурсита увеличивается в случае:
- ослабления иммунной защиты;
- чрезмерного увлечения алкогольными напитками;
- сахарного диабета;
- почечных заболеваний;
- глубоких порезов мягких тканей;
- подагры;
- артрита ревматоидного типа;
- размножения золотистого или эпидермального стафилококка.
Осложнения
При своевременной диагностике и лечении бурсита сустава врачи дают благоприятный прогноз. Это заболевание хорошо поддается лечению, поэтому пациент при возникновении острой его формы имеет все шансы полное выздоровление. Для этого необходимо не затягивать, а сразу же обратиться к травматологу-ортопеду. Врачи АО «Медицина» (клиника академика Ройтберга) в Москве ведут прием по адресу: 2-й Тверской-Ямской пер., 10.
Если довести болезнь до запущенной формы, то последствиями этого могут стать:
- присоединение инфекции со скоплением гноя;
- отложение солей в полости синовиальной сумки;
- миозит;
- нарушение функциональности сустава.
Когда нужно записаться и обратиться к врачу
Если у вас появились симптомы коленного бурсита, бурсита локтевого сустава, пальца, плеча, то необходимо сразу же обратиться в клинику. Чем быстрее будет проведена диагностика, тем больше шансов на полное излечение заболевания.
Рекомендуем незамедлительно записаться на прием в случае появления:
- болей в суставах при ходьбе или в покое;
- припухлостей;
- озноба и повышения температуры;
- ограничения подвижности.
Помните, что лечение бурсита сустава — процесс длительный, требующий комплексного подхода. Не рекомендуем использовать советы других пациентов с тематических форумов, так как в каждом случае алгоритм лечения свой. Он зависит от причин появления болезни, стадии его развития и сопутствующих хронических заболеваний.
Подготовка к посещению врача
Если вы заподозрили у себя бурсит плечевого сустава, локтя или колена, пальца, пятки, то необходимо сразу же записаться к врачу. Пройти консультативный прием и диагностику можно в АО «Медицина» (клиника академика Ройтберга). Для этого вам нужно позвонить нам по контактным телефонам, и оформить запись к травматологу-ортопеду.
У нас есть новейшее импортное оборудование, которое гарантирует точность диагностических исследований. Все исследования выполняются быстро, оперативно и профессионально. Это позволяет вовремя определить болезнь, и начать ее лечение.
Своевременные меры — это залог выздоровления, которое непременно произойдет, если вы будете соблюдать рекомендации специалистов.
Диагностика бурсита
При проведении диагностики удается обнаружить следующие болезни:
- бурсит пальца;
- бурсит колена;
- бурсит локтя;
- бурсит пятки;
- бурсит плечевого сустава.
Основой диагноза является проведение осмотра травматологом-ортопедом, общий анализ крови. Для определения типа жидкости и чувствительности бактерий к антибиотикам делают пункцию. Это процедура, при которой место воспаления прокалывают шприцом с острой иглой и берут образец жидкости для проведения анализа. Он необходим для исключения специфических инфекций, образованных гонококками, спирохетами и прочими микроорганизмами.
Вспомогательными методами диагностики бурсита сустава считаются МРТ и рентген. Быстро выполнить эти процедуры можно в нашей клинике, расположенной в центре Москвы недалеко от нескольких станций метро (Маяковская, Белорусская, Тверская, Новослободская). Адрес клиники: 2-й Тверской-Ямской пер 10.
Лечение
Как лечить бурсит суставов? Для терапии требуется комплексный подход с применением:
- компрессов;
- антибиотикотерапии;
- откачивание скопившегося выпота;
- промывания бурсы антисептическими растворами;
- введением кортикостероидов (для устранения воспаления).
В том случае, когда заболевание приобрело запущенную форму, не обойтись без помощи хирургов. Операция бурсита сводится к иссечению сумки. Это выполняется нашими опытными хирургами по плановой очереди в условиях абсолютной стерильности. В большинстве случаев заживление происходит уже через 10 дней. После этого пациент может начинать постепенно возвращаться к привычной жизни уже без боли и неприятных ощущений. В процессе реабилитационного периода рекомендовано воздержаться от физических нагрузок, посещения бассейна, сауны, употребления алкоголя и никотина.
В качестве физиотерапии при бурсите врач назначает:
- электрофорез с гидрокортизоном;
- лазерную терапию;
- магниты.
Пациенту обязательно прописывают покой и обездвиженность сустава, которые обеспечивают специальными ортопедическими конструкциями.
Домашние средства лечения
Для лечения неприятного, нарушающего нашу жизнь острого бурсита используют мази и гели, противовоспалительные препараты.
В случае сильных болей используют анестетики. Для снятия воспаления на ночь и в течение дня делают компрессы с желчью, прикладывая их на пораженное место на час-полтора.
Иногда пациенты применяют капустные листы, которые помогают справиться с болью и остановить воспалительный процесс.
Мифы и опасные заблуждения в лечении бурсита
Нельзя полагаться на самопроизвольное исчезновение болезни. Она довольно коварна, так как в отдельных случаях после острой формы больного перестают тревожить болевые ощущения, отек исчезает. Больной полагает, что бурсит устранен, и можно продолжать жить привычной жизнью. На самом деле, болезнь просто перешла в подострую форму, после которой бурсит станет хроническим. Лечить его будет все сложнее. В большинстве случаев требуется операция.
Поэтому если боли исчезли, а от покраснения не осталось и следа, то не торопитесь радоваться. Они еще могут дать о себе знать, причем с прогрессирующей симптоматикой. Болезнь не появляется из ниоткуда и не исчезает в никуда.
В нашей клинике вы сможете получить помощь в лечении коленного бурсита, пяточного, локтевого и других видов этого неприятного заболевания.
Рекомендуем вам:
- тщательно следить за состоянием своего здоровья;
- ежегодно проходить осмотр врачей;
- употреблять в пищу больше свежих овощей и фруктов;
- следить за собственной гигиеной;
- стараться полностью вылечивать вирусные и простудные заболевания, которые часто дают осложнения, в том числе и на суставы;
- следить за гормональным фоном;
- проверять свой обмен веществ.
Некоторые пациенты боятся обращаться к врачу из-за риска операции. Они полагают, что после этого никогда не смогут чувствовать себя полноценными людьми. На самом деле, хирургическое вмешательство проводят только по явным показаниям. Реабилитация занимает не больше 10 дней. После этого пациенты возвращаются к привычной жизни. При своевременном обращении к врачу удается вылечить воспаление сустава консервативными методами, которые включают в себя мази, гели, физиопроцедуры.
Профилактика
Лечение бурсита — дело сложное и долгое. Чтобы не допустить рецидива, необходимо выполнять общие рекомендации в профилактических целях. Для этого нужно:
- ограничить подъем тяжестей;
- посещать бассейн;
- отказаться от силовых тренировок, посещать спортзал только под контролем тренера с медицинским образованием;
- следить за весом своего тела (каждый килограмм лишнего веса в 10 раз увеличивает нагрузку на опорный сустав);
- регулярно проходить диагностику;
- принимать комплексы витаминов и минералов для укрепления костных тканей;
- повышать иммунитет и сопротивляемость организма.
Как записаться к травматологу-ортопеду?
Лечением бурсита занимается профессиональный специалист — травматолог-ортопед. Выполнить диагностику бурсита, получить консультацию врача в АО «Медицина» (клиника академика Ройтберга) в центре Москвы по адресу: 2-й Тверской-Ямской переулок, 10. От метро Маяковская вам необходимо пройти 5 минут пешком.
Чтобы записаться на первый прием к специалисту, позвоните по телефону +7 (495) 775-73-60. Звонки принимаются круглосуточно.
Также заявку можно оформить через короткую электронную форму на сайте. Не забудьте указать свое имя и контактный номер для связи. Администратор клиники перезвонит вам и запишет вас на ближайшее свободное время.
Бурсит коленного сустава — симптомы и лечение
Дата публикации 9 октября 2019Обновлено 29 апреля 2021
Определение болезни. Причины заболевания
Бурсит коленного сустава — это воспаление синовиальной (суставной) сумки колена, которое проявляется болями в суставе и ограничивает его подвижность, в некоторых случаях вызывает припухлость и покраснение. Протекает в острой или хронической форме.
Краткое содержание статьи — в видео:
Синовиальная сумка (или бурса) — это небольшая полость с жидкостью. Бурсы расположены в местах наибольшего трения различных тканей: сухожилий, мышц и костных выступов. Благодаря нормальному функционированию суставных сумок, трение при движении уменьшается. Стенка бурс двухслойная: наружный слой состоит из плотной соединительной ткани; внутренний называется синовиальной оболочкой, в норме он вырабатывает небольшое количество жидкости. При нарушении работы синовиальных сумок движения сустава невозможны.
Коленный сустав — один из наиболее сложных суставов в теле человека. Он имеет в своём составе большое количество синовиальных сумок:
- наднадколенниковая (супрапателлярная);
- преднадколенниковая (препателлярная);
- поднадколенниковые поверхностная и глубокая (инфрапателярные);
- сумка гусиной лапки (анзериновая);
- сумка медиальной (внутренней) боковой связки;
- сумка латеральной (наружной) боковой связки;
- сумка илиотибиального тракта;
- сумка сухожилия полуперепончатой мышцы (полуперепончатая);
- сумка медиальной (внутренней) головки икроножной мышцы — икроножная сумка;
- сумка подколенной мышцы — подколенная.
Бурсит может возникнуть в любой из этих видов сумок [10].
Причины возникновения бурсита коленного сустава могут быть различными [5]:
- травмы единократные или хроническое микротравмирование при постоянных перегрузках часто вызывают бурсит у спортсменов или у людей, занятых физическим трудом. К однократным травмам можно отнести падение на колено, удары в область коленного сустава, частичные или полные разрывы связочного аппарата и сухожилий коленного сустава. Хроническая перегрузка возможна также при избыточной массе тела и длительном ношении тяжестей.
- микрокристаллические артропатии — ещё одна причина бурсита. Это заболевания суставов, при которых в них откладываются микрокристаллы солей различного состава. К таким болезням относится подагрическая артропатия (отложение в суставах солей мочевой кислоты) и пирофосфатная артропатия (образование в суставах пирофосфата кальция).
- воспалительный артрит различных видов, например ревматоидный артрит (аутоиммунное системное заболевание, вызывающее воспаление в суставах, в том числе в суставной сумке), псориатический артрит, подагрический артрит.
- бактериальная инфекция, вызванная гноеродными микроорганизмами (например Staphylococcus aureus), является ещё одной причиной возникновения бурсита.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы бурсита коленного сустава
У бурсита есть общие симптомы, которые будут проявляться при воспалении любой синовиальной сумки, и есть симптомы, характерные только для воспаления сумки определённой локализации.
К общим проявлениям для бурсита любой локализации относятся [1][5]:
- болевой синдром;
- отёк (припухлость) в области сумки или всего сустава;
- покраснение в области сумки;
- повышение температуры в области воспаления, в некоторых случаях — общее повышение температуры тела;
- ограничение движений в суставе разной степени выраженности, начиная от незначительного ограничения сгибания и разгибания и заканчивая полной невозможностью совершить движения, невозможностью встать на больную ногу;
- симптомы интоксикации (слабость, головные боли, тошнота) появляются при присоединении инфекции и нагноении воспалённой сумки.
Симптомы бурсита коленного сустава могут различаться в зависимости от того, какая именно сумка воспалена.
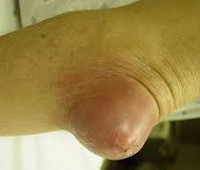
Препателлярный бурсит — боль и отёк развиваются в области преднадколенниковой сумки, то есть перед коленной чашечкой.
Супрапателлярный (наднадколенниковый бурсит) — отёк формируется над коленной чашечкой. Боль ощущается при сгибании и разгибании в суставе. При нарастании воспалительных явлений становится пульсирующей и ощущается как в покое, так и при движениях. В случае присоединения инфекции появляются покраснение области сустава, симптомы интоксикации и лихорадка — температура тела повышается до 38-39 °C и выше.
Инфрапателлярный бурсит — боль и отёк развиваются в проекции поднадколенниковых сумок, приблизительно на уровне бугристости большеберцовой кости и несколько выше. На начальных стадиях процесса ограничения движений в суставе нет, но по мере прогрессирования воспаления усиливается боль и отёчность, появляются ограничения в сгибании и разгибании, отёк, гиперемия, гипертермия, симптомы интоксикации.
Анзериновый бурсит (бурсит «гусиной лапки») — гусиной лапкой называется соединение сухожилий трёх мышц (полусухожильной, тонкой и портняжной) в месте их прекрепления к большеберцовой кости. Все местные проявления (отёк, боль, покраснение, локальное повышение кожной температуры) локализуются в проекции анзериновой сумки.
Бурсит полуперепончатой мышцы — это воспаление сумки, расположенной в зоне прикрепления сухожилия полуперепончатой мышцы к задне-медиальной поверхности большеберцовой кости. То есть вся местная симптоматика будет локализоваться в подколенной области с внутренней стороны. Если бурсит переходит в хроническую форму, то формируется киста Бейкера (грыжа в области колена).
Патогенез бурсита коленного сустава
В основе механизма развития бурсита лежит реакция синовиальной оболочки [1]. Синовиальная оболочка в норме как продуцирует жидкость, так и абсорбирует её. При нарушении баланса продукции и абсорбции происходит накопление избыточной жидкости в полости сумки [5][8]. К нарушению этого баланса могут привести:
- травмы в области синовиальной сумки с повреждениями синовиальной оболочки;
- аутоиммунные процессы — организм начинает воспринимать свои ткани как чужеродные, что приводит к воспалению;
- инфекционные агенты — бактерии и вирусы, которые вызывают воспаление синовиальной оболочки. Инфекционные агенты могут проникать в сумку несколькими путями: извне через повреждённые мягкие ткани или изнутри с током крови (гематогенный путь) и лимфы (лимфогенный путь).
На первых этапах развития бурсита избыточная жидкость (серозный экссудат) прозрачная и однородная. При отсутствии своевременного лечения жидкость в полости синовиальной сумки накапливается, к этому процессу может присоединиться бактериальная инфекция. Основной признак наличия инфекции — нагноение (серозный экссудат становится гнойным). Местно это проявляется нарастанием отёка и болевого синдрома, появляется покраснение кожи, повышается её температура. При прогрессировании гнойного процесса начинают появляться симптомы интоксикации — лихорадка, слабость, недомогание.
В основе патогенеза бурситов при микрокристаллических артропатиях (пирофосфатной, подагрической) лежит отложение солей в виде депозитов в стенке бурсы, что приводит к микротравмам синовиальной оболочки, которая реагирует на повреждение продукцией избыточного количества жидкости и развитием воспаления.
Классификация и стадии развития бурсита коленного сустава
Бурситы, в частности и воспаление синовиальных сумок коленного сустава, классифицируются по ряду признаков [1][2][5][7]:
По клиническому течению: острый, подострый, хронический, рецидивирующий.
По причине возникновения:
- асептический, в том числе и травматический бурсит. Причиной могут быть самые разные факторы, аутоиммунные, дисметаболические, например подагра и другие кристаллические артропатии;
- инфекционный, или септический, бурсит. В зависимости от возбудителя, вызвавшего воспаление, септические бурситы подразделяются на неспецифические (вызваны стафиллококком, стрептококком и другими бактериями) и специфические (туберкулёзные, гонококковые, бруцеллёзные, сифилитические).
По характеру воспаления выделяют серозный бурсит, серозно-фибринозный, гнойный и гнойно-геморрагический.
По расположению воспалённой сумки:
- поверхностный — синовиальная сумка расположена поверхностно, под кожей. К ним относится препателлярный или преднадколенниковый бурсит, поверхностный инфрапателлярный бурсит;
- глубокий (подсухожильный, подмышечный) — синовиальная сумка расположена под достаточно большим слоем мягких тканей. И иногда воспаление такой сумки имитирует патологию сустава, около которого она расположена.
Осложнения бурсита коленного сустава
Осложнения воспалительного процесса синовиальной сумки развиваются при следующих факторах:
- несвоевременное лечение;
- незавершённое лечение или недостаточный объём лечебных мероприятий;
- изменения в иммунной системе (снижение иммунитета, в том числе иммунодефицит различной этиологии, или чрезмерная напряжённость иммунной системы);
- сопутствующая онкологическая патология, химиотерапия или ближайший после химиотерапии период;
- тяжёлые поражения внутренних органов (почек, печени), в том числе и алкогольное поражение;
- сахарный диабет, подагра, ревматоидный артрит, патология щитовидной и паращитовидных желёз.
В случае присоединения бактериальной инфекции и нагноения синовиальной сумки возможно распространение гнойного процесса как на окружающие ткани, так и на сустав. В первом случае формируются абсцессы и флегмоны, во втором развивается гнойный артрит.
Любой гнойный процесс, особенно распространённый, может привести к развитию интоксикации и сепсиса. Сепсис — это крайне тяжёлое состояние с высокой летальностью, которое лечится только в условиях хирургического стационара или в реанимации.
В итоге после перенесённой флегмоны или гнойного артрита возможно ограничение объёма движений в суставе вплоть до полного отсутствия движений.
Ещё один возможный вариант развития событий — это распространение гнойного процесса на кость. В этом случае происходит разрушение костной ткани и развивается остеомиелит. Это состояние в итоге может приводить не только к ограничению движений в суставе, но и к нарушению опорной функции конечности. Пациент не сможет передвигаться без помощи опорных приспособлений, в зависимости от объёма поражения это могут быть трость, костыли, ходунки или коляски.
Диагностика бурсита коленного сустава
Алгоритм диагностики бурситов коленного сустава достаточно чёткий:
- Сбор жалоб и анамнеза.
- Осмотр зоны поражения и противоположного сустава.
- Пальпация (ощупывание), в ходе которой определяются зона наибольшей болезненности, температура кожи в зоне поражения на предмет локальной гипертермии, наличие/отсутствие объёмных образований.
- Тесты для определения объёма движений и выявления наиболее болезненных движений.
- Инструментальная диагностика [8].
В инструментальную диагностику входит:
УЗИ — позволяет оценить структуру околосуставных тканей (сухожилий, связок, мышц) и менисков, наличие или отсутствие избыточной жидкости в полости сустава и околосуставных сумках, определить характер жидкости и её приблизительный объём. Ультразвуковое исследование позволяет с точностью до 100 % определить локализацию, степень выраженности и распространённость бурсита в том числе [4][9].
МРТ — метод визуализации, позволяющий получить целостную картину сустава, детально оценить состояние околосуставных и внутрисуставных структур. Информативный метод, но отличается относительно высокой стоимостью.
Рентгенография или КТ — проводится для оценки состояния костной ткани. Позволяет определить наличие или отсутствие очагов разрушения (деструкции) кости, дегенеративно-дистрофических изменений.
Диагностическая пункция — из суставной сумки извлекается экссудат (воспалительная жидкость), определяется характер и объём жидкости. В дальнейшем он отправляется на лабораторный анализ.
Лабораторная диагностика включает в себя следующие анализы:
- анализ крови на ВИЧ, сифилис, вирусные гепатиты В и С;
- биохимический анализ крови: обязательно определение уровня глюкозы (сахара) в крови, по показаниям проверяется печёночный профиль (АлАТ, АсАТ, билирубин с фракциями, щелочная фосфатаза, ГГТ), мочевина, креатинин;
- при подозрении на аутоиммунную природу заболевания проводятся анализы крови на С-реактивный белок, ревматоидный фактор, АЦЦП;
- иммунологическое обследование (в тяжёлых случаях);
- микроскопический, бактериологический, серологический анализ жидкости, полученной из сустава при пункции [1][2][7].
Лечение бурсита коленного сустава
Методы лечения бурсита делятся на консервативные (медикаментозное, физиотерапевтическое лечение) и хирургические.
Лечение бурсита коленного сустава начинается с обеспечения покоя поражённому суставу: фиксация ортезом или повязкой, устранение нагрузки и полной опоры на ногу.
Далее назначается медикаментозное лечение. Если бурсит неспецифической и неаутоиммунной природы, то врач назначает нестероидные противовоспалительные средства (НПВС) в таблетках или инъекциях, например ибупрофен, мовалис, кеторолак, кетопрофен, препараты группы коксибов.
При наличии у пациента противопоказаний к приёму НПВС назначаются анальгин или парацетамол. При сильно выраженном болевом синдроме и отсутствии эффекта от анальгина и парацетамола назначают трамадол. По показаниям возможно назначение нестероидных противовоспалительных мазей на зону поражения. Если у пациента постоянно повторяющийся бурсит, то возможно местное инъекционное введение глюкокортикостероидных препаратов, например дипроспана.
Назначенное лечение проводится 5-7 дней. При наличии хорошего эффекта в виде уменьшения воспалительной симптоматики к лечению добавляют физиотерапию. Если эффекта от лечения нет или он недостаточный, то препараты заменяют на другие той же группы (НПВС). При присоединении инфекции назначают антибиотики.
При большом количестве жидкости в полости сумки в асептических условиях выполняется пункция — как для удаления экссудата, так и с целью введения противовоспалительного лекарственного средства. При наличии гнойного воспаления выполняется пункция с последующим дренированием полости сумки для обеспечения постоянного оттока отделяемого.
При развитии гнойного процесса, формировании абсцесса или флегмоны назначается хирургическое лечение (бурсэктомию) — гнойник вскрывается под местной или общей анестезией. При отсутствии эффекта прибегают к иссечению поражённой бурсы [6].
При ревматоидной и подагрической природе заболевания проводится лечение основного заболевания и его местных проявлений. Лечение в этом случает назначает врач-ревматолог.
Разница в лечении хронического и острого бурсита заключается в том, что при хроническом бурсите покой и иммобилизация менее целесообразны, но важное значение имеют физиотерапевтические упражнения, направленные на увеличение мобильности сустава.
Прогноз. Профилактика
Прогноз при своевременном адекватном лечении бурсита благоприятный, в большинстве случаев воспалительный процесс сходит на нет. Но при наличии ряда факторов, которые были освещены в разделе «осложнения», возможна хронизация процесса и ограничение объёма движений в суставе вплоть до контрактуры (состояние, при котором нога не может быть полностью согнута или разогнута). В более сложных случаях это может привести к нарушению опорной функции конечности [1].
Профилактика бурсита направлена на устранение возможных причин возникновения заболевания [1][5][7]:
- Устранение хронической перегрузки: поддержание нормальной массы тела, избегание чрезмерных физических нагрузок. Полностью исключать физические нагрузки также не рекомендуется — гиподинамия отрицательно сказывается на здоровье, поэтому важно соблюдать баланс.
- Правильное питание, которое бы не допускало нарушения обмена веществ. При сбоях в обмене веществ могут развиться подагра, кристаллические артропатии, избыточный вес, сахарный диабет, поражения печени и почек.
- При получении травмы с повреждением мягких тканей необходимо своевременно обрабатывать раны.
- При наличии сахарного диабета, ревматоидного артрита, подагры, псориаза необходимо адекватное лечение, так как они могут сопровождаться развитием суставного синдрома и бурсита.
- Своевременное обращение к врачу (ревматологу, терапевту, травматологу) при появлении первых признаков бурсита.
- Bangun H., Aulia F., Arianto A., Nainggolan M. Preparation of mucoadhesive gastroretentive drug delivery system of alginate beads containing turmeric extract and anti-gastric ulcer activity. Asian Journal of Pharmaceutical and Clinical Research. 2019; 12(1):316–320. DOI: 10.22159/ajpcr.2019.v12i1.29715.
- Мустафин Р. И., Протасова А. А., Буховец А. В., Семина И.И. Исследование интерполимерных сочетаний на основе (мет)акрилатов в качестве перспективных носителей в поликомплексных системах для гастроретентивной доставки. Фармация. 2014; 5: 3–5.
- ОФС.1.2.1.1.0003.15 Спектрофотометрия в ультрафиолетовой и видимой областях // Государственная фармакопея, XIII изд.
- https://cmrt.ru/zabolevaniya/sustavov/bursit/.
- https://www.medicina.ru/patsientam/zabolevanija/bursit/.
- https://ProBolezny.ru/bursit-kolennogo-sustava/.
- Baas, «Geschichte d. Medicin».
- Мустафин Р. И., Буховец А. В., Протасова А. А., Шайхрамова Р. Н., Ситенков А. Ю., Семина И. И. Сравнительное исследование поликомплексных систем для гастроретентивной доставки метформина. Разработка и регистрация лекарственных средств. 2015; 1(10): 48–50.
- Moustafine R. I., Bobyleva V. L., Bukhovets A. V., Garipova V. R.,Kabanova T. V., Kemenova V. A., Van den Mooter G. Structural transformations during swelling of polycomplex matrices based on count