Беременность при ревматоидном артрите: особенности и течение
Ревматоидный артрит — опасное заболевание, в исходе которого у 2/3 пациентов регистрируется инвалидность. Можно ли при такой патологии планировать беременность и чего ожидать в процессе вынашивания? Болезнь может ухудшить состояние будущей мамы, поэтому к планированию ребенка стоит подойти со всей ответственностью и принять меры профилактики обострений и осложнений патологии.
У ревматоидного артрита как заболевания отмечают аутоиммунную природу: иммунная система человека воспринимает собственные ткани организма как чужеродные и активно борется с их наличием. Этиология болезни не вполне ясна: исследователи предполагают генетические факторы основной причиной начала ревматоидного артрита, предугадать и предупредить его возникновение довольно сложно.
Ревматоидный артрит распространен в основном среди женщин: мужчины заболевают почти в 5 раз реже. Средний возраст возникновения аутоиммунной патологии — 40 лет, но не так уж нередко начало болезни происходит в детородный период или провоцируется зачатием и вынашиванием ребенка.
Поражение суставной ткани, как правило, выражается следующими признаками:
- скованностью движений в суставах по утрам от 6 недель и более;
- опухание некоторых суставов в течение 4 недель и дольше;
- опухание области запястья, фаланг пальцев рук;
- наличие характерных ревматоидных высыпаний в виде узелков;
- повышенная температура кожи в области пораженных суставов.
Если хотя бы один из признаков присутствует — это повод для обращения к специалисту-ревматологу. Диагноз устанавливают на основе сбора анамнеза, анализа крови и рентгенографического исследования суставов.
Беременность с ревматоидным артритом
Беременность для женщины с ревматоидным артритом — непростое решение. Патология может обостриться, возникнут осложнения, грозящие инвалидностью будущей маме. Решение стоит принимать на основании консультации с врачом, учитывая данные исследований, наличие функциональных нарушений и общее здоровье женщины.
Течение беременности проводят под постоянным контролем ревматолога. В зависимости от стадии и выраженности симптоматики возможно изменение дозировки принимаемых препаратов или их отмена. Так как терапия ревматоидного артрита предписывает некоторые опасные для плода препараты, в период гестации рекомендован ограниченный прием противовоспалительных средств. Поэтому в острой стадии заболевания беременность не рекомендована из-за повышенной опасности для здоровья матери и плода.
Беременность по-разному может влиять на состояние будущей мамы. Часто отмечается стадия ремиссии артрита, вызванная гормональными изменениями гестационного периода: клинические параметры улучшаются, боли и артритные признаки исчезают. Срабатывает тот же механизм, что и при приеме гормональных оральных контрацептивов, которые доказанно улучшают состояние больных. Однако возможны и обострения заболевания с началом поражения тканей сердца, почек, легких.
При обострении ревматоидного артрита отмечается картина ревмокардита:
- повышенный ритм сердцебиения от 100 уд./мин.;
- сердечные шумы;
- ускоренный ритм дыхания;
- пониженное артериальное давление;
- признаки аритмии;
- нарушения кровоснабжения.
При нормальном течении беременности раз в триместр рекомендована госпитализация в целях профилактики и обследования состояния. При обострениях болезни и угрозе самопроизвольного прерывания беременности госпитализация может потребоваться чаще.
При отсутствии поражения тазобедренных суставов и иных противопоказаний роды могут быть естественными. У 4 из 5 беременных в послеродовом периоде отмечается обострение заболевания с тяжелыми проявлениями в первые 3 месяца рецидива.
Так как есть вероятность наследственной передачи предрасположенности к ревматоидному артриту, ребенка после рождения необходимо регулярно консультировать у ревматолога для раннего выявления признаков заболевания и его профилактики.
Профилактика осложнений в период вынашивания
Аутоиммунные заболевания не поддаются профилактике, однако можно принять меры для снижения вероятности обострений болезни. Специалисты предполагают, что исключение аллергенов, на которые выраженно реагирует иммунная система, помогает снижать выраженность симптомов в том числе и во время беременности. Для улучшения общего состояния следует исключать из рациона 1-2 продукта на 7-10 дней и наблюдать за клинической картиной заболевания: вполне вероятно, что реакция иммунитета обостряется при пищевых аллергенах.
В большинстве случаев продуктами-провокаторами обострений выступают цитрусовые, какао-продукты и шоколад, пасленовые (томаты, томатные соусы, картошка, баклажаны), глютен (продукты, содержащие пшеничную муку и крупу), кукуруза, молоко, свиное мясо.
Специалисты на основании исследований рекомендуют больным ревматоидным артритом в качестве меры профилактики обострений питание по средиземноморской диете: фрукты, овощи, богатая жирными кислотами морская рыба, оливковое масло. На таком рационе у многих больных отмечается улучшение состояния.
Уменьшение нагрузки на органы пищеварительной системы, печень, почки особенно важно для будущих мам с данным заболеванием, и это тоже профилактика обострений. Беременность способствует повышению требований ко всем внутренним органам, и следование принципам здорового питания (отказ от жирной, жареной, консервированной пищи, полуфабрикатов) помогает снизить вероятность развития осложнений.
Профилактика обострений также выражается в лечебной физкультуре, умеренной физической активности. Наиболее подходящими видами спорта считаются спортивная ходьба, скандинавская ходьба, плавание. По назначению специалиста беременной женщине может предписываться курс физиопроцедур.
Ревматоидный артрит — опасное и непредсказуемое в появлении заболевание. Сочетание данной болезни и беременности возможно только при неукоснительном соблюдении всех врачебных назначений, вниманию к своему состоянию и мерам профилактики обострений и осложнений как до зачатия, так и после родов.
Ревматоидный артрит у беременных
Симптомы ревматоидного артрита у беременной
Заболевание начинается с общих симптомов:
- повышение температуры тела;
- слабость;
- снижение аппетита;
- потеря веса;
- потливость;
- возможно увеличение лимфатических узлов.
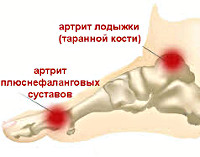
Поражение суставов:
- типично поражение мелких суставов кистей и стоп, при длительно существующем процессе вовлекаются лучезапястные, голеностопные, крупные суставы (локтевые, плечевые, коленные, тазобедренные);
- симметричное поражение (процесс, как правило, захватывает одни и те же суставы на правой и левой кистях и/или стопах);
- боли в суставах, усиливающиеся в покое, во второй половине ночи и ранним утром, ослабевающие после движений;
- утренняя скованность в суставах, длящаяся более часа, ослабевающая после движений;
- отечность, припухлость суставов;
- ограничение объема движения в суставах вплоть до полной неподвижности;
- атрофия мышц (« похудание», западение) — наиболее выражено на кисти в межкостных промежутках, при длительно существующем заболевании возможна атрофия мышц предплечья, бедер, голеней (связано с ограничением подвижности в суставах);
- на поздних стадиях за счет значительного разрушения внутрисуставных элементов и перехода воспаления на околосуставные ткани формируются подвывихи и грубые обезображивающие деформации, обусловливающие потерю функции суставов (пациенты не в состоянии удержать в руках кружку, самостоятельно застегнуть пуговицы, помыться);
- за счет подвывихов в суставах возможно сдавление нервов и артерий, что проявляется болью, онемением, ощущением ползанья мурашек в соответствующих областях.
Поражение легких:
- плеврит — воспаление плевры (двусторонний, сухой или выпотной);
- интерстициальный фиброз легких — воспаление межуточной ткани легких с последующим переходом в фиброз (разрастание грубой волокнистой соединительной ткани, уплотнение легочной ткани с формированием функциональной неполноценности);
- легочная гипертензия — повышение давления в системе легочной артерии (может быть обусловлена как вышеперечисленными поражениями легких, так и непосредственным воспалением легочных сосудов);
- присоединение вторичной инфекции.
Поражение сердца:
- перикардит (воспаление серозной оболочки, окружающей сердце);
- миокардит (воспаление сердечной мышцы);
- эндокардит (воспаление внутренней оболочки сердца);
- васкулит коронарных артерий (воспаление артерий, приносящих кровь к сердцу).
Поражение почек:
- развитие воспалительного процесса с появлением в анализах мочи белка и эритроцитов (клетки крови);
- амилоидоз почек — отложение в почках особого белка амилоида, который возникает при длительно текущем воспалительном процессе в организме с нарушением функции почек и исходом в почечную недостаточность.
Поражение сосудов:
- ранее развитие атеросклероза (отложение в сосудах холестериновых бляшек) и осложнений — инфарктов, инсультов;
- васкулит — воспаление сосудов с нарушением целостности их стенок, что проявляется кровоизлияниями в кожу и слизистые оболочки различных органов с последующей гибелью данного участка.
Ревматоидные узелки:
- являются типичным проявлением ревматоидного артрита, появляются через 3-5 лет от начала заболевания;
- представляют собой подкожные узелковые образования плотной консистенции, безболезненные, не спаянные с окружающими тканями, кожа над ними не изменена;
- располагаются чаще всего в области суставов — на наружной поверхности локтевого сустава, в области ахиллова сухожилия, крестца, пальцев рук.
Формы ревматоидного артрита у беременной
- Ревматоидный артрит серопозитивный: при наличии в крови ревматоидного фактора (особый белок). Установлено, что присутствие в крови ревматоидного фактора обусловливает более агрессивное течение и неблагоприятный прогноз заболевания.
- Ревматоидный артрит серонегативный — при отсутствии в крови ревматоидного фактора.
- Особые формы ревматоидного артрита:
- синдром Фелти — ревматоидный артрит в сочетании с нарушением кроветворения. Нарушается созревание нейтрофилов (клетки, отвечающие за иммунную защиту организма) при усиленном их разрушении в селезенке. Клинически проявляется склонностью к инфекциям, увеличением селезенки, множественным поражением суставов с быстрым вовлечением в процесс внутренних органов;
- синдром Стилла — встречается в детском возрасте. Характеризуется высокой температурой тела, воспалением суставов, пятнистой или узелковоподобной сыпью, отсутствием в крови ревматоидного фактора, увеличением лимфатических узлов и селезенки, быстрым вовлечением в процесс различных внутренних органов.
Существуют три степени активности ревматоидного артрита:
- низкая;
- умеренная;
- высокая.
Их устанавливает врач на основании подсчета болезненных и припухших суставов и данных лабораторных показателей.
Причины ревматоидного артрита у беременной
Причины неизвестны.
Считается, что в основе заболевание лежит генетическая предрасположенность, реализующаяся в болезнь под воздействием факторов внешней среды. В качестве них могут выступать: инфекции, курение, травмы, переохлаждения, стрессовые ситуации и другие факторы.
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика ревматоидного артрита у беременной
Диагноз ревматоидного артрита выставляется на основании типичной клинической картины и обнаружении в крови специфических маркеров заболевания.
- Сбор анамнеза и жалоб заболевания.
- Общий осмотр.
- К лабораторным маркерам относятся:
- ревматоидный фактор (недостоверный показатель, поскольку может обнаруживаться в крови при других заболеваниях и отсутствовать при ревматоидном артрите);
- АЦЦП (антитела к циклицескому цитруллиновому пептиду) — наиболее достоверный маркер ревматоидного артрита.
Американской ассоциацией ревматологов рекомендовано считать диагноз ревматоидного артрита достоверным при наличии 4 из нижеперечисленных критериев, при этом критерии 1-4 должны существовать не менее 1,5 месяца:
- утренняя скованность в суставах не менее 1 часа;
- воспаление не менее 3 суставов;
- воспаление мелких суставов кистей;
- симметричное поражение суставов — одномоментное вовлечение одинаковых суставных зон на обеих половинах тела;
- наличие ревматоидных узелков (представляют собой подкожные узелковые образования плотной консистенции, безболезненные, не спаянные с окружающими тканями, кожа над ними не изменена; располагаются чаще всего в области суставов — на наружной поверхности локтевого сустава, в области ахиллова сухожилия, крестца, пальцев рук);
- наличие в крови ревматоидного фактора.
Необходима консультация акушера-гинеколога.
Возможна также консультация терапевта.
Лечение ревматоидного артрита у беременной
Перед назначением лечения необходима консультация акушера-гинеколога.
- Планировать беременность при ревматоидном артрите необходимо заблаговременно, поскольку ряд препаратов, применяемых в лечении данного заболевания, должен быть отменен за несколько месяцев до зачатия.
- В период беременности пациенткам необходимо находиться под строгим контролем ревматолога.
- Четкой закономерности в течении ревматоидного артрита во время беременности не отмечено. У большинства женщин наблюдается стихание симптомов заболевания во время беременности и их усиление после родов. Однако у меньшинства женщин возможно обострение и в период беременности.
Осложнения и последствия ревматоидного артрита у беременной
- Без лечения заболевание неуклонно прогрессирует, приводя уже через несколько лет к значительному разрушению суставов, грубым деформациям и инвалидности.
- Сдавление нервных стволов и артерий вследствие подвывихов в суставах, в том числе и в суставах позвоночника.
- Вторичный амилоидоз — отложение в различных органах особого белка амилоида, который возникает при длительно текущем в организме воспалительном процессе с нарушением функции соответствующих органов.
- Развитие и быстрое прогрессирование атеросклероза (отложение холестериновых бляшек).
- Остеопороз (снижение минеральной плотности и массы костей) и ассоциированные с ним переломы.
Профилактика ревматоидного артрита у беременной
Профилактика развития ревматоидного артрита не разработана. Основные мероприятия вторичной профилактики должны быть направлены на замедление прогрессирования процесса и предупреждение обострений.
- Избегать факторов, которые могут спровоцировать обострение заболевания (стресс, инфекции, переохлаждение).
- Отказ от курения и употребления алкоголя.
- Сбалансированное питание с высоким содержанием жирных кислот (рыбий жир, оливковое масло), фрукты, овощи.
- Лечебная физкультура 1-2 раза в неделю.
- Постоянный прием базисных противовоспалительных препаратов, назначенных врачом, и регулярное наблюдение у ревматолога.
- Регулярное посещение акушера-гинеколога (1 раз в месяц в 1-м триместре, 1 раз в 2-3 недели во 2-м триместре и 1 раз в 7-10 дней в 3-м триместре).
- Своевременная постановка беременной на учет в женской консультации (до 12 недели беременности).
Экстрагенитальная патология в акушерстве: Ревматоидный артрит
Статьи
Под редакцией Соколовой М.Ю.
Предыдущий раздел | Оглавление | Следующий раздел
Ревматоидный артрит (РА) — хроническое системное соединительнотканное заболевание с прогрессирующим поражением преимущественно периферических (синовиальных) суставов по типу эрозивно-деструктивного полиартрита с быстрым развитием функциональных нарушений в них.
Этиология и патогенез РА.
Этиология РА не установлена, существует множество факторов, которые могут расцениваться как предрасполагающие к РА: половой, возрастной, семейный, эндокринные, метаболические, социально-экономические, инфекционные (стрептококки группы В, микоплазмы и особенно вирус Эпштейна-Барр). В развитии болезни важное значение имеет и генетическая предрасположенность к РА, обусловливающая повышенную частоту заболевания среди родственников больных.
Основой патогенеза РА является нарушение гуморального иммунитета -гиперпродукция аутоантител к различным типам коллагена, в том числе и к тем, которые обнаруживаются в хряще. Особое значение при этом придается наличию ревматоидных факторов, являющихся антителами к Fc-фрагментам IgG, поскольку с их наличием связывается тканевое повреждение при РА.
Наиболее изучены механизмы основного проявления РА — синовита. Гипотетический этиологический фактор повреждает клетки синовиальной оболочки сустава, что приводит к развитию клеточной пролиферации, паннуса, костных эрозий и характерных клинических признаков хронического прогрессирующего артрита.
Патогенез большинства внесуставных (системных) проявлений РА связан с развитием иммунокомплексного васкулита, а также, возможно, с непосредственным повреждением тканей сенсибилизированными лимфоцитами или аутоантителами.
Основу клинической картины РА составляет суставной синдром. Ревматоидный процесс локализуется преимущественно в периферических суставах в виде симметричных артритов конечностей и часто сопровождается поражением околосуставных тканей (связок, сумок и капсулы сустава, сухожилий и мышц). Суставной процесс носит рецидивирующий и прогрессирующий характер. С каждым последующим обострением в процесс вовлекаются новые суставы, вследствие чего один сустав находится в более ранней, а другой — в более поздней стадии поражения. При РА могут поражаться и внутренние органы (легкие, сердце, сосуды, почки, нервная система), а также глаза, кожа и др.
В диагностике РА широкое распространение получили критерии Американской ревматологической ассоциации (пересмотр 1987г.), включающие 7 признаков:
1) утренняя скованность в течение 1 час. в последние 6 нед.;
2) припухлость 3 и более суставов в течение 6 нед.;
3) припухлость запястий, пястно-фаланговых и проксимальных межфаланговых суставов в течение 6 нед. и более;
4) симметричность припухания суставов;
5) наличие подкожных ревматоидных узелков;
6) обнаружение ревматоидного фактора в сыворотке крови;
7) типичные рентгенологические изменения суставов кистей (эрозии, околосуставной остеопороз).
Наличие по крайней мере четырех из семи критериев позволяет диагностировать РА.
Как при большинстве ревматических заболеваниях, РА болеют преимущественно женщины, соотношение больных РА мужчин и женщин составляет 1:3-5 (что меньше, чем при СКВ, где это соотношение составляет 1 : 8-9). Средний возраст начала заболевания для женщин равняется 40,8 года, что является одной из причин меньшей значимости РА в акушерской практике, чем СКВ.
Влияние беременности на ревматоидный артрит
Изучение влияния беременности на РА позволило установить, что беременность у больных РА способствует развитию ремиссии заболевания, которая встречается в 54-95% случаев (в среднем у 77% больных). Клиническое улучшение отмечается уже в течение первых трех месяцев беременности и на протяжении всего гестационного периода. При этом уменьшаются не только явления артритов, боль и скованность в суставах, но и улучшаются другие клинические параметры, отражающие активность заболевания. Улучшение течения заболевания при береременности связывают как с изменением иммунологического статуса, так и с гормональной перестройкой (образованием ряда специфических связанных с беременностью факторов, повышением уровней различных гормонов) в организме беременной.
Отсутствие ремиссии и ухудшение течения РА в гестационном периоде можно ожидать у больных тяжелым вариантом заболевания с выраженными системными проявлениями болезни (поражением легких, почек, сердца и др.). С окончанием беременности у 80% больных в течение первых 3 месяцев наблюдается рецидив РА по активности аналогичный таковому до гестации. Подобная тенденция изменения активности РА прослеживается и при последующих беременностях больной.
Влияние ревматоидного артрита на беременность и плод
У больных РА часто развивается субфертильность, что объясняют, главным образом, самим заболеванием.
Причиной осложненного течения беременности может быть высокая активность РА в течение гестации, потребовавшая «агрессивной» терапии, которая, в свою очередь, может оказывать негативное влияние на развитие гестации и родов. Неблагоприятные исходы беременности могут наблюдаться и у больных РА серопозитивных по антифосфолипидным антителам и/или Ro/Lа-антителам, с которыми (как ранее указывалось) связано формирование вторичного антифосфолипидного синдрома и синдрома Шегрена. Осложнения гестации при этом аналогичны расмотренным у беременных с СКВ (см. выше).
Несомненно однако, что при отсутствии активности РА в течение беременности случаи срочных неосложненных родов с рождением здорового доношенного ребенка часты.
Акушерская и терапевтическая тактика
1. Беременность у женщин больных РА возможна при низкой активности заболевания.
2. Противопоказаниями для беременности при РА являются высокая активность заболевания с системными поражениями (почек, легких, сердца и признаками их функциональной недостаточности), амилоидоз почек. Относительным противопоказанием является асептический некроз головок бедренных костей.
3. Диспансерное наблюдение предусматривает выделение в группу риска беременных с РА и сопутствующим АФС, а также с синдромом Шегрена (последних — из-за повышенного риска неонатальных осложнений). Осмотр беременной с РА ревматологом проводится не реже одного раза в каждом триместре, после родоразрешения и через 2-3 месяца после родоразрешения.
4. При стойкой ремиссии заболевания в период беременености возможно уменьшение дозы принимаемых лекарственных препаратов и их временная отмена до окончания гестации.
5. Сроки госпитализации в родильный дом определяются совместно акушером и терапевтом (ревматологом).
6. Показанием для родоразрешения кесаревым сечением может быть наличие поражения тазобедренных суставов с нарушением их функции.
7. Методом выбора контрацепции у больной РА может быть применение оральных контрацептивов, благодаря установленному факту, что применение женщинами противозачаточных гормональных средств снижает заболеваемость РА в 2 раза, а у больной РА способствует ремиссии заболевания. Для предупреждения беременности возможно использование и механических барьерных, и внутриматочных средств.
СПИСОК ЛИТЕРАТУРЫ
1. Насонов Е.Л. Противовоспалительная терапия ревматических болезней.- М.: М-СИТИ, 1996; 345 стр.
2. Насонов Е.Л., Чичасова Н.В. / / Ревматоидный артрит: терапевтические перспективы.- Врач, 1999; 5:7-10.
3. Решетняк Д.В., Насонов Е.Л. //Новые направления лечения ревматоидного артрита: механизмы действия и клиническая эффективность лефлюномида.- Научно-практическая ревматология, 2001; 5:39-45.
4. Сигидин Я.А., Лукина Г.В. //Ревматоидный артрит- М.; АНКО, 2001; стр.328.
5. Чичасова Н.В., Насонова М.Б., Степанец О.В., Насонов Е.Л. //Современные подходы к оценке активности ревматоидного артрита.- Терапевт. Архив, 2002; 5: 57-60.
6. American College of Rheumatology Ad Hoc Committee on Clinical Guidelines. Guidelines for the management of rheumatoid arthritis. Arthritis Rheum., 1996; 39:713-722.
7. American College of Rheumatology Subcommittee on Rheumatoid Arthritis Guidelines. Guidelines for the Management of Rheumatoid Arthritis. 2002 Up. Arthritis Rheum., 2002; 46:328-346.
8. Amrett F.C., Edworth S.M., Bloch D.A» et al. The American Rheumatism Association 1987 revised criteria for the classification of rheumatoid arthritis
9. Breedveld F.C., Dayer J-M. Leflunomide: mode of action in the treatment of rheumatoid arthritis. Ann. Rheum. Dis., 2000; 59:841-849.
10. Dinarello C.A., Moldawer L.L. Proinflammatory and antiinflammtory cytokines т rheumatoid arthritis. A primer for clinicians. 2nd ed., 2000; Amgen Inc.282 pp.
11. Emery P., Breedveld F.C., Dougados М., Kalden J.R., Schiff M.H., Smolen J.S. Early ref feral ation for newly diagnosed rheumatoid arthritis: evidence based development of a clinical guide. Ann. Rheum. Dis., 2002; 61: 290-297.
12. Emery P, Foster W., Suarez-Almazor M. Rheumatoid arthritis, evidence, com /.
13. Feldman М., Brennan F., Maini R.N. Role of cytokines in rheumatoid arthritis. Annu.Rev.Immunol, 1996; 14:397-440.
14. Felson D.T., Anderson J.J., Boers М., et al. American College of Rheumatology preliminary definition of improvement in rheumatoid arthritis. Arthritis Rheum., 1993; 36:729-740.
15. Felson DT, Anderson J.J, Meenan R.F. Use of short-term efficacy /toxicity trade offs to select second-line drugs in rheumatoid arthritis. A analysis of clinical trials. Arthritis Rheum., 1992;35:1117-25.
16. Fries J.F., Spitz P.W., Young D.Y. The dimensions of health outcomes: the Health Assesment Questionnaire, Disability Pain Scale. J. Rheumatol., 1982; 9:789-793.
17. Harris E, D. Jr. Rheumatoid Arthritis: pathophysiology and implications for therapy. N. Engl. J. Med., 1990; 322:1277-1289.
18. O’Dell J.R. Treating rheumatoid arthritis early: a window of opportunity? Arthritis Rheum., 2002; 46: 283-285.
19. Management of Early Rheumatoid Arthritis. A National Clinical Guideline. Scotish Intercollegiate Guidelines Network.
20. Maetzel A., Wong A., Strand V., et al. Me analysis of treatment termination r. among rheumatoid arthritis patients receiving disease-modifying antirheuma: drugs. Rheumatology, 2000; 39: 975-981.
21. Pinals RS. Drug therapy in Felty’s syndrome. UpTo, 2002; 20:2.
22. Pincus Т., Ferraccioli G., Sokka Т., et al. Evidence from clinical trials and longterm observational studies that disease-modifying anti-rheumatic drugs slow radiographic progression in rheumatoid arthritis: updating a 1983. Rheumatology, 2002;42:1346-1356.
23. Quin MA, Conaghan PC, Emery P. The therapeutic approach of early intervention for rheumatoid arthritisL what is the evidence? Rheumatology, 2001; 40: 1211- 1230.
24. Ritchie D.M., Boyle J.A., Mclnnes J.M., et al. Clinical studies with an articular index for assessment of joint tenderness in patients with rheumatoid arthritis. Q.J.Med., 1968; 37:393-406.
25. Van der Heijde D.M.F.M, van’t Hof M.A., van Riel P.L.C.M, van Leeuwen M.A, vas. Rijswijk M.H, van de Putte L.B.A. Validity of variables and composite indices for measuring disease activity in rheumatoid arthritis. Ann. Rheum. Dis., 1992; 51:177-181.
26. Van Gestel A.M., Prevoo M.L.L, van’t Hof M.A, van Rijswijk M.H, van de Putte L.B., van Riel P.L.C.M. Development and validation of the European League Against Rheumatism response criteria for rheumatoid arthritis. Arthritis Rheum., 1996; 39:34-40.
27. Mandil L.A., Esdaile J.M. Adult Still’s disease. UpTo 2003;ll, No.3
28. Yamaguchi М., Ohta A., Tsunematsu Т., et al. Preliminary criteria for classification of adult Stills disease. J. Rheumatol., 1992;29:424-435.
Предыдущий раздел | Оглавление | Следующий раздел
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
- Sprengel, «Pragmatische Geschichte der Heilkunde».
- Guardia, «La Médecine à travers les âges».
- Daremberg, «Histoire des sciences médicales» (П., 1966).
- https://MedAboutMe.ru/articles/beremennost_pri_revmatoidnom_artrite_osobennosti_i_techenie/.
- https://lookmedbook.ru/disease/revmatoidnyy-artrit/pregnant.
- https://medi.ru/info/3985/.
- Daremberg, «Histoire des sciences médicales» (П., 1966).
- А.В. Ланцова, Е.В. Санарова, Н.А. Оборотова и др. Разработка технологии получения инъекционной лекарственной формы на основе отечественной субстанции производной индолокарбазола ЛХС-1208 // Российский биотерапевтический журнал. 2014. Т. 13. № 3. С. 25-32.