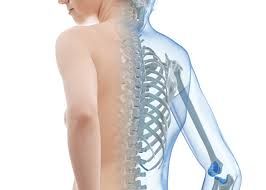
Остеопороз (Vпористая кость») — системное заболевание скелета, характеризующееся снижением костной массы и нарушением микроархитектоники костной ткани, что ведет к увеличению хрупкости кости и повышению риска переломов. Наиболее типичны переломы костей дистального отдела предпечья, проксимального отдела бедра (шейки, чрезвертельной области) и позвоночника (тел позвонков). По социальной значимости остеопороз уступает только сердечно-сосудистым, онкологическим заболеваниям и сахарному диабету, угрожая каждой 2-й женщине и каждому 3-му мужчине старше 50 лет. В возрасте 61-70 лет это заболевание диагностируется у 40-66% женщин, в возрасте 71 -89 лет — у 70-90%. Показатели заболеваемости у мужчин этого возраста ниже. Лечение и реабилитация больных остеопорозом, осложненным переломами костей, связано со значительными материальными затратами. Этиопатогенез Нормальное строение и функционирование костей обусловливается достаточным поступлением в организм целого ряда веществ: кальция, фосфора, магния, цинка, меди, марганца, фтора, витамина D и др. В течение жизни костная ткань постоянно перестраивается при сбалансированности процессов разрушения старой и образования новой кости. Эти явления тесно связаны с кальциево-фосфорным обменом и регулируются сложными процессами в гормональной системе, ведущую роль в функционировании которой играют паратиреоидный гормон околощитовндных желез, кальци- тонин щитовидной железы и витамин D. Последний поступает в организм с пищей, а также образуется в коже под влиянием ультрафиолетовых лучей. С возрастом — после 35-40 лет — начинается физиологическая потеря костной массы, и она прогрессирует при наступлении менопаузы. В связи с профилактикой, ранней диагностикой и последующим лечением остеопороза медсестра должна знать, что существуют следующие группы риска:
Способствуют возникновению остеопороза курение, недостаточные физическая активность (сидячий образ жизни) и поступление кальция с пищей, низкая масса тела (менее 57 кг), избыточное потребление алкоголя и кофе. Аналогичный эффект дает применение ряда лекарственных средств: глюкокортикостероидов (преднизолон и др.), противосудорожных (фенобарбитал) и мочегонных (фуросемид) препаратов, антикоагулянтов (гепарин), антацидов, содержащих алюминий (альмагель и др.), тиреоидных гормонов (тироксин). В пожилом и старческом возрасте преобладает первичный остеопороз (постменопаузальный и сенильный), значительно реже встречается вторичный, обусловленный различными хроническими заболеваниями: эндокринными, ревматическими, желудочно-кишечными, мочевыделительной и кроветворной систем. Постменопаузальный (климактерический) остеопороз развивается у женщин в возрасте 50-70 лет. Основная его причина — «пусковой механизм» — недостаточное образование в организме женских половых гормонов — эстрогенов. Их дефицит инициирует нарушения в гормональной системе, регулирующей кальциево-фосфорный обмен. Процессы разрушения начинают преобладать над процессами образования костной ткани, возникает дефицит витамина D с последующим снижением всасывания кальция в желудочно-кишечном тракте. В итоге уменьшаются костная масса и плотность костей, повышаются их хрупкость и ломкость. Сенильный остеопороз диагностируют в возрасте старше 70 лет, чаще у женщин, чем у мужчин. Факторы, способствующие развитию сенильного остеопороза:
Клиническая картина Остеопороз может длительное время протекать скрыто (бессимптомно) и впервые проявляться переломами костей. Часто единственным его признаком является боль в спине при длительном нахождении в вертикальном положении и при движениях. С течением времени эти боли усиливаются и проходят только в положении лежа. К ним присоединяются непостоянные, летучие, разной интенсивности боли в костях конечностей, усиливающиеся при физических нагрузках и в холодное время года. При прогрессировании заболевания боли в позвоночнике становятся постоянными, появляется неустойчивая, или «утиная», походка, иногда хромота, ограничивается физическая активность (подвижность). Нередко боли приковывают больного к постели, ему требуются постоянная посторонняя помощь и уход. Для постменопаузального остеопороза характерны переломы тел позвонков, ребер и лучевой кости, а для сенильного — трубчатых костей и шейки бедренной кости. Эпизоды острых и достаточно длительных (2-3 недели) болей преимущественно в пояснично-крестцовом отделе позвоночника, нередко обусловленные физической нагрузкой или травмой, обычно свидетельствуют о компрессионных переломах позвонков. Они сопровождаются характерными изменениями внешнего вида пожилых: укорочением позвоночника и деформацией грудной клетки, уменьшением роста, формированием сутулости, «выступающего живота». Г1о мере развития остеопороза уменьшается рост, который у взрослого человека в норме равен размаху рук. Если размах рук больше роста, возможно наличие остеопороза. Сестринская помощь При сборе анамнеза у пациента с подозрением на остеопороз медсестра может использовать опросник Международного фонда остеопороза, помогающий оценить риск возникновения этого заболевания. Пациенту следует задать следующие вопросы:
Дополнительный вопрос для мужчин: 1. Были ли у вас проблемы, связанные с низким уровнем тестостерона (снижение полового влечения, импотенция)? Дополнительные вопросы для женщин:
Положительный ответ на 1 или более вопросов является поводом для обращения к врачу и проведения лабораторно-инструментальных исследований. Дополнительно выясняют особенности питания и содержание в рационе молочных продуктов, характер физической активности, соблюдаются ли правила личной безопасности и безопасность жилища, имеются ли хронические заболевания, способствующие развитию вторичного остеопороза. Больному с диагнозом остеопороза следует задать следующие вопросы: соблюдает ли он диету и водно-солевой режим, достаточны ли физические нагрузки, контролирует ли он рост и массу тела, принимает ли предписанные лекарственные препараты, не занимается ли самолечением? Диагностика При осмотре нередко обнаруживают различной степени выраженности деформацию грудной клетки, обусловленную кифозом или лордозом позвоночника, «старческий горб», низко опущенную реберную дугу и подбородок, укорочение и изменение формы конечностей. Нарушается осанка, появляются сутулость, «поза просителя». Физикальное исследование выявляет болезненность при пальпации или поколачивании по позвоночнику и паравертебральным точкам, по костям конечностей в местах переломов. На основании данных опроса и объективного обследования медсестра формулирует сестринский диагноз (проблемы пациента); наиболее важными при остеопорозе являются:
При планировании ухода медсестра рассказывает пациенту о целесообразности и диагностических возможностях лабораторных и инструментальных исследований, в перечень которых входят: клинический анализ крови; определение содержания общего белка, белковых фракций, холестерина, кальция, фосфора, магния, сахара, креатинина, щелочной фосфатазы в крови, суточной экскреции кальция и фосфора с мочой; общий анализ мочи; флюорография органов грудной клетки; рентгенография костей. Визуальная оценка рентгенограмм позволяет диагностировать остеопороз в далеко зашедших стадиях при утрате 20-30% костной массы, выявлять деформацию и переломы костей. В настоящее время самым надежным методом диатостики признана костная денситометрия (рентгеновская и ультразвуковая). С ее помощью можно оценить плотность и потери костной ткани с точностью до 2-6% на ранних стадиях остеопороза. Аппаратами для денситометрии оснащены центры остеопороза, имеющиеся во многих городах России. В диагностически сложных случаях определяют содержание в крови и моче гормонов половых, щитовидной и паращитовидных желез, витамина D, а также используют радиоизотопные методы (сцинтиграфия скелета) и биопсию костной ткани. Консультации врачей-специалистов (ревматолог, травматолог, гериатр, эндокринолог и др.) проводят по показаниям. Обследование и лечение больных остеопорозом может осуществляться как в стационарах, так и в амбулаторно-поликлинических условиях. Роль медсестры и врача возрастает при оказании медицинской помощи больному в амбулаторных (домашних) условиях. Принципы лечения Основная роль в решении проблем пациента принадлежит лечебному питанию и лекарственной терапии, способствующих нормализации обменных процессов в костной ткани, прекращению или замедлению ее потери, повышению прочности кости, предотвращению переломов, повышению физической активности и улучшению качества жизни. Эффективность лечебных мероприятий во многом зависит от приверженности пациента лечению — длительности и правильности соблюдений рекомендаций врача, касающихся диеты, лекарственной терапии, изменения образа (стиля) жизни. Правильное питание — важнейший фактор предупреждения и комплексного лечения остеопороза. Оно должно удовлетворять энергетические потребности организма, быть разнообразным и сбалансированным по содержанию основных питательных веществ, обеспечивать достаточное поступление в организм кальция, фосфора и некоторых других микроэлементов, витамина D. Суточная потребность человека в кальции зависит от возраста и составляет в среднем 1000 мг/сутки в возрасте 25-65 лет, 1200-1500 мг/сутки — у подростков, молодых людей (в связи с ростом скелета) и лиц старше 65 лет. Она обеспечивается за счет увеличения содержания в рационе богатых кальцием молока и молочных продуктов (сыр, йогурт, творог), рыбы, печени, некоторых овощей (сельдерей, капуста брокколи, соя, фасоль, горох, репа и др.), фруктов (курага, инжир, яблоки, чернослив и др.) и орехов (кунжут, миндаль, грецкие орехи и др.). Необходимая суточная доза кальция содержится в 1 л молока или кисломолочных продуктов, либо в 400-500 г сардин с костями, либо в 200 гтвердого сыра. Молоко и молочные продукты богаты фосфором, а рыба и печень — витамином D, который способствует всасыванию кальция и фосфора в кишечнике. Пищевые продукты, содержащие оксалаты (овощная зелень, чай, шоколад) и большое количество растительной клетчатки (корнеплоды, бахчевые овощи), снижают усвоение кальция. Не стоит перегружать ими пищевой рацион. Не следует злоупотреблять солью, кофе и алкогольными напитками, способствующими выведению кальция из организма. Рекомендуется разумно ограничить употребление блюд из красного мяса (телятина, говядина). Преимущественно у пожилых людей, особенно малообеспеченных, нередко развивается дефицит витамина D. Причинами этого могут быть недостаточное поступление его с пищей (рыба, рыбий жир и печень), снижение всасывания в кишечнике и образования в коже под действием ультрафиолетовых лучей (дефицит инсоляции). В этих случаях по назначению врача пациенты принимают лекарственные препараты витамина D в суточной дозе 800-1000 ME. Напомним, что этот витамин улучшает усвоение кальция из пищи и стимулирует восстановление костной ткани; его применение способствует снижению частоты переломов шейки бедра у женщин. При недостаточном содержании кальция в рационе, обусловленном индивидуальной непереносимостью молочных продуктов или нежеланием их использовать, для предупреждения развития остеопороза или его прогрессирования дополнительно применяют лекарственные препараты кальция. Медикаментозное лечение остеопороза — достаточно сложная и ответственная проблема, относящаяся к компетенции врача. В зависимости от вида и выраженности остеопороза, пола и возраста человека, наличия переломов и сопутствующих хронических заболеваний решают вопросы, касающиеся выбора лекарственных препаратов и длительности их использования. Компоненты патогенетической терапии, направленной на приостановление прогрессирования остеопороза и предупреждение переломов костей:
С целью обеспечения адекватного поступления кальция в организм и эффективного его всасывания в желудочно-кишечном тракте рекомендуют комбинированные препараты с высоким содержанием элементарного кальция и витамина D3 (Кальций-03 Никомед, Кальций-Оэ Никомед форте, Витрум Кальциум+Эз и др.). Доказана эффективность сочетанного применения препаратов кальция (витакальцин, карбонат, цитрат, трифосфат кальция и др.) и витамина D (холекальциферол, эргокальциферол). В процессе ухода за больным медсестра старается снять его страх и беспокойство, обусловленные недостатком информации, объяснить, в чем суть заболевания, рассказывает о методах его профилактики и лечения. Она способствует созданию спокойной и доброжелательной атмосферы в окружении пациента (в палате и в домашних условиях), контролирует характер и режим питания (соблюдение диеты), применение назначенных врачом медикаментозных средств, выявляет их отрицательные реакции, следит за динамикой клинических проявлений остеопороза и своевременно информирует об этом врача. Обязанность медсестры — рекомендовать пациенту меры, касающиеся изменения образа жизни, соблюдения мер личной безопасности пожилого человека и безопасности его жилища, предупреждения падений и переломов костей. Она должна заподозрить или диагностировать перелом, оказать доврачебную медицинскую помощь. Профилактика Первичная профилактика остеопороза включает в себя пропаганду и организацию здорового образа жизни: правильное питание с достаточным содержанием кальция и витамина D: разумные физические нагрузки и упражнения, укрепляющие костную мускулатуру, развивающие гибкость и увеличивающие способность сохранять равновесие; исключение вредных привычек (курение, злоупотребление алкоголем и кофе). Полезны прогулки на свежем воздухе, особенно в солнечную погоду (под влиянием солнечного света в коже образуется витамин D). По показаниям используется длительная заместительная терапия женскими половыми гормонами (эстрогенами), рекомендуемая, как правило, женщинам старше 45-50 лет. Немаловажная составная часть профилактических мероприятий — просвещение, обучение пациентов и членов их семей (сообщение сведений о факторах риска, способах выявления, профилактики и экономически выгодного лечения остеопороза). Вторичная профилактика направлена на предотвращение прогрессирования остеопороза, падений и переломов костей. С этой целью используют лекарственные препараты с высоким содержанием элементарного кальция и витамина D, при умеренно выраженном и тяжелом остеопорозе — длительное медикаментозное лечение с применением женских половых гормонов, биофосфонатов, гормонов щитовидной железы (кальцитонинов). Ограничивают или исключают применение некоторых лекарств, способствующих потере костной массы (кортикостероиды и др.). Мероприятия, направленные на предупреждение падений у пожилых:
|

Остеопороз является метаболическим заболеванием скелета, при котором кости теряют свою прочность. По данным Всемирной организации здравоохранения, остеопороз является очень распространенным заболеванием нашего времени, им страдает приблизительно каждая четвертая женщина старше 50 лет. Частота остеопороза превышает частоту рака молочной железы, инсульта и инфаркта. Наиболее часто заболевание наблюдается среди людей зрелого и пожилого возраста. Известно, что после 40 лет плотность костной ткани начинает снижаться практически у всех людей, однако некоторые факторы способствуют критическому ускорению этого процесса. Медики различают следующие виды болезни: постменопаузальный — поражающий женщин, организм которых из-за менопаузы вырабатывает недостаточно эстрогенов; ювенильный — поражающий детей обоих полов в возрасте от 8 до 14 лет; идиопатический — невыясненного генеза, более характерный для взрослых мужчин, но иногда встречающийся у женщин; сенильный остеопороз — развивающийся у людей пожилого возраста и престарелых, вне зависимости от пола.
Симптомы остеопороза
Заболевание часто выявляется на поздних стадиях, когда имеется уже выраженное снижение плотности костной ткани. Остеопороз не вызывает никаких болевых ощущений до тех пор, пока пациент не получит перелом. Не зря заболевание называют «немой эпидемией». Именно поэтому важно обращать внимание на такие признаки развития заболевания, как снижение высоты роста на несколько сантиметров, изменение осанки (формирование грудного кифоза «горба»). Чрезвычайно опасны компрессионные переломы позвоночника. Кроме того, при малейшем падении вероятны переломы лучевой кости руки и шейки бедра. Переломы при остеопорозе крайне медленно и сложно срастаются, что также является характерной особенностью заболевания. Длительное лечение переломов провоцирует снижение подвижности и дальнейшее ухудшение и состояния больного.
Подозревать заболевание можно при болях в поясничной и грудной областях спины, сутулости, болях в позвоночнике и его деформациях. Распространенные жалобы и симптомы при остеопорозе: острая или хроническая боль в спине, уменьшение роста, грудной кифоз (патологический изгиб позвоночника в грудном отделе — «горб»), ощущение изжоги, нарушение стула, а именно частый стул, боль в грудной клетке, ограничение вдоха, чувство нехватки воздуха, выпячивание живота.
Диагностика
Для диагностики остеопороза используется рентгенологический метод исследования. Коварство болезни в том, что больной узнает о своем заболевании, когда необратимо потеряно более 30% костной массы. Измерить эквивалент костной ткани — минеральную плотность костной ткани позволяют это рентгеновские денситометры, они дают возможность выявить уже от 2 до 5% потери костной массы. Данный метод основан на использовании рентгенологического излучения, которое задерживается в тканях с плотной минерализованной структурой. Анализ может использоваться как для осмотра поясничного и бедренного отдела, так и для конечностей: кистей и стоп. Такое исследование обладает высокой точностью и дает возможность визуализации костной структуры. Оно позволяет выявить потерю костной массы на ранней стадии. Доза облучения, которую получает в данном случае организм, невысока, но является опасной для беременных, поскольку лучи могут повлиять на нормальное развитие плода.
Сегодня денситометры имеют многие лечебно-профилактические учреждения, а также Центры здоровья, организованные в последние годы в рамках модернизации здравоохранения во многих городах и районах края. В них обследование можно получить бесплатно, в удобное для пациента время. Кроме прочего рекомендуется лабораторно оценить функцию почек и печени. Иногда может потребоваться эндоскопическое исследование ЖКТ с малоинвазивной и безболезненной для пациента биопсией слизистой оболочки желудка и двенадцатиперстной кишки для уточнения изменений в этих отделах. Зачастую, приходится уточнять лабораторные показатели, отражающие функцию эндокринных желез. Функциональное состояние этих органов способно существенно повлиять на костную ткань.
В специализированных учреждениях нашли применение методы определения биохимических маркеров костного метаболизма. Показателем костеобразования считают уровень остеокальцина и костного изофермента щелочной фосфатазы, показателем же костной резорбции — содержание в моче пиридинолина и некоторых пептидов. Однако необходимо подчеркнуть, что любые диагностические методы, в том числе и использование маркеров костного метаболизма при остеопорозе, не позволяют надежно спрогнозировать переломы позвонков или других костных структур.
Профилактика и лечение остеопороза
Факторов риска достаточно много, и некоторые из них не поддаются влиянию — это возраст старше 65 лет, женский пол, менопауза, особенно наступившая ранее 45 лет (в т.ч. и послеоперационная), переломы у пациента в прошлом и переломы шейки бедра у близких родственников (мать, отец, сестры, братья), длительный прием глюкокортикоидов и продолжительная иммобилизация. Влияют на риск развития остеопороза также заболевания кишечника, печени, хроническая почечная недостаточность, болезнь Грейвса, болезнь или синдром Кушинга, заболевание паращитовидных желез, состояние после трансплантации органов.
Многолетний опыт лечения остеопороза показывает, что ни один из существующих в настоящее время лекарственных препаратов не может надежно восстановить количество и качество костной ткани. Главное в предупреждении развития остеопороза — ранняя диагностика и разработка мер профилактики.
Основные направления профилактики остеопороза:
Пациентам рекомендована физкультура, а именно гимнастика, легкие кардионагрузки, плавание. В качестве диеты рекомендовано употребление пищи с высоким содержанием белка, кальция и витамина Д (молочные продукты) и относительно низким содержанием фосфатов, поваренной соли и клетчатки. Следует оградить себя от факторов риска остеопороза — курения, избыточного приема алкоголя, кофеина (более 4 чашек в день), тяжелых физических нагрузок. Чтобы снизить риск переломов необходимо провести коррекцию нарушений зрения, по возможности исключить прием снотворных и седативных лекарственных средств.
Все препараты, используемые для медикаментозной терапии, можно разделить на вещества, подавляющие костную резорбцию, и анаболические препараты, которые усиливают синтез костной ткани. Дополнительно в схему терапии часто входит комбинация препаратов кальция и витамина D. Хирургическое лечение применяют при осложнениях остеопороза — различных переломах костей.
В целях профилактики заболевания обязательно проведение денситометрии всем женщинам старше 40 лет, мужчинам старше 55 лет, пациентам с болью в спине, мышечных болях, при заболевании суставов, при факторах риска падений: нарушении походки, головокружении, мышечной слабости, при подготовке к стоматологической и ортопедической помощи (перед протезированием и имплантацией), парадонтите (поражении десен), женщинам любого возраста после операции удаления яичников, при заболевании почек, печени, желудочно-кишечного тракта, сердечно-сосудистых и эндокринологических заболеваниях.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Доклиническое изучение противоопухолевой активности производного индолокарбазола ЛХС-1208 // Российский биотерапевтический журнал. 2014. № 1. С. 129.
- ОФС.1.2.1.2.0003.15 Тонкослойная хроматография // Государственная фармакопея, XIII изд.
- М.П. Киселева, З.С. Шпрах, Л.М. Борисова и др. Доклиническое изучение противоопухолевой активности производного N-гликозида индолокарбазола ЛХС-1208. Сообщение I // Российский биотерапевтический журнал. 2015. № 2. С. 71-77.
- https://studme.org/149639/meditsina/osteoporoz.
- https://nfapteka.ru/pgt-ukholovo/stati/osteoporoz.html.
- Guardia, «La Médecine à travers les âges».