Рентгенограмма, МРТ при остеоартрозе коленного суставаа) Терминология: 1. Аббревиатура: • Остеоартроз (ОА) 2. Синоним: • Дегенеративное заболевание суставов 3. Определения: • Вторичный артроз, развивающийся на фоне дегенерации хряща: о Является результатом дисбаланса между биосинтезом и дегенерацией составляющих хрящевой ткани; дегенеративные процессы опережают восстановительные о Характеризуется продуктивными рентгенографическими изменениями в сочетании с болевым синдромом о Утрата хряща случается несколькими годами ранее рентгенографических изменений, характерных для ОА; в будущем определение заболевания может изменяться б) Визуализация: 1. Общая характеристика: • Лучший диагностический критерий: о Рентгенография: сужение суставного пространства + остеофиты о МРТ: очаговые или диффузные дефекты хряща ± остеофиты
(Справа) Рентгенография в ПЗ проекции: пример раннею ОА, характеризующегося исключительно формированием остеофитов. При рентгенографии, выполненной с осевой нагрузкой, признаки нарушения соосности и утраты хряща не определяются. Остеофиты визуализируются только в области межмыщелковго возвышения большеберцовой кости. (Справа) МРТ, аксиальная проекция, режим протонной плотности: полнослойный дефект хряща с вовлечением обеих фасеток надколенника у этого же пациента. Такая картина тяжелого поражения может не соответствовать результатам менее информативной рентгенографии. (Справа) МРТ, сагиттальная проекция, режим протонной плотности с подавлением сигнала от жира: еще одно свободное тело у этого же пациента. Визуализируется субхондральный остеофит с дефектом хряща. Стабилизирующие структуры не изменены. Ранний ОА характеризуется наличием свободных тел, а также субхондральных остеофитов с ассоциированными дефектами хряща. При рентгенографии эти признаки не определяются, поэтому МРТ, в данном случае, более информативна. 2. Рентгенография при остеоартрозе коленного сустава: • Сужение суставного пространства: о Часто оценивается в передне-задней и заднепередней проекциях в положении сгибания 15° (проекция вырезки), в обоих случаях с осевой нагрузкой: — Медиальный отдел часто вовлекается в первую очередь и поражается наиболее значительно: Первичное поражение латерального отдела не является редким, поэтому не должно отклонять диагноз — При нарушении скольжения надколенника, в наибольшей степени поражению подвержен бедренно-надколенниковый отдел сустава • Остеофитоз: о Наиболее часто встречаются краевые остеофиты и остеофиты в области межмыщелкового возвышения большеберцовой кости о Субхондральные (нагружаемая поверхность) остеофиты встречаются реже, однако более симптоматичны и ассоциируются с повреждением хряща • Субхондральные кисты • Нарушение соосности: о Варусная деформация (угол сустава открыт кнаружи) встречается наиболее часто; связана с утратой хряща в медиальном отделе сустава о Вальгусная деформация (угол сустава открыт кнутри) встречается реже, связана с утратой хряща в латеральном отделе сустава о Подвывих надколенника, обычно кнаружи, связан с аномалией скольжения • Нормальная плотность костной ткани • Хондрокальциноз, особенно гиалинового хряща, может наблюдаться в конечной стадии ОА
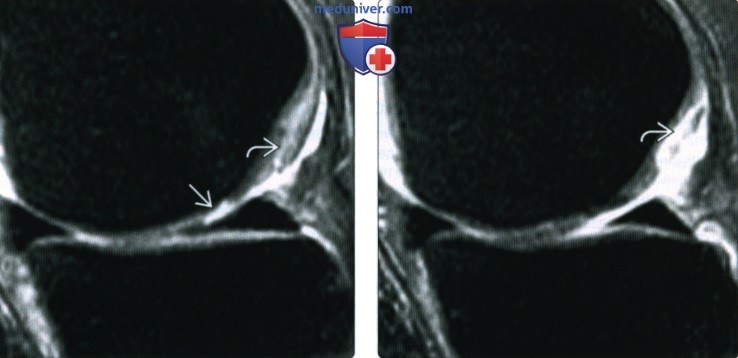
(Справа) МРТ, сагиттальная проекция, режим Т2 с подавлением сигнала от жира: срез выполнен несколько медиальнее субхондрального остеофита, однако здесь определяется обширный дефект хряща нагружаемой зоны медиального мыщелка бедренной кости, наряду с признаками расслоения. Сигнал от субхондральных остеофитов достоверно ассоциируется с повреждением хряща. (Справа) Артроскопическая фотография, этот же пациент: определяется обширный полнослойный дефект в области блока. (Справа) МРТ, аксиальная проекция, режим Т2 с подавлением сигнала от жира: сигнал повышенной интенсивности и неполный дефект хряща преимущественно латеральной фасетки надколенника, который особенно хорошо визуализируется на фоне выпота. Также определяется отек подлежащего костного мозга. Повреждение хряща соответствует 2-3 степени. 3. МРТ при остеоартрозе коленного сустава: • Режим Т1: о Особенно информативен для выявления остеофитоза: — Необходим поиск признаков субхондральных остеофитов; они приводят к большим повреждениям хряща, чем краевые остеофиты • Последовательности, чувствительные к жидкости: о Хрящ: множество специальных последовательностей: — Состояние хряща обычно адекватно оценивается при использовании рутинных режимов протонной плотности и Т2 с подавлением сигнала от жира о Отек костного мозга (гиперинтенсивный сигнал): предполагается наличие взаимосвязи с болевым синдромом: — Обращайте внимание на увеличивающееся число и размер очагов поражения, однако здесь нет прямой связи с болевым синдромом — Прогрессивный отек костного мозга ассоциируется с высоким риском утраты хряща в этой области о Мениски: — Разрыв или дегенерация менисков наилучшим образом визуализируется в режиме протонной плотности: Высокая корреляция с повреждением хряща, либо с его фокальным или диффузным истончением — Экструзия мениска часто наблюдается в развернутой стадии ОА и сочетается с рентгенографическим сужением суставного пространства о Повреждение связок: — Обращайте внимание на признаки недостаточности крестообразных или медиальных/латеральных поддерживающих структур — Нестабильность → механическая травма хряща о Имеется взаимосвязь между утолщенной складкой и повреждением хряща о Субхондральные кисты: распространенность при ОА 45%: — Кисты, сообщающиеся с сопряженным дефектом хряща: Распространенность при тяжелом ОА 33% — Не сообщающиеся кисты межмыщелкового возвышения большеберцовой кости: Распространенность при тяжелом ОА 38,5% Вероятно вторичны, формируются в ответ на повторные стрессовые нагрузки со стороны крестообразных связок 4. Рекомендации по визуализации: • Лучшие средства визуализации: о Рентгенография выполняется при ОА от легкого до умеренного о Для раннего обнаружения дегенерации хряща до появления остеофитов выполняется МР-артрография в) Дифференциальная диагностика: 1. Пирофосфатная артропатия: • Хондрокальзциноз (также может иметь место при ОА) • Преимущественное поражение бедренно-надколенникового сустава (при отсутствии аномалии скольжения)
г) Патология. Общая характеристика: • Этиология: о Травма: — Остается неясным способствует ли повторяющаяся травматизация развитию ОА коленного сустава: Исследования показывают тенденцию быстрого восстановления объема хряща и менисков в течение 1 часа после 20 км дистанции (восстановление менисков относительно хряща запаздывает) Было показано, что бег на длинные дистанции не способствует необратимому повреждению хряща без значительного предшествующего повреждения — Прямая травма может приводить к образованию очагового дефекта хряща или его расслоению — Нестабильность связок или разрывы менисков: Хроническая нестабильность в результате разрыва крестообразных или медиальных/латеральных поддерживающих структур → механическая травма → ОА ОА часто развивается через 10-20 лет после разрыва передней крестообразной связки или менисков Изолированный разрыв заднего корня медиального мениска ассоциируется с прогрессирующей утратой хряща в медиальном большеберцово-бедренном сочленении о Нормальное старение хряща: — ↓ количество хондроцитов, ↓ протеогликаны → ↑ хрупкость коллагенового матрикса — ↑ фактор некроза опухоли и интерлейкин при ОА: Увеличение количества деструктивных ферментов о Морфологические изменения: — Аномалия скольжения надколенника → ОА бедренно-надколенникового сочленения — Метафизарная или эпифизарная дисплазия → ранний ОА о Мутации гена хрящевого коллагена типа II: — Синдромы, характеризующиеся преждевременным развитием ОА — Низкий уровень эстрогенов ассоциируется с повышенным риском развития ОА: Макроскопические и хирургические особенности • Богатая иннервация кости может служить причиной болевого синдрома
(Справа) МРТ, сагиттальная проекция, режим Т2 с подавлением сигнала от жира, этот же пациент: обширное расслоение хряща мыщелка бедренной кости определяется гораздо лучше. Рентгенография не выявила изменений у этого пациента, у которого, вне всякого сомнения, имеется остеоартроз. (Справа) МРТ, сагиттальная проекция, режим Т2: более отчетливый остеохондральный дефект большеберцовой кости, отграниченный жидкостью у этого же пациента. Такой обширный дефект является фактором риска развития раннего ОА у этого молодого пациента. Принимайте во внимание, что разрывы менисков часто ассоциируются с дефектами сопряженного хряща, которые следует скрупулезно анализировать. (Справа) Рентгенография в боковой проекции: клиновидная остеотомия у этого же пациента с фиксацией пластиной/ винтами. Такая процедура выполняется пациентам сравнительно молодого возраста с ОА одного отдела в надежде, что восстановление осевой нагрузки в этом отделе сохранит движения и позволит индуцировать фиброзно-хрящевое восстановление. д) Клинические особенности: 1. Проявления: • Типичные признаки/симптомы: о Боль при движениях, отсутствие боли в покое о Крепитация, блокирование о Варусная или вальгусная деформация 2. Демография: • Эпидемиология: о 25% взрослых в возрасте старше 55 лет часто испытывают боль в коленных суставах: — Половина из них имеют рентгенографические признаки ОА; у других признаки могут обнаруживаться только при MPT о Фрамингемское исследование: симптоматический ОА коленного сустава имеется у 6,1% взрослых старше 30 лет: — Случайные находки со стороны менисков при МРТ часто обнаруживаются в общей популяции и количество их увеличивается с возрастом 3. Течение и прогноз: • Боль в коленных суставах встречается часто; определить у кого из пациентов разовьется ОА с функциональными нарушениями нелегко: о Результат заболевания находится в обоснованной взаимосвязи с исходными факторами: индексом массы тела, выраженностью болевого синдрома, эмоциональным фоном о Анамнез заболевания, физикальное исследование и выраженность рентгенографических признаков ОА имеют ограниченную прогностическую ценность 4. Лечение: • НПВП и физиотерапия • Введение глюкокортикоидов внутрь сустава • Введение препаратов гиалуроновой кислоты внутрь сустава: о Ряд исследований свидетельствуют о хорошем клиническом ответе на плацебо для коленного сустава (не для других суставов) • Методы локального восстановления хряща: о Микропереломы: рассверливание хряща с целью активации образования фиброзного хряща о Пересадка аутогенных хондроцитов: хондроциты выращиваются в лаборатории и вводятся в область дефекта под периостальную заплатку о Пересадка аутогенных остеохондральных тарансплантатов: трансплантация костно-хрящевых вставок, взятых, как правило, из области блока о Пересадка трупных остеохондральных трансплантатов • Перераспределение осевой нагрузки: о Высокая остеотомия большеберцовой кости, выполненная при варусной или вальгусной деформации, позволяет перераспределить осевую нагрузку на латеральный или медиальный отделы сустава, соответственно • Тотальное эндопротезирование коленного сустава е) Диагностическая памятка: 1. Советы по интерпретации изображений: • При МРТ следует подразумевать наличие ранних признаков повреждения хряща: о При разрыве мениска осуществляйте поиск признаков повреждения сопряженного хряща о Отек костного мозга без травматического воздействия часто свидетельствует о повреждении хряща 2. Следует учесть: • Характеризуйте тип хондрального повреждения: о Диффузное, фокальное, расслоение • Обращайте внимание на субхондральные остеофиты ж) Список использованной литературы: 1. Allzai Н et al: Cartilage lesion score: comparison of a quantitative assessment score with established semiquantitative MR scoring systems. Radiology. 271 (2):479-87, 2014 2. Guermazi A et al: l posterior meniscal root tears are associated with development or worsening of l tibiofemoral cartilage damage: the multicenter osteoarthritis study. Radiology. 268(3):814-21, 2013 3. Kijowski R et al: Evaluation of the articular cartilage of the knee joint: value of adding a T2 mapping sequence to a routine MR imaging protocol. Radiology. 267(21:503-13, 2013 — Также рекомендуем «Анкилозирующий спондилит — лучевая диагностика» Редактор: Искандер Милевски. Дата публикации: 14.4.2021 |
Основы. КСС. Коленный сустав. Травма. Патология. +
Степанченко А.П.
Научно-практический центр медицинской радиологии Комитета здравоохранения г. Москвы
В связи с бурным развитием в последние годы современных средств медицинской визуализации — магнитно-резонансной томографии (МРТ), рентгеновской компьютерной томографии и расширением возможностей ультразвуковой диагностики — роль классической рентгенологии в диагностике травматических повреждений суставов, в частности коленного, иногда незаслуженно недооценивается.
В то же время рентгенография остается наиболее распространённым объективным методом диагностики и контроля эффективности лечения повреждений коленного сустава. Принято считать, что при травмах коленного сустава чувствительность рентгенографии не превышает 5 — 7%, поскольку она позволяет диагностировать только костные изменения.
Однако, анатомические и биомеханические особенности коленного сустава изначально предопределяют значительно более частые повреждения не костных структур, а связочно-менискового комплекса (СМК). Поэтому, высокий процент первичных диагностических ошибок при повреждениях СМК объясняется тем, что при анализе рентгенограмм основное внимание уделяется только наличию или отсутствию костных изменений. В результате, как свидетельствуют наши наблюдения, среднее время от момента получения травмы (и, соответственно, проведения первичной рентгенографии) до установления правильного диагноза составляет 6 месяцев и более. Вместе с тем, существуют многочисленные функциональные пробы и укладки при рентгенографии коленного сустава, которые позволяют анализировать и на основании определённых признаков предполагать с большой долей вероятности наличие повреждений СМК. С учетом выявленных изменений обследование при необходимости может быть дополнено более сложными методами лучевой визуализации.
Излагаемое ниже основано на опыте сопоставления рентгенограмм 150 больных с травмой коленного сустава без явных изменений костных структур в сопоставлении с данными КТ и МРТ этих же больных, а в 57 случаях — и артроскопии. Дополнительные исследования были выполнены этим пациентам после рентгенографии ввиду сохранения болевого синдрома и наличия клинических признаков повреждения внутренних структур сустава, но, как правило, в отдаленные сроки после травмы.
Стандартные проекции, применяемые при рентгенографии коленного сустава — прямая (передне-задняя) и боковая (рис.1). По мере необходимости их дополняют правой или левой косой, а также аксиальной проекциями. Основным правилом при рентгенологическом исследовании коленного сустава является полипозиционность.
Рисунок 1. Проекции, применяемые при рентгенографии коленного сустава.
Схема к рисунку 1.
1. Латеральный мыщелок бедренной кости.
2. Медиальный мыщелок бедренной кости.
3. Межмыщелковая ямка.
4. Основание надколенника.
5. Верхушка надколенника.
6. Латеральный надмыщелок бедренной кости.
7. Медиальный надмыщелок бедренной кости.
8. Латеральный мыщелок большеберцовой кости.
9. Медиальный мыщелок большеберцовой кости.
10. Межмыщелковое возвышение.
11. Головка малоберцовой кости.
12. «Пятно» Людлофа.
13. Рентгеновская суставная щель большеберцово-малоберцового сустава.
14. Суставная поверхность (трохлея) головки бедренной кости.
15. Суставная поверхность надколенника .
Эффективность рентгенодиагностики повреждений коленного сустава напрямик зависит от качества рентгенограмм, критериями которого являются:
- в прямой проекции:
- симметричность аксиальных сторон обоих мыщелков бедренной кости;
- расположение межмыщелковых возвышений по центру межмыщелковой ямки;
- частичная маскировка головки малоберцовой кости метаэпифизом большеберцовой кости (примерно на 1/3 своего поперечного размера);
- наложение контуров надколенника на центральную область метаэпифиза бедренной кости;
- в боковой проекции:
- возможность просмотра надколенно-бедренного сустава и бугристости большеберцовой кости.
На рентгенограммах между суставными поверхностями костей видна так называемая рентгеновская суставная щель. Рентгеновской она называется потому, что, будучи заполненной хрящом и прослойкой синовиальной жидкости, которые не дают изображения на рентгенограммах, она имеет вид более прозрачной полосы между суставными поверхностями.
В прямой проекции внутренний и наружный контуры рентгеновской суставной щели имеют различную кривизну и ориентацию, вследствие чего они не могут быть получены как идеальная единая линия на одном и том же снимке. Внутренняя ее часть лучше видна, когда центральный рентгеновский луч перпендикулярен поверхности стола, а наружная — при каудо-краниальном смещении луча на 5 — 7°. Компромисс достигается в зависимости от зоны интереса. Ось ротации колена проходит через внутреннюю часть сустава, поэтому данная зона чаще подвергается изменениям по сравнению с наружной. Следовательно, при производстве прямого снимка колена, предпочтительной считается укладка, когда сустав находится в состоянии максимального разгибания с перпендикулярным направлением центрального луча к объекту исследования и центрацией его на срединную точку колена, несколько смещённую кнутри.
Снимок, выполненный в положении максимального разгибания колена, является стандартным для передне-задней проекции. Он позволяет исследовать переднюю часть суставной щели.
Прямые снимки, выполненный при сгибании колена на 30° — укладка Шусса или на 45° — укладка Фика (рис.2), производятся для оценки состояния задних отделов суставной щели, на уровне которой чаще всего и обнаруживаются повреждения субхондральных отделов костей (остеонекрозы) и хрящевых структур (остеохондриты).
Рисунок 2. Прямой снимок коленного сустава при укладке Шусса.
Эти укладки полезны для изучения межмыщелкового пространства, которое в этом положении оказывается максимально доступным обзору. Они позволяют выявлять свободные инородные тела в полости сустава, образуемые в результате повреждения суставных хрящей.
Прямой снимок коленного сустава может производиться как в положении лёжа, так и стоя. Когда суставная патология имеет механическую природу и предполагается повреждение связочного аппарата — предпочтительно производить рентгенографию стоя, как при нагрузке, так и в расслабленном состоянии, для исследования суставной щели и оси сустава.
Рентгенологическое исследование коленного сустава в прямой проекции обязательно дополняется боковым снимком. При боковой рентгенографии центральный луч проходит по суставной щели с уклоном на 10° в каудо-краниальном направлении. При этом края мыщелков бедренной кости накладываются друг на друга и их суставные поверхности смещаются в своей задней нижней части. Это позволяет хорошо различать их контуры и оценить состояние бедренно-надколенникового сочленения.
Боковой снимок коленного сустава производится либо в положении пациента лёжа на боку, в условиях полной расслабленности сустава, либо стоя, без нагрузки на исследуемый сустав. Лёгкое сгибание колена, равное 30° или 15°, позволяет определить состояние бедренно-надколенникового сочленения. Сгибание предназначено для визуализации надколенника в момент его внедрения в межмыщелковое пространство (трохлею).
- Указанная проекция позволяет:
- выявить транзиторную нестабильность, которая выражается в задержке вхождения надколенника в трохлею, и которая может исчезнуть при 30° сгибания или не выявляться на аксиальном снимке, когда минимальное сгибание равно 30°;
- оценить высоту надколенника и состояние его суставной поверхности.
- во всех проекциях:
- расположение рентгенологической суставной щели в центре рентгенограммы;
- четкое изображение губчатой структуры костей.
При наличии транзиторной нестабильности надколенника или при подозрении на повреждение крестовидных связок приходится дополнять боковой снимок нагрузочными тестами.
Для выявления нестабильности надколенника снимок коленного сустава производится в момент сокращения четырёхглавой мышцы бедра. С помощью такого приёма возможна косвенная оценка состояния связочного аппарата и высоты стояния надколенника.
При подозрении на повреждение крестовидных связок дополнительно производится боковая рентгенограмма в условиях физиологической нагрузки. Для этого больного просят перенести вес тела на повреждённую конечность. При повреждениях крестообразных связок происходит смещение концов костей, составляющих коленный сустав, относительно друг друга в зависимости от повреждённой структуры. Так, смещение суставного конца бедренной кости относительно большеберцовой кости кпереди, более чем на 5 мм, говорит о разрыве задней крестообразной связки, тогда как при смещении кзади следует предполагать разрыв передней крестообразной связки.
Различные зоны суставной поверхности колена на боковом снимке имеют характерные отличительные особенности. Эти различия связаны с функциональными особенностями каждого участка (Табл. 1). Форма мыщелков бедренной кости представляет зеркальную картину передней части соответствующего тибиального плато, с которой устанавливается контакт при крайнем разгибании колена.
Визуальные особенности костей коленного сустава при анализе рентгеновских снимков (по Haladjan)
Суставной отрезок бедренной кости:
Внутренний мыщелок- выпячивается книзу и кзади;
— соединяется с диафизом бедренной кости очень круто;
— бугорок прикрепления большой приводящей мыщцы покрывает его сзади;
— на уровне его передней трети имеется вырезка (кондило-трохлеарная вырезка).Наружный мыщелок- передний и задние его края более округлые, чем внутреннего мыщелка;
— соединяется с диафизом бедренной кости более полого;
— кондило-трохлеарная вырезка расположена ниже и более кзади, она видна менее отчётливо, чем на внутреннем мыщелке.Межмыщелковая борозда- её наружная щека лучше видна, чем внутренняя и имеет краниальное направление.
Суставной отрезок большеберцовой кости:
Внутреннее плато- всегда выпукло, его задний край выпячивается кзади.Наружное плато- вогнуто в 2/3 или плоское в 1/3 случаев;
— его задний край проецируется больше кпереди, чем задний край внутреннего плато;
— соединяется с диафизом большеберцовой кости полого спереди и круто сзади;
— располагается более кзади, чем внутреннее плато.Межмыщелковое возвышение- очень крутой передний край и пологий задний.
Особенно велико значение бокового снимка для изучения бедренно-надколенникового сочленения. В оценке топографии надколенника применяются различные коэффициенты измерения, из которых наиболее используемый — индекс Катона). Для измерения этого индекса требуется снимок, произведенный при сгибании коленного сустава на 30°.
Индекс Катона является соотношением расстояния от нижнего края надколенника до передне-верхнего угла большеберцовой кости к длине суставной поверхности надколенника (рис. 3). В норме это соотношение обычно равно 1± 0,3.
Рисунок 3. Индекс Катона. Объяснения в тексте.
Слишком высокое расположение надколенника (patella alta) приводит к запоздалому его внедрению в трохлеарное устье, что может являться причиной бедренно-надколенниковой нестабильности.
Кроме индекса Катона, для диагностики бедренно-надколенниковой нестабильности используется пателлярный или надколенниковый индекс .
На боковом снимке профиль надколенника имеет две задние линии. Одна из них соответствует гребню надколенника, другая, более плотная, соответствует его наружному краю. Расстояние между этими двумя линиями и является надколенниковым индексом, который в норме составляет 5 мм (рис. 4). Значения ниже или равные 2 мм говорят в пользу нестабильности, которая, однако, может быть транзиторной, исчезающей при более сильном сгибании, чем на 15 или 30°.
Рисунок 4. Надколенниковый индекс. Объяснения в тексте.
Преимущество бокового снимка, по сравнению с аксиальными проекциями, связано с возможностью анализа движения надколенника в самом начале сгибания от 0 до 30°, когда он начинает внедряться в трохлеарное устье дистального эпифиза бедренной кости. В этот момент можно оценить глубину межмыщелковой борозды и установить дисплазию трохлеи, которая может оказаться причиной нестабильности.
Измерение трохлеарного индекса производится в 1 см от верхнего края межмыщелковой поверхности, что соответствует зоне внедрения надколенника в самом начале сгибания. В норме он должен равняться 1 см (рис. 5). Индекс ниже 1 см свидетельствует о дисплазии надколенника, которая часто сочетается с недостаточным развитием суставной поверхности надколенника. При бóльших значениях индекса следует думать об излишней глубине трохлеарного устья, что увеличивает риск развития хондропатии надколенника .
Рисунок 5. Трохлеарный индекс. Объяснения в тексте.
Определенная роль в диагностике поражений коленного сустава отводится бедренно-надколенниковым аксиальные проекциям. На этих проекциях соприкосновение бедренно-надколенниковых секторов варьирует в зависимости от того, как согнуто колено: на 30, 60 или 90° (рис.6).
Рисунок 6. Аксиальные снимки бедренно-надколенникового сустава.
а. — выполненный при сгибании колена на 30°;
б. — выполненный при сгибании колена на 60°;
в. — выполненный при сгибании колена на 90°.
Рентгенография при сгибании на 30° наиболее информативна для изучения бедренно-надколенниковой суставной щели. При меньшем сгибании толщина мягких тканей, через которые проходит луч, велика, что отрицательно сказывается на качестве изображения. Данная аксиальная проекция отличается от других, с большим углом сгибания, визуализацией краёв трохлеарной вырезки. Внутренний край межмыщелковой борозды очень короткий, внутренний и наружный края имеют угловатый вид, значительно более острые, чем в нижнем и среднем сегментах трохлеи. Наружная часть бедренно-надколенникового сустава подвергается более значительным нагрузкам, чем внутренняя. Поэтому, субхондральная кость более плотная на уровне наружного участка и костные трабекулы ориентированы кнаружи.
- Аксиальный снимок при 30° наиболее полезен для выявления:
- нестабильности надколенника: наружные транзиторные подвывихи надколенника происходят только в самом начале сгибания;
- начального наружного бедренно-надколенникового артроза, обычно проявляющегося на уровне верхнего хрящевого сектора межмыщелковой борозды и нижнего хрящевого сектора надколенника, соответствующего той части бедренно-надколенникового сустава, которая визуализируется в этой проекции.
Наибольшие нагрузки на субхондральные отделы костей происходят в самом начале сгибания коленного сустава, в тот момент, когда надколенник начинает внедряться в трохлеарное устье. Поэтому изменения в бедренно-надколенниковом суставе встречаются довольно часто, но, как правило, редко диагностируются вовремя. Основной причиной несвоевременной диагностики является то, что на практике рентгенографические аксиальные проекции не используются в достаточной мере.
Следует отметить, что рентгенологически различают 3 стадии бедренно-надколенникового артроза (рис. 7).
Рисунок 7. Стадии бедренно-надколенникового артроза (схема). Объяснение в тексте.
Субхондральная остеоконденсация и усиление трабекулярного рисунка наружного края надколенника, испытывающего наибольшие внешние нагрузки («синдром гипердавления»), соответствует первой стадии артроза. При второй стадии наблюдается ущемление (локальное сужение) суставной щели, даже в отсутствии признаков подвывиха надколенника. Третья стадия характеризуется практически полным исчезновением рентгеновской бедренно-надколенниковой суставной щели, уплотнением субхондрального кортикального слоя, в толще которого образуются участки разрежения — кортикальные кисты, и появлением перихондральных остеофитных клювовидных образовани. Выявление краевых остеофитов надколенника позволяет с большой долей достоверности предполагать повреждение суставного хряща. Наличие их по контурам наружного и внутреннего мыщелков бедренной и большеберцовой кости указывает на повреждение мениска соответствующей стороны. Выраженный артроз чаще всего возникает при смещении оси надколенника вследствие наружного его подвывиха, возникающего в результате дисплазии или нарушения суставных взаимоотношений бедренно-надколенникового сочленения.
Использование аксиального снимка при 30° позволяет также рассчитать индекс Бернажо — расстояние между передней бугристостью большеберцовой кости (А) и трохлеарной выемкой (В), в норме составляющего от 10 до 15 мм (Рис. 8). Уменьшение или увеличение этого расстояния обычно свидетельствует о дисплазии мыщелков бедренной кости или надколенника, что выражается в нестабильности бедренно-надколенникового сочленения.
Рисунок 8. Индекс Бернажо. Объяснение в тексте.
Изучение бедренно-надколенниковой суставной щели при рентгенографии в условиях сгибания колена на 60° и 90° позволяет детально изучить среднюю и нижнюю части межмыщелкового пространства и верхнюю часть надколенника. Обычно патологические изменения в этих зонах наблюдаются несколько позднее, чем в верхних отделах трохлеи.
Таким образом, целенаправленное использование возможностей классической рентгенологии с учетом клинических проявлений позволяет во многих случаях подтвердить, или как минимум, заподозрить наличие повреждения той или иной структуры связочно-менискового комплекса коленного сустава и решить вопрос о необходимости дообследования больного с помощью других средств медицинской визуализации.
- Renouard, «Histoire de la medicine» (П., 1948).
- Bangun H., Aulia F., Arianto A., Nainggolan M. Preparation of mucoadhesive gastroretentive drug delivery system of alginate beads containing turmeric extract and anti-gastric ulcer activity. Asian Journal of Pharmaceutical and Clinical Research. 2019; 12(1):316–320. DOI: 10.22159/ajpcr.2019.v12i1.29715.
- Daremberg, «Histoire des sciences médicales» (П., 1966).
- https://meduniver.com/Medical/luchevaia_diagnostika/rentgen_mrt_osteoartroza_kolennogo_sustava.html.
- https://radiomed.ru/publications/20589-osnovy-kss-kolennyy-sustav-travma-patologiya.
- Мустафин Р. И., Буховец А. В., Протасова А. А., Шайхрамова Р. Н., Ситенков А. Ю., Семина И. И. Сравнительное исследование поликомплексных систем для гастроретентивной доставки метформина. Разработка и регистрация лекарственных средств. 2015; 1(10): 48–50.
- Haeser, «Handbuch der Gesch. d. Medicin».
- Скориченко, «Доисторическая M.» (СПб., 1996); его же, «Гигиена в доисторические времена» (СПб., 1996).

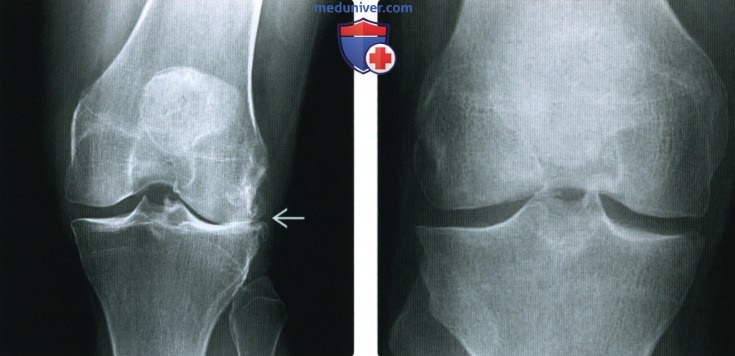 (Слева) Рентгенография в ПЗ проекции: ОА латерального отдела коленною сустава ва. На фоне вальгусной деформации визуализируются остеофиты и определяется полная утрата хряща. Несмотря на то, что поражение медиального отдела считается типичным при ОА, поражение латеральною отдела может доминировать.
(Слева) Рентгенография в ПЗ проекции: ОА латерального отдела коленною сустава ва. На фоне вальгусной деформации визуализируются остеофиты и определяется полная утрата хряща. Несмотря на то, что поражение медиального отдела считается типичным при ОА, поражение латеральною отдела может доминировать.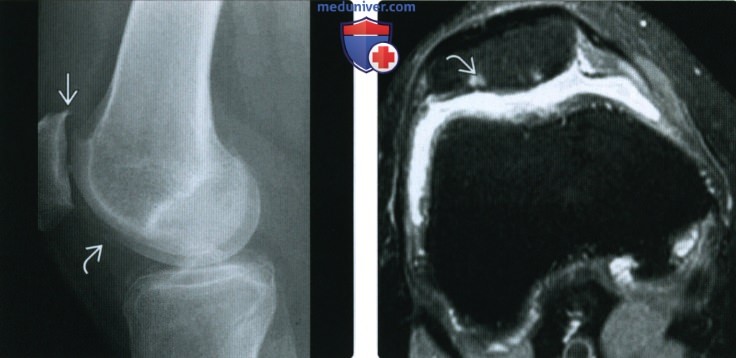 (Слева) Рентгенография в боковой проекции, этот же пациент: определяются остеофиты надколенника. Также визуализируется субхондральный остеофит поверхности мыщелка бедренной кости. Субхондральные остеофиты часто сопровождаются фокальным дефектом хряща, что в этом случае подтвердилось при МРТ. Обратите внимание на отсутствие свободных тел.
(Слева) Рентгенография в боковой проекции, этот же пациент: определяются остеофиты надколенника. Также визуализируется субхондральный остеофит поверхности мыщелка бедренной кости. Субхондральные остеофиты часто сопровождаются фокальным дефектом хряща, что в этом случае подтвердилось при МРТ. Обратите внимание на отсутствие свободных тел.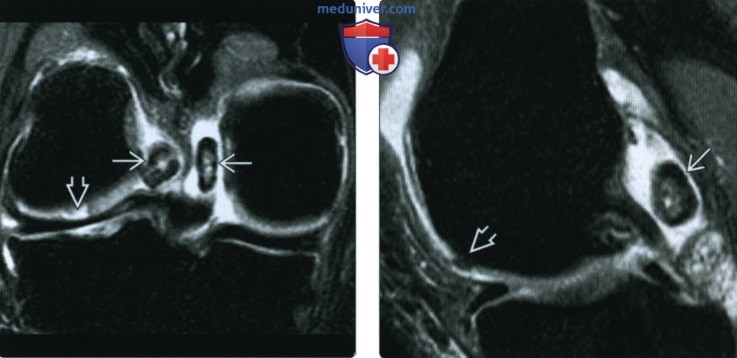 (Слева) МРТ, корональная проекция, режим протонной плотности с подавлением сигнала от жира: не визуализирующиеся при рентгенографии свободные тела. Определяется глубокий фокальный дефект хряща.
(Слева) МРТ, корональная проекция, режим протонной плотности с подавлением сигнала от жира: не визуализирующиеся при рентгенографии свободные тела. Определяется глубокий фокальный дефект хряща.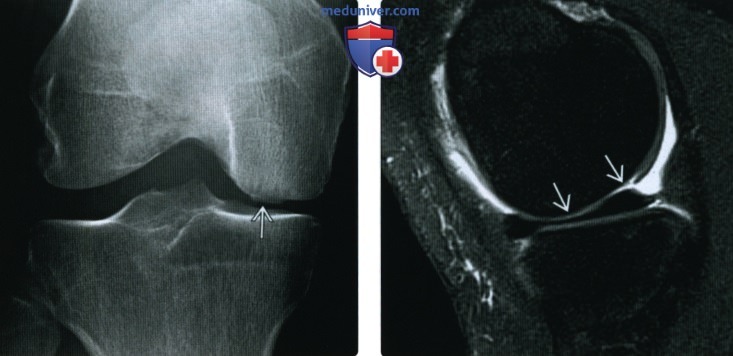 (Слева) Рентгенография в ПЗ проекции: истончение хряща в медиальном отделе коленного сустава и крупный субхондральный остеофит с минимальными краевыми остеофитами.
(Слева) Рентгенография в ПЗ проекции: истончение хряща в медиальном отделе коленного сустава и крупный субхондральный остеофит с минимальными краевыми остеофитами.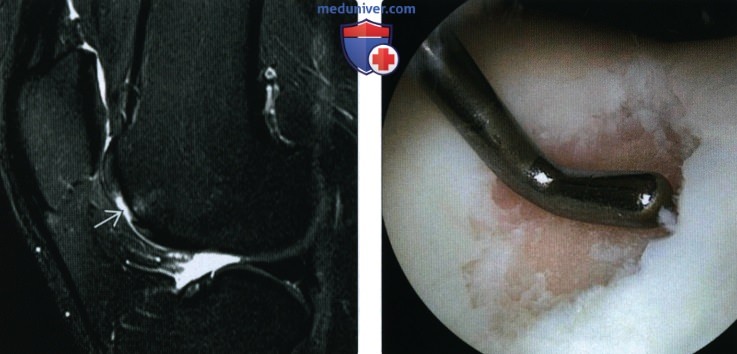 (Слева) МР-артрография, сагиттальная проекция, режим Т2 с подавлением сигнала от жира: определяется обширный дефект хряща в области блока, а также признаки отека костного мозга. Необходимо скрупулезно исследовать область блока, оценка протяженности повреждения которого может быть затруднена, поскольку его поверхность обычно не ортогональна плоскости исследования.
(Слева) МР-артрография, сагиттальная проекция, режим Т2 с подавлением сигнала от жира: определяется обширный дефект хряща в области блока, а также признаки отека костного мозга. Необходимо скрупулезно исследовать область блока, оценка протяженности повреждения которого может быть затруднена, поскольку его поверхность обычно не ортогональна плоскости исследования.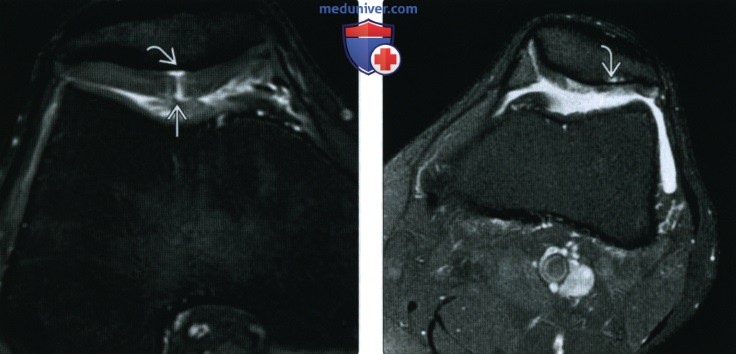 (Слева) МРТ, аксиальная проекция, режим Т2 с подавлением сигнала от жира: фокальные фиссуры хряща надколенника у его вершины, достигающие уровня субхондральной кости. Обратите внимание на то, что дефект распространяется латерально в костной пластинке; здесь следует предполагать расслоение.
(Слева) МРТ, аксиальная проекция, режим Т2 с подавлением сигнала от жира: фокальные фиссуры хряща надколенника у его вершины, достигающие уровня субхондральной кости. Обратите внимание на то, что дефект распространяется латерально в костной пластинке; здесь следует предполагать расслоение.
 (Слева) МРТ, сагиттальная проекция, режим Т2 с подавлением сигнала от жира: очаговый дефект хряща. Важно не упустить наличие линейного высокоинтенсивного сигнала в наиболее заднем отделе мыщелка бедренной кости, который указывает на расслоение.
(Слева) МРТ, сагиттальная проекция, режим Т2 с подавлением сигнала от жира: очаговый дефект хряща. Важно не упустить наличие линейного высокоинтенсивного сигнала в наиболее заднем отделе мыщелка бедренной кости, который указывает на расслоение.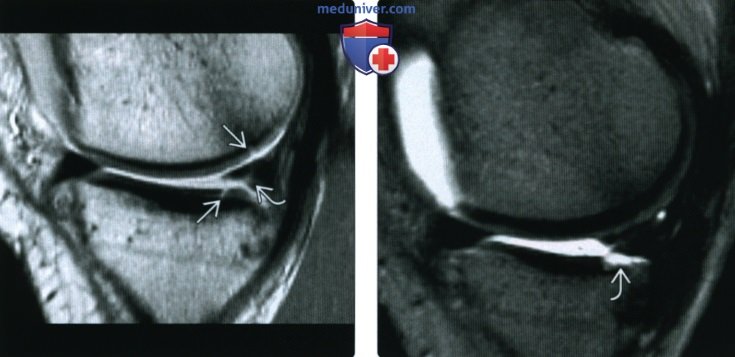 (Слева) МРТ, сагиттальная проекция, режим протонной плотности: разрыв заднего рога медиального мениска, тупой задний рог предполагает хронический характер повреждения. Определяются истончение хряща и его дефекты.
(Слева) МРТ, сагиттальная проекция, режим протонной плотности: разрыв заднего рога медиального мениска, тупой задний рог предполагает хронический характер повреждения. Определяются истончение хряща и его дефекты.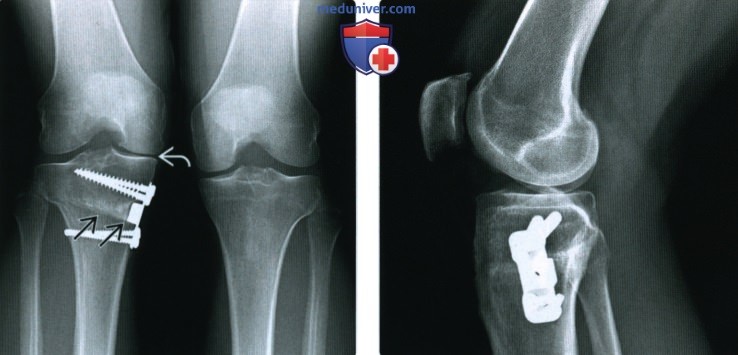 (Слева) Рентгенография в ПЗ проекции: ОА медиального отдела. Пациент перенес открытоугольную остеотомию большеберцовой кости с медиальным клином для увеличения осевой нагрузки на латеральный отдел сустава.
(Слева) Рентгенография в ПЗ проекции: ОА медиального отдела. Пациент перенес открытоугольную остеотомию большеберцовой кости с медиальным клином для увеличения осевой нагрузки на латеральный отдел сустава.