Суставные аномалии могут возникнуть из-за проблем с обменом веществ. Особенно важно следить за своим рационом, так как вредные вещества поступают в организм преимущественно с пищей.
Чем опасен избыток мочевой кислоты?
Мочевая кислота (МК) образуется в печени вследствие переработки пурина, далее она попадает в кровь и выводится почками посредством мочи. Уровень уратов в организме постоянно меняется. При избыточном накоплении данных веществ может развиться подагра, которая несет вред суставам и приводит к разрушению суставной капсулы при отсутствии должного внимания к состоянию.
Причины повышения уровня мочевой кислоты
Избыток МК связан со следующими факторами:
- понижение гормона эстрогена, ведущего к проблемам с обменом веществ,
- генетическая предрасположенность,
- травмирование сочленения в прошлом,
- пристрастие к вредным привычкам,
- малоподвижный образ жизни, избыточный вес,
- неправильно составленный рацион или нарушение диеты,
- состояние после пересадки органов,
- длительный прием некоторых лекарственных препаратов,влияние перепада температур.
Препараты, выводящие мочевую кислоту
Для терапии заболевания показано специальное меню с исключением мясных продуктов и некоторых овощей. Лечение подагры также подразумевает прием препаратов, выводящих мочевую кислоту.
Рассмотрим наиболее популярные лекарственные средства из данной группы.
Пробенецид
Достаточно распространенное лекарство, способное повлиять на содержание МК в крови. Оно помогает вывести кислоту за счет воздействия на почечные канальцы. Разовый прием составляет до 250 мг в сутки. В случае запущенного течения заболевания дозу увеличивают до максимально допустимой (2 г). Принимать Пробенецид можно длительно, до полугода, с постоянным контролем содержания уратов в крови.
Блемарен
Препарат подходит для восстановления правильного обмена веществ, приводит в норму pH организма и способен понизить уровень мочевой кислоты при лечении подагры. Лекарство не оказывает токсического действия на функции печени и почек, что делает его доступным для приема беременным и кормящим женщинам. Выпускается в таблетках, которые предварительно растворяются в воде, чае или соке. Курс терапии — до полугода.
Средства, блокирующие выработку мочевой кислоты
Препараты данной группы имеют принципиальное отличие от рассмотренных в предыдущем разделе, заключающееся в способности не допускать образование уратов в организме.
Аллопуринол
Лекарство в комплексе с другими препаратами имеет положительный эффект благодаря блокировке синтеза МК при гиперурикемии. Вследствие этого средство способно снизить мочевую кислоту при подагре в организме и уменьшить ее накопление в тканях.
Курс и дозировка лекарства подбираются индивидуально у специалиста, так как бесконтрольный прием препарата вызывает тяжелые осложнения: гепатит, лихорадку, угнетение стволовых клеток.
Аллопуринол назначают с небольших дозировок, регулярно наблюдая за общим состоянием больного. 
Алломарон
Рассматриваемый фармакологический продукт имеет схожий с предыдущим препаратом принцип действия. Он не допускает перехода гипоксантина в ксантин, из которого образуется кислота (мочевая), уменьшая таким образом ее выработку. Лекарство является сильнодействующим средством, противопоказано при беременности и грудном вскармливании. Еще один существенный недостаток Алломарон — его практически невозможно найти в аптеках.
Народные методы
Нетрадиционная медицина широко используется людьми, которые имеют склонность к аллергиям на определенные группы медикаментозных средств. Способы облегчают симптомы недуга до похода к врачу.
Перед тем, как использовать тот или иной метод, следует проконсультироваться с доктором и получить от него назначение, чтобы избежать ухудшения ситуации.
Эффективные рецепты:
- Репу отварить или распарить, размять до кашеобразной консистенции. Добавить несколько ложек растительного масла и приложить к области воспаления. Средство категорически не рекомендуется применять на открытых ранах или гнойных высыпаниях в области сустава.
- При отсутствии чувствительности к продуктам пчеловодства больному прописывают растирания из мазей на основе пчелиного яда или укусы целебных насекомых в зону крупных сочленений. Они способствуют уменьшению болевых ощущений и помогают вывести чрезмерное количество мочевой кислоты.
- Теплые ванночки с добавлением эфирных масел и противовоспалительных трав (ромашки, череды, чистотела). Вода для лечебной ванны не должна быть слишком холодной или горячей. Оптимальная продолжительность процедуры — 15 минут. Рекомендуется проводить после трудового дня.
- Свежую крапиву растереть и процедить через марлю. Принимать по 1 ч. л. с целью вывода уратов из организма.
- Листья березы мелко порезать, проварить и настоять в течение 20 минут. После остывания принимать средство внутрь по 1/4 стакана. Настой способен уменьшить уровень мочевой кислоты в крови.
- Яблоко разрезать и залить кипятком. Пить отвар в течение суток перед приемом пищи.
- Имбирь натереть на терке и залить горячей водой. Применение — внутрь три раза в день.
- Корень сельдерея измельчить и проварить на водяной бане. После дать настояться в течение двух часов, принимать за полчаса до еды.
Гомеопатия
Лекарства при подагре и повышенной мочевой кислоте хорошо сочетаются с гомеопатическими препаратами.
Основные средства:
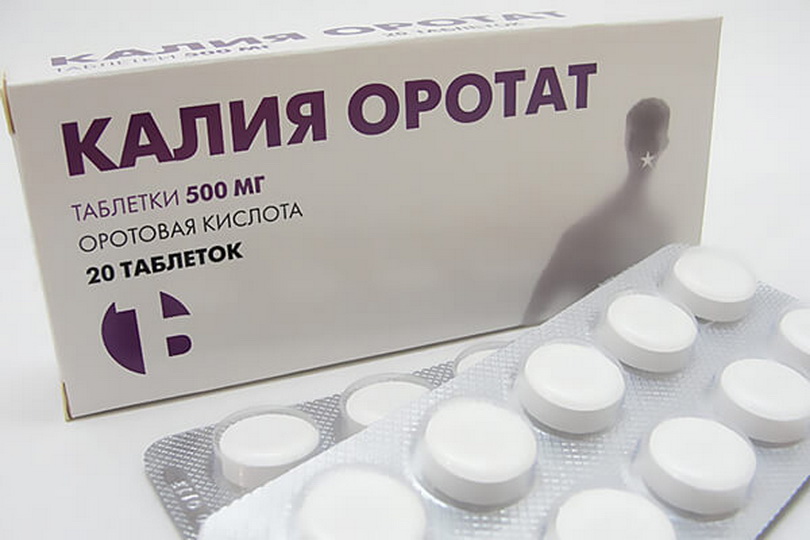
- Оротовая кислота — витаминоподобное вещество, применяется при приступах подагрического артрита.
- Бриония альба — борется с проявлением воспалительного процесса в сочленении и улучшает его функционирование.
- Кольхикум — устраняет пастозность благодаря входящему в его состав растительному веществу.
- Калия карбонат, литий — помощь при болевом синдроме.
- Муравьиная или янтарная кислоты — обезболивающие и разогревающие лекарства, снижают давление, повышают иммунитет.
- Уреа пура — средство разработано на основе мочевины, может лечить острую симптоматику подагры.

Питание при повышенном уровне мочевой кислоты
Правильно составленный рацион способен не только вывести вредные вещества из организма, но и предупредить развитие рецидива в течение длительного времени.
При подагре нельзя употреблять:
- сдобу и выпечку,
- копченые мясные продукты, консервы, субпродукты, жирные сорта мяса и рыбы,
- сыр,
- сою, бобы, инжир, грибы, виноград,
- алкогольную продукцию, кофеинсодержащие напитки,
- перец, горчицу, майонез, острые специи.
Указанные выше продукты способствуют увеличению уратов в крови. Их нельзя есть ни в коем случае.
Следует ограничить употребление:
- томатов,
- цветной капусты, репы, зеленого лука, шпината,
- сливы.
Можно:
- черный хлеб,
- мясо индейки, кролика, курицы,
- морепродукты, красную рыбу,
- нежирное молоко, кефир, йогурт без добавок,
- крупы,
- чеснок, картофель, свеклу, морковь,
- зеленые яблоки, цитрусовые, сухофрукты,
- зефир, мармелад, пастилу,
- зеленый и фруктовые чаи.
ЛФК для снижения мочевой кислоты
Гимнастика полезна в любом возрасте. Проводить тренировку необходимо после снятия обострения, желательно два раза в день. Начинают занятие с небольшой разминки. При неприятных ощущениях следует прекратить упражнение и подождать, пока боль утихнет.
За пожилыми людьми должен осуществляться контроль.
Комплекс и подбор занятий разрабатывается индивидуально с учетом стадии болезни и возраста пациента.
Основа тренировок направлена на все группы мышц и включает в себя йогу, аквааэробику, гимнастику, дозированную ходьбу.
Примерный комплекс упражнений:
- Сесть на стул так, чтобы не касаться ногами пола. Стопу потянуть вверх, пальцы согнуть. Задержаться в этом положении. Повторить 10 раз.
- Встать у ступеньки, кончиками пальцев стараться зацепиться за нее и удержаться в такой позиции.
- Стоя (можно у опоры), выполнять перекатывания с пятки на носок и обратно. Задерживаться в каждом положении на несколько секунд.
- Ходьба по комнате на внешней стороне ступни.
- Сидя на диване или на стуле, перекатывать ногами бутылку с теплой водой. Желательно использовать стеклянную тару.
- Лечь на пол и выполнять подъемы нижних конечностей вверх, после плавно прижимать их поочередно к животу.
- Сидя, разгибать и сгибать колени. Можно использовать эластичную ленту для создания сопротивления и нагрузки.
- Заканчивать комплекс необходимо разминанием ступни и вращением ее в разные стороны для улучшения кровообращения и восстановления функций сустава.
При невозможности делать зарядку рекомендовано совершать длительные прогулки на свежем воздухе или заниматься плаванием. Дозированные физические нагрузки относятся к эффективным методам выведения мочевой кислоты.
Осложнения и прогноз
Исход заболевания благоприятен при вовремя начатой терапии и соблюдении принципов правильного питания.
В случаях несвоевременного обращения к врачу возможны последствия:
- Хронический артрит, подагра.
- Разрушение суставной капсулы с поражением кости, артроз.
- Отложение мочевой кислоты в организме ведет к образованию плотных узелков и солей.
- Деформация сочленений.
- Воспалительные процессы в мягких тканях — целлюлит, флебит.
- Камни в почках, МКБ, почечная недостаточность.
Профилактика
Предупредить приступы подагры и избыток уратов в крови помогут:
- Правильное питание.
- Умеренная физическая нагрузка, частые прогулки, утренняя зарядка, суставная гимнастика.
- Достаточный прием жидкости — до 2-х литров в сутки.
- Контроль за весом.
- Соблюдение техники безопасности в быту и на работе.
- Отказ от слишком узкой обуви или одежды из некачественных материалов.
- После перенесенной химиотерапии — профилактический прием Аллопуринола.
- Самомассаж и теплые суставные ванночки по вечерам.
- Недопущение воздействия на организм резкого перепада температур.
- Исключение вредных привычек.
- При первых признаках болезни — обращение к врачу.
Повышение показателей мочевой кислоты возможно в любом возрасте. Важно своевременно выявить недуг и проходить профилактические обследования в течение нескол
Загрузка…
Как понизить уровень мочевой кислоты?
Подагра — это тип артрита, который развивается, когда уровень мочевой кислоты в крови является аномально высоким. Мочевая кислота образует кристаллы в суставах, часто в ступнях и больших пальцах ног, что вызывает тяжелый и болезненный отек.
Некоторым людям необходимы лекарства для лечения подагры, но изменение диеты и образа жизни могут также помочь. Снижение уровня мочевой кислоты может уменьшить риск подагры и даже предотвратить последующие вспышки у людей с этим состоянием. Однако риск подагры зависит от нескольких факторов, а не только от образа жизни, поэтому важно поговорить с врачом о лучших методах профилактики подагры.
8 способов снижения уровня мочевой кислоты
1. Ограничьте продукты, богатые пуринами
Пурины — вещества, которые встречаются в некоторых пищевых продуктах. По мере того как организм расщепляет пурины, он производит мочевую кислоту. Процесс метаболизма продуктов, богатых пуринами, может привести к подагре, заставляя организм вырабатывать слишком много мочевой кислоты. Некоторые продукты с высоким содержанием пуринов в остальном полезны для здоровья, поэтому следует уменьшить потребление пуринов, а не избегать их вообще. Продукты с высоким содержанием пуринов:
- дикая дичь, например олень;
- форель, тунец, пикша, сардины, анчоусы, мидии и сельдь;
- избыточный алкоголь, включая пиво и ликер;
- продукты с высоким содержанием жира, такие как бекон, молочные продукты и красное мясо (включая телятину);
- субпродукты, например, печень и потроха;
- сладкие продукты и напитки.
Продукты с умеренным содержанием пуринов:
- мясные деликатесы;
- большинство видов мяса, включая ветчину и говядину;
- домашняя птица;
- устрицы, креветки, крабы и омары.
2. Ешьте больше продуктов с низким содержанием пуринов
Переходя от продуктов с высоким содержанием пуринов к продуктам с более низким содержанием, некоторые люди могут постепенно снизить уровень мочевой кислоты или, по крайней мере, избегать ее дальнейшего повышения. Продукты с низким содержанием пуринов:
- нежирные и обезжиренные молочные продукты;
- арахисовое масло и большинство орехов;
- большинство фруктов и овощей;
- кофе;
- цельнозерновой рис, хлеб и картофель.
Только диетические изменения не избавят от подагры, но они могут предотвратить вспышки. Также важно отметить, что не каждый, кто болеет подагрой, потребляет пищу с высоким уровнем пуринов. Другие факторы, такие как генетическая восприимчивость, также играют определенную роль. Афроамериканцы более уязвимы перед подагрой, чем другие. Постменопаузальные женщины и люди с тучностью также имеют более высокий риск.
3. Избегайте препаратов, повышающих уровень мочевой кислоты
Некоторые лекарства могут повышать уровень мочевой кислоты. Эти препараты включают в себя:
- мочегонные препараты, такие как Фуросемид (Lasix) и гидрохлоротиазид;
- препараты, подавляющие иммунитет, особенно до или после трансплантации органов;
- аспирин в низкой дозировке.
Препараты, повышающие уровень мочевой кислоты, могут принести существенную пользу для здоровья, поэтому люди должны поговорить с врачом, прежде чем менять какие-либо препараты.
4. Поддерживать здоровый вес тела
Ожирение повышает риск развития подагры, особенно у людей более молодого возраста. Избыточный вес также увеличивает риск метаболического синдрома. Оно может поднять кровяное давление и холестерол, что увеличивает риск сердечной болезни. Хотя эти эффекты вредны сами по себе, избыточный вес также связан с высоким риском повышения уровня мочевой кислоты в крови. Быстрая потеря веса, особенно когда это происходит из-за голодания, может повысить уровень мочевой кислоты. Поэтому люди должны сфокусироваться на долгосрочных устойчивых изменениях, чтобы управлять весом.
5. Избегайте алкоголя и сладких напитков
Чрезмерное потребление алкоголя и сладких напитков, таких как газированные напитки и подслащенные соки, связано с повышенным риском развития подагры. Алкоголь и подслащенные напитки также добавляют ненужные калории в рацион, потенциально вызывая увеличение веса и метаболические проблемы.
6. Пить кофе
Некоторые исследования показывают, что люди, которые пьют кофе, менее склонны к развитию подагры. Например, проведенный анализ данных показал, что риск подагры снижается по мере увеличения потребления кофе. У женщин, которые потребляли 1-3 чашки кофе в день, на 22% снижался риск подагры по сравнению с теми, кто не пил кофе. У женщин, потреблявших более 4 чашек кофе в день, риск возникновения этого состояния снизился на 57%. Несколько исследований также связали потребление кофе с более низким риском сердечно-сосудистых заболеваний. Систематический обзор и метаанализ долгосрочного потребления кофе обнаружили, что люди, потреблявшие 3-5 чашек кофе в день, имели самый низкий риск сердечно-сосудистых заболеваний.
Кофе, однако, увеличивает риск хронической болезни почек и вероятность переломов костей у женщин, поэтому важно обсудить риски и преимущества с врачом.
7. Принимайте витамин С
Добавки витамина C помогут снизить риск подагры. Исследователи обнаружили, что витамин С значительно снижает уровень мочевой кислоты в крови. Снижение уровня мочевой кислоты может снизить риск приступов подагры. Правда исследования не доказали, что витамин С лечит или предотвращает подагру.
8. Ешьте вишню
Предварительные исследования показывают, что вишня снижает риск приступов подагры, особенно у людей с предшествующей историей заболевания. Исследование 633 человек с подагрой показало, что употребление вишни в течение 2 дней снизило риск приступа подагры на 35%. Этот эффект сохранялся даже тогда, когда исследователи контролировали факторы риска, такие как возраст, пол, употребление алкоголя и использование мочегонных средств или лекарств против подагры. Среди людей, которые также использовали Аллопуринол — препарат против подагры, комбинация препарата и вишни снизила риск приступа на 75%.
Заключение
Подагра является болезненным состоянием, которое часто происходит наряду с другими серьезными заболеваниями. Хотя здоровый образ жизни может снизить риск последующих вспышек, этого может быть недостаточно для лечения заболевания. Лекарство может уменьшить боль и предотвратить риск будущих вспышек подагры. Люди могут поговорить с врачом о своих симптомах и попросить совета о том, какие изменения образа жизни могут быть наиболее полезными.
Научная статья: Высокие уровни мочевой кислоты у детей младшего возраста могут позже привести к повышению артериального давления.
Эффективное средство для снижения мочевой кислоты в крови
Подагрический артрит
В последние годы специалисты отмечают рост заболеваемости подагрой. Лечение далеко не всегда способно предупредить очередной подагрический приступ. Часто это связано с непониманием пациентами необходимости лечения подагрического артрита в состоянии ремиссии, что приводит к хронизации патологического процесса и постепенной утрете функции суставов.
Общие сведения о заболевании
Подагрический артрит — это системное заболевание обмена веществ, связанное с отложением солей мочевой кислоты в суставных и околосуставных тканях. Болеют чаще мужчины после 40 лет. У женщин подагра встречается реже и начинается позже — в постменопаузальном периоде после 50-60 лет. Всего подагрой страдают около 2,5% данных контингентов населения. С возрастом этот процент значительно увеличивается и к 80 годам составляет 9% у мужчин м 6% у женщин. Код по МКБ-10 - М10.
Подагрический артрит коморбиден (часто сочетается) с заболеваниями почек и хронической почечной недостаточностью, сердечно-сосудистыми заболеваниями (стенокардией, высоким АД), сахарным диабетом 2-го типа, ожирением.
Несмотря на то, что лечение этого заболевания разработано, держать под контролем атаки подагры удается далеко не всегда. В основном это происходит из-за непонимания пациентами механизма развития (патогенеза) подагры и отказа или нерегулярного проведения поддерживающей терапии.
Подробнее об артрите, его симптомах и лечении в этой статье.
Причина и механизм развития (этиология и патогенез) заболевания
Причиной подагрического артрита является нарушение пуринового обмена. Пурины — это химические соединения, составляющие основу нуклеиновых кислот, необходимых для образования молекул ДНК и РНК. При распаде клеток пурины разлагаются до мочевой кислоты (МК). Последняя попадает в межклеточное пространство и в плазму крови, соединяется там с натрием, образуя соль — моноурат натрия (МУН).
Повышенное содержание уратов в крови (гиперурикемия — ГУ) может быть следствием генетической предрасположенности (почки не выводят МУН полностью), повышенного артериального давления (АД), употребления большого количества животной пищи, алкоголя.
При избытке уратов, когда они уже не могут растворяться в окружающей жидкости (концентрация МУН более 0,4 ммоль/л), соли кристаллизуются, откладываются в суставных и околосуставных тканях и окружаются белковыми кольцами. Такое образование называется тофусом. Высвобождение МУН из тофуса вызывает иммунологическую реакцию: в синовиальной оболочке и суставной жидкости появляется большое количество нейтрофилов (один из видов лейкоцитов, отвечающих за клеточный иммунитет).
Нейтрофилы заглатывают кристаллы МУН, что вызывает выброс провоспалительных (вызывающих и поддерживающих воспаление) цитокинов и развитие острой воспалительной реакции в синовиальной оболочке. Острые атаки в виде синовитов протекают очень болезненно, но не оставляют после себя каких-либо последствий. Длительное хроническое течение заболевания с частыми повторными атаками приводит к разрушению суставного хряща, разрастанию костной ткани, деформации и нарушению функции сустава. Отложение МУН в почках вызывает снижение их функции.
Факторы, способствующие повышению уратов в крови:
- наличие в рационе большого количества мясных блюд, субпродуктов, яиц, спиртных напитков,
- избыточный вес;
- прием некоторых лекарств — мочегонных, аспирина, никотиновой кислоты, лекарств для снижения АД (Конкор) и др.;
- отравление свинцом;
- усиление распада пуринов при заболеваниях крови, псориазе и др.;
- повышение образования пуринов;
- нарушение функции почек и выведения мочевой кислоты.
Классификация
По причинам возникновения подагрический артрит делится на формы:
- первичную — связанную с наследственными особенностями пуринового обмена м выведением МУН почками;
- вторичную — причиной развития являются какие-то другие заболевания, нарушения питания, вредные привычки и др.
По механизму накопления МУН подагра делится на типы:
- метаболический — повышенная внутренняя выработка пуринов при их нормальном выведении почками;
- почечный — нарушение выведения мочевой кислоты почками;
- смешанный.
По степени тяжести:
- легкое течение — атаки подагрического артрита не чаще 2-х раз в год с поражением не более двух суставов; тофусы единичные не более 1 см в диаметре; осложнений со стороны почек и нарушения суставной функции нет;
- средней тяжести — не более 5 приступов в год с поражением не более 4-х суставов с небольшими изменениями в хрящевой и костной ткани; большое количество мелких тофусов; камни в почках;
- тяжелое — атаки подагрического артрита более 5 раз в год, множественные крупные тофусы и артриты; снижение функции почек.
Симптомы подагрического артрита
Появлению первых симптомов подагрического артрита предшествует порой длительное увеличение концентрации уратов в крови. Поэтому мужчинам после 40 лет, а женщинам после наступления менопаузы нужно периодически проверять содержание солей мочевой кислоты (МК) в крови. Особенно важно это для тех, у кого близкие родственники страдают подагрой. Подагрический артрит развивается при концентрации в крови уратов свыше 0, 4 ммоль/л. Но при наличии такого показателя артрит проявляется только у пятой части больных, остальные могут не подозревать о наличии у себя риска развития подагры.
Первичные признаки
Первый приступ острого подагрического артрита начинается внезапно. Появляются резкие боли в пораженном суставе, ткани над ним отекают, кожа краснеет. Боли очень сильные. Может повышаться температура тела, нарушаться общее состояние больного.
В половине случаев подагрический артрит начинается с поражения одного сустава. Обычно это первый плюснефаланговый сустав стопы. Могут также поражаться коленный, локтевой, мелкие суставы кисти и др.
Явные симптомы
Атака подагрического артрита продолжается от 2 дней до 2 — 3 недель. Затем наступает полная ремиссия без каких-либо последствий. Следующий приступ обычно развивается в течение года, но иногда ремиссия продолжается несколько лет.
Острый подагрический артрит может рецидивировать в течение ряда лет, но постепенно его течение становится хроническим. Асимметрично поражается несколько суставов, в том числе, обязательно I плюснефаланговый на нижних конечностях.
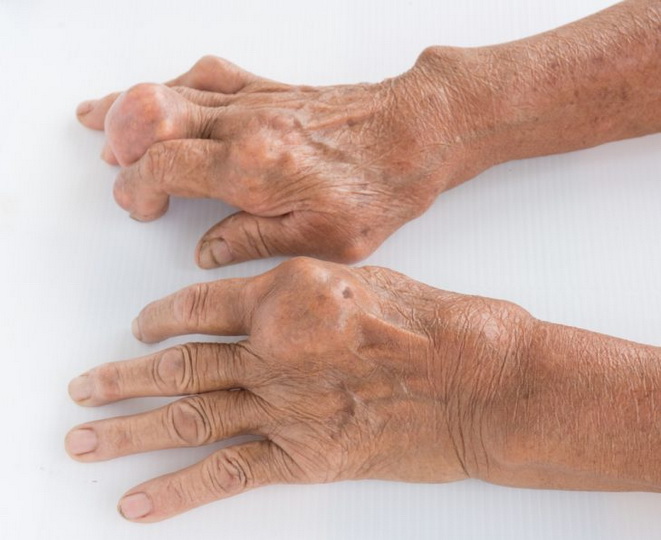
Под кожей на разгибательной поверхности суставов, а также в области ушных раковин появляются тофусы — мелкие поверхностные узелки или более крупные подкожные узлы, имеющие хрящевую консистенцию. Они безболезненные, но могут воспаляться во время обострения подагрического артрита. В таком случае они становятся болезненными и иногда прорываются на поверхность кожи в виде беловатой массы.
Могут появиться приступы мочекаменной болезни — ураты отлагаются на стенках мочевыводящих путей, а также в почках, что приводит к нарушению их функции.
Когда нужно срочно обращаться к врачу
За медицинской помощью нужно обращаться, если:
- появились суставные боли, сопровождающиеся резким покраснением и отеком тканей; повысилась температура тела, появились озноб и недомогание;
- появились сильные приступообразные боли в нижней части спины — приступ мочекаменной болезни;
- суставные боли беспокоят и в межприступный период — признак хронического течения подагрического артрита.
Чем опасно заболевание
Подагрический артрит опасен тем, что может осложниться:
- стойким нарушением суставной функции и инвалидностью;
- нарушением функции почек;
- мочекаменной болезнью;
- тяжелым течением сердечно-сосудистых заболеваний, сахарного диабета.
Стадии подагрического артрита
Подагрический артрит протекает в 4 стадии:
- Бессимптомная — Повышенное содержание МУН в крови без наличия кристаллов и приступов подагры.
- Бессимптомная — повышенное содержание МУН в крови с наличием кристаллов в синовиальной оболочке и суставной жидкости, но без признаков подагрического артрита и наличия тофусов.
- Интермиттирующая — отложение кристаллов МУН в тканях в сочетании с приступами острого подагрического артрита.
- Хроническая тофусная — наличие тофусов в суставных и околосуставных тканях в сочетании с хроническим артритом, разрушением хрящевой ткани, нарушением суставной функции и поражением почек.
Если подагрический артрит не лечить
При подозрении на подагрический артрит следует немедленно обращаться к ревматологу. Заболевание требует лечения, как во время приступа, так и в межприступный период. Основная причина, по которой развитие подагрических атак не удается взять под контроль, — отказ пациентов от проведения лечения в межприступный период, что неизбежно приводит к:
- гиперурикемии — повышению содержания уратов в крови;
- возобновлению приступов подагрического артрита;
- переходу острого подагрического артрита в хронический;
- разрушению суставов и инвалидности;
- тяжелым осложнениям со стороны почек и сердечно-сосудистой системы.
Что делать при обострениях
При появлении сильных суставных болей в сочетании с резким отеком и покраснением тканей, повышением температуры тела, недомоганием, следует:
- принять любое успокоительное + лекарство из группы нестероидных противовоспалительных средств (НПВС) — Диклофенак (таблетку внутрь или ректальную свечу), Ибуклин, Найз и др. На кожу над больным суставом нанести мазь или гель из этой же группы (Вольтарен, Пенталгин и др.);
- вызвать врача на дом;
- лечь и принять положение, максимально снижающее боль в суставах.
Локализации
При подагре чаще всего развивается подагрический артрит суставов нижних конечностей. Могут быть и другие локализации, в том числе, поражение суставов верхних конечностей. Для подагры также характерно асимметричные суставные поражения.
Подагрический артрит нижних конечностей
При первичной подагрической атаке в патологический процесс в половине случаев вовлекается 1-ый плюснефаланговый сустав стопы. И даже если этот сустав не поражается самым первым, в дальнейшем в нем все равно развивается подагрический артрит. Околосуставные ткани отекают, кожа краснеет. В дальнейшем на тыльной поверхности стопы появляются мелкие и крупные тофусы.
Подагрический артрит голеностопного сустава встречается реже, в большинстве случаев это происходит при повторных атаках. Голеностоп воспаляется, отекает и краснеет, воспаление переходит на пятку. Возникает сильная боль и невозможность наступить на стопу.
Колено поражается часто, поражения асимметричные, часто сочетаются с поражение м 1-го плюснефалангового и локтевого суставов. Сильные боли, отек и покраснение сочетаются вначале с нарушением функции конечности из-за болей, но при длительном течении подагры происходит суставная деформация и анкилоз (неподвижность).
Тазобедренный подагрический артрит встречается редко, покраснение и отек не так заметны под мощным слоем мышц и связок. Но боли могут быть сильные.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Подагрический артрит верхних конечностей
Мелкие суставные сочленения кисти и пальцев воспаляются часто, при этом пальцы делаются похожими на сосиски. Боли, воспаление и отек очень сильные. На тыле кисти появляются крупные тофузы.
Не менее часто поражается локоть. Поражения асимметричные и часто сочетаются с вовлечением мелких суставчиков кисти и стопы. На разгибательной поверхности плеча и предплечья появляются мелкие и крупные тофусы.
Плечевой подагрический артрит развивается гораздо реже, но протекает болезненно. Отек и покраснение не выражены, на сгибательной поверхности плеча появляются тофусы.
Тофусное поражение позвоночника
В середине 50-х годов прошлого века было впервые выявлено поражение позвоночника при подагре. При этом происходит разрастание тофусов в мягких тканях и суставах позвоночника с разрушением их структур.
Чаще всего поражается поясничный отдел, затем — шейный. В спине появляются боли, которые часто принимаются за симптомы остеохондроза. При разрушении позвонков и сдавливании спинномозговых нервов и спинного мозга появляются неврологические симптомы. При поражении шейного отдела — это парезы и параличи верхних конечностей, корешковые боли.
При поражении пояснично-крестцового отдела может осложняться сдавливанием конечного отдела спинного мозга — конского хвоста. При этом нарушается функция органов малого таза — происходит непроизвольное мочеиспускание, дефекация, нарушения потенции.
Диагностика
Несмотря на то, что подагрический артрит имеет ярко выраженную симптоматику, правильный диагноз при первой атаке удается поставить только 10% больных. В остальных случаях выставляется диагноз других видов артритов. Диагностическими критериями подагры являются:
- острый артрит 1-го пальца стопы;
- наличие крупных и мелких тофусов;
- повышенное содержание мочевой кислоты в крови;
- выявление кристаллов МУН в суставной жидкости и тканях.
- общий анализ крови — признаки воспаления;
- биохимический анализ крови — содержание мочевой кислоты более 0,32 ммоль/л; повышение уровня С-реактивного белка (признак воспалительной реакции);
- общий анализ мочи;
- исследование синовиальной жидкости методом поляризационной микроскопии — выявление кристаллов МУН и большого количества лейкоцитов.
- УЗИ суставов — выявление кристаллов МУН на поверхности хряща и тофусов;
- рентгенография суставов — на ранних стадиях изменений нет; на поздних выявляются костные изменения;
- компьютерная томография (КТ) — выявляет наличие изменений в области позвоночника.
Лечение подагрического артрита
Целью лечения подагрического артрита является улучшение исходов заболевания. Для этого применяются в основном медикаментозные методы лечения. Немедикаментозные методы имеют вспомогательное значение.
Медикаментозное лечение
Основными задачами медикаментозного лечения подагрического артрита являются:
- снятие воспалительных явлений и болей при остром артрите;
- предупреждение приступов артрита путем снижения содержания мочевой кислоты в крови.
Лечение острого приступа артрита
В купировании приступа подагрического артрита используют препараты:
- Колхицин — сухой экстракт семян безвременника осеннего. Выпускается в таблетках. Эффективен в первые 12 часов от начала подагрического приступа. Результатом его применения является устранение отека и боли. Назначают препарат в небольших дозировках. Суточная доза делится на несколько приемов. Сначала назначают большую часть суточной дозы, зачтем через час — меньшую. При необходимости прием можно повторить несколько раз в день. Через сутки после начала приступа минимальными дозировками не обойтись, их увеличивают, что способствует проявлению побочных эффектов, главным образом, со стороны ЖКТ. Все дозировки подбираются врачом.
- Нестероидные противовоспалительные средства (НПВС) — снимают воспаление, боль и отек. Эти лекарства делятся на 2 группы: неселективные и селективные. Неселективные или НПВС 1-го поколения подавляют действие биологически активных веществ — простагландинов, поддерживающие воспалительные процессы. Но действуют они не избирательно, подавляя также действие простагландинов, защищающих слизистую оболочку желудка. Поэтому такие препараты, как Диклофенак, Индометацин, Ибупрофен имеют побочные эффекты со стороны желудочно-кишечного тракта (ЖКТ). Тем не менее, некоторым пациентам они подходят и их достаточно часто назначают, как внутрь, так и внутримышечно. Селективные НПВС (Нимесулид, Эторикоксиб, Целекоксиб) относятся ко второму поколению. Они действуют избирательно на провоспалительные простагландины и почти не оказывают воздействия на ЖКТ. Подбор препарата осуществляется индивидуально, в соответствии с особенностями организма пациента.
- Глюкокортикоидные гормоны (ГК) — быстро снимают воспаление, боль и отек, но подходят не всем, так как могут повышать артериальное давление, сахар крови и вызывать обострение язвенной болезни. Назначают короткими курсами внутрь (Преднизолон), внутримышечно (Бетаметазон), в виде внутрисуставных инъекций. В настоящее время стараются применять преимущественно препараты группы НПВС и только при наличии противопоказаний для их применения используют ГК.
- Канакинумаб (торговое название Иларис) — моноклональные антитела к интерлейкину-1бета (ИЛ-1b). ИЛ-1b — это информационные белковые молекулы (цитокины), отвечающие за реакцию воспаления. Антитела связываются с ИЛ-1b и нейтрализуют его действие, что приводит к устранению воспаления и боли. Канакинумаб применяют в индивидуально подобранной дозировке пациентам, имеющим противопоказания к применению Колхицина, НПВС и ГК.
Снижение содержания мочевой кислоты в крови в межприступный период
Вне приступов пациентам, страдающим подагрическим артритом, назначают длительные курсы уратснижающей терапии (УСТ), понижающие содержание мочевой кислоты (МК) в сыворотке крови, предупреждающие образование кристаллов МК в тканях. При низком содержании МК в крови уже имеющиеся в тканях кристаллы постепенно рассасываются. При наличии хронического подагрического артрита, тофусов содержание МК снижают до минимального (ниже 0,3 ммоль/л), что способствует ускоренному устранению тофусов. При отсутствии тофусов допустимо содержание МК равное 0,36 ммоль/л.
Для уратснижающей терапии при подагрическом артрите применяют следующие группы лекарственных препаратов:
- Группа средств, нарушающих образование мочевой кислоты. Они подавляют действие фермента, участвующего в образовании МК. При их назначении необходим постоянный контроль содержания МК в сыворотке крови. К таким лекарствам относятся:
- Аллопуринол — препарат, применяющийся для лечения подагры более 50 лет. Назначается длительными курсами через 2 недели после окончания подагрического приступа с небольших доз, которые постепенно дов?
- Аллопуринол — препарат, применяющийся для лечения подагры более 50 лет. Назначается длительными курсами через 2 недели после окончания подагрического приступа с небольших доз, которые постепенно дов?









